
|
Notatki z wykładów, ściągawki
Higiena ogólna. Notatki z wykładu: krótko, najważniejsze
Katalog / Notatki z wykładów, ściągawki Spis treści
WYKŁAD 1. Środowisko i zdrowie Historia rozwoju nauk higienicznych Wiedza higieniczna oparta na obserwacjach życia pochodzi z czasów starożytnych. Pierwsze traktaty higieniczne, które do nas dotarły ("O zdrowym stylu życia", "O wodzie, powietrzu i miejscach") należą do wielkiego lekarza starożytnej Grecji, Hipokratesa (460-377 pne). W starożytnym Rzymie zbudowano pierwsze miejskie wodociągi, szpitale. Do tej pory nie tylko znany, ale i o pewnym zainteresowaniu naukowym „Traktat o higienie (eliminacja wszelkich uszkodzeń ludzkiego ciała poprzez korygowanie różnych błędów w reżimie)”, napisany przez wielkiego uczonego arabsko-muzułmańskiego urodzonego w Azji Środkowej , Awicenna Abu Ali ibn Sina (980-1037). W traktacie przedstawiono ważne zagadnienia higieny, zaproponowano sposoby i środki leczenia i zapobiegania chorobom spowodowanym zaburzeniami snu, odżywianiem itp. Jednak nauka o higienie rozwijała się nie tylko na podstawie obserwacji empirycznych, ale także oczywiście z uwzględnieniem nowych danych eksperymentalnych. W tym miejscu należy przypomnieć wytyczne higieniczne napisane przez Francuza M. Levy'ego (1844) i angielskiego naukowca medycznego E. Parksa. Max Pettenkofer (1865-1818) zorganizował pierwszy wydział higieny na wydziale medycznym Uniwersytetu Monachijskiego w 1901 roku. Nie tylko badał czynniki środowiskowe (woda, powietrze, gleba, żywność), ale także stworzył pierwszą szkołę higienistek. Ze starożytnej Rusi (Kijowskiej, Nowogrodzkiej) dociera do nas również empiryczna wiedza o higienie. Wystarczy przypomnieć znany traktat o życiu rosyjskiej rodziny – „Domostroj”, w którym nakreślono podstawy prawidłowego przechowywania żywności, zwrócono uwagę na czystość i porządek. Piotr zrobiłem wiele, aby chronić zdrowie ludności i zapobiegać rozprzestrzenianiu się chorób w Rosji, wydając szereg dekretów o stanie sanitarnym miast, o obowiązkowym zgłaszaniu przypadków chorób zakaźnych itp. Wielu rosyjskich lekarzy zwracało uwagę na szczególne znaczenie środków zapobiegawczych w zapobieganiu wysokiej zachorowalności: N. I. Pirogov, S. P. Botkin, N. G. Zakharyin, M. Ya. Mudrov. N. I. Pirogov napisał: „Wierzę w higienę. Na tym polega prawdziwy postęp naszej nauki. Przyszłość należy do medycyny prewencyjnej”. W przemówieniu wygłoszonym w 1873 r. inny znany rosyjski klinicysta, profesor GN Zacharyin, powiedział: „Im dojrzalszy lekarz praktyczny, tym bardziej rozumie siłę higieny i względną słabość leczenia, terapii… Najbardziej skuteczna terapia jest możliwa tylko przy zachowaniu higieny. Tylko higiena może zwycięsko spierać się z dolegliwościami mas. Uważamy higienę za jeden z najważniejszych, jeśli nie najważniejszy, temat działalności praktycznego lekarza." W Rosji higiena jako kurs medycyny sądowej (medycyna sądowa) zaczyna być nauczana w Akademii Medycznej i Chirurgicznej (Petersburg) od samego początku, czyli od 1798 roku. Początkowo kurs nazywa się „Policja medyczna ”, a od 1835 r. „Policja medyczna i higiena”. Samodzielny wydział higieny w akademii i pierwszy w Rosji został otwarty w 1871 roku pod kierunkiem Privatdozenta Aleksieja Pietrowicza Dobrosławina (1842-1889). A.P. Dobroslavin zorganizował eksperymentalne laboratorium na wydziale, stworzył pierwszą rosyjską szkołę higienistek, napisał pierwsze rosyjskie podręczniki o higienie. Moskiewska Szkoła Higienistów została założona przez Fiodora Fiodorowicza Erismana (1842-1915). W 1881 r. F. F. Erisman został wybrany Privatdozent Wydziału Higieny Wydziału Lekarskiego Uniwersytetu Moskiewskiego. Dużo pracował w dziedzinie higieny dzieci i młodzieży (wciąż znane jest biurko uniwersalne Erismana), higieny społecznej, położył podwaliny pod badania wpływu czynników środowiskowych na zdrowie młodszego pokolenia i udowodnił, że rozwój fizyczny może działać jako wskaźnik stanu sanitarnego populacji dziecięcej. W okresie sowieckim tacy naukowcy jak profesorowie Grigorij Witalijewicz Chłopin, Fiodor Grigoriewicz Krotkow, Aleksiej Nikołajewicz Sysin, Aleksiej Aleksiejewicz Minch, Giennadij Iwanowicz Sidorenko i wielu innych zrobili wiele dla rozwoju higieny domowej. Temat, treść higieny, miejsce i znaczenie higieny w działalności praktyka Filologiczne pochodzenie higieny wiąże się w mitologii greckiej z boginią zdrowia (Hygieinos) – córką Eskulapa. Higiena - bogini zdrowia - symbol zdrowia. higiena - dyscyplina medyczna, profilaktyczna. Bada wzorce wpływu czynników środowiskowych na organizm w celu zapobiegania chorobom i poprawy samego środowiska. Czynniki środowiskowe są również badane przez inne dyscypliny. Osobliwością higieny jest to, że bada wpływ czynników środowiskowych na zdrowie człowieka. Zadaniem higieny jako nauki jest osłabianie wpływu czynników negatywnych i wzmacnianie wpływu czynników pozytywnych poprzez przeprowadzanie zabiegów higienicznych. W szczególności ustalono, że fluor w składzie wody pitnej ma pewien wpływ na rozwój i tworzenie się zębów. Na przykład stężenie fluoru w wodzie poniżej 0,7 mg/l, a zwłaszcza na poziomie 0,5 mg/l prowadzi do rozwoju próchnicy. Woda Wołgi, powszechnie wykorzystywana do konsumpcji wody w miastach regionu Wołgi, zawiera fluor na poziomie 0,2 mg/l. Taki poziom fluoru w wodzie pitnej prowadzi do masowego rozwoju próchnicy. 80%, aw niektórych miejscach - 90% populacji miast Wołgi cierpi na próchnicę. Wraz z tak znanym negatywnym czynnikiem niedoboru fluoru w wodzie pitnej, jego nadmierne stężenie (powyżej 1,5 mg/l) prowadzi do rozwoju fluorozy. Fluoroza jest chorobą, której rozwój jest związany z działaniem fluoru na organizm jako trucizny protoplazmatycznej. W szczególności wysokie stężenie fluoru prowadzi do zmian w tworzeniu i rozwoju zębów. Wraz z postacią szkieletową występuje tak zwana postać zębowa fluorozy. Optymalny poziom fluoru, który zapewnia zapobieganie próchnicy i wyklucza jej toksyczne działanie, zawiera się w przedziale od 0,7 do 1,5 mg/l. Taki zakres dawek fluoru w wodzie pitnej jest ustalany z uwzględnieniem specyfiki regionalnej i kilku innych aspektów. Cechą charakterystyczną higieny jest więc racjonowanie czynników, które rozważaliśmy na przykładzie fluoru. Tematami higieny są środowisko i zdrowie. Czym oni są? Środowisko to zespół elementów o charakterze fizycznym, chemicznym, biologicznym, psychologicznym, ekonomicznym, kulturowym i etnicznym, które tworzą jeden, ciągle zmieniający się system ekologiczny (ekosystem). Najbardziej adekwatną do współczesnych warunków definicję zdrowia podają eksperci Światowej Organizacji Zdrowia. Zdrowie to stan pełnego fizycznego, psychicznego i społecznego dobrostanu, a nie tylko brak choroby lub kalectwa. W ciągu ostatniego XX wieku główne środki inwestowane w ochronę zdrowia przeznaczano głównie na rozwiązywanie problemów, które już się pojawiły, a nie zapobieganie ich wystąpieniu. Nacisk położono na wyleczenie, aw każdym razie na zmniejszenie złego stanu zdrowia, na pomoc terapeutyczną, a nie na promocję zdrowia i zapobieganie chorobom. Powinna nastąpić reorientacja priorytetów. Należy zwrócić większą uwagę na profilaktyczny kierunek rozwoju medycyny. Powszechnie wiadomo, że higiena wyrosła z potrzeb medycyny klinicznej. Przede wszystkim przedstawiciele medycyny klinicznej opowiedzieli się za rozwojem higieny, tacy wybitni naukowcy, jak M. Ya Mudrov, N. G. Zakharyin, N. I. Pirogov, S. P. Botkin. Znane jest stwierdzenie Zacharyina: „Im bardziej dojrzały praktykujący, tym bardziej rozumie siłę higieny i względną słabość leczenia – terapii”. Sam sukces terapii jest możliwy tylko przy zachowaniu higieny. Zadaniem higieny jest sprawienie, aby rozwój człowieka był jak najdoskonalszy, życie - mocne, a śmierć - jak najbardziej odległa. Znajomość higieny jest niezbędna w praktyce lekarzy o różnych profilach: lekarskim, pediatrycznym i stomatologicznym. Powszechnie wiadomo, że na rozwój różnych patologii wpływają czynniki środowiskowe. Jeśli te czynniki nie są brane pod uwagę, skuteczność leczenia jest zmniejszona. Na przykład w dziedzinie patologii chorób jamy ustnej znany jest wpływ czynnika zawodowego. Praca z niektórymi chemikaliami może poprawić rozwój procesu patologicznego w jamie ustnej, próchnicę i inne choroby. Na rozwój próchnicy istotny wpływ ma taki czynnik, jak charakter żywienia (pokarm). Powszechnie wiadomo, że u osób spożywających więcej rafinowanych węglowodanów istnieje większe prawdopodobieństwo rozwoju próchnicy. Obecnie w medycynie znana jest znaczna liczba chorób, które mają w swojej genezie czynnik środowiskowy. Na przebieg wielu chorób wpływają warunki mieszkaniowe, spożycie wody o takim lub innym składzie mineralnym. Warunki pracy przyczyniają się do rozwoju niektórych chorób, mogą pogorszyć przebieg patologii sercowo-naczyniowej, mają negatywny wpływ na rozwój patologii układu oddechowego. Muszę powiedzieć, że istnieją choroby spowodowane wpływem na organizm czynnika zawodowego. Choroby te nazywane są chorobami zawodowymi. Lekarz potrzebuje wiedzy o wpływie jednego lub drugiego czynnika na organizm: czynnika pokarmowego, charakteru wody, jej składu, jakości. Podczas przeprowadzania takiego lub innego leczenia preparatami farmakologicznymi należy wziąć pod uwagę charakter odżywiania, ponieważ może on osłabić lub wzmocnić działanie leku (podobnie jak woda pitna może wzmocnić działanie lub odwrotnie, osłabić skuteczność działania leku). trwające leczenie odwykowe). Rozwój higieny przebiega w dwóch kierunkach. Z jednej strony odnotowuje się proces jej tzw. różnicowania. Proces różnicowania wiąże się z wyodrębnieniem z higieny ogólnej jej niezależnych gałęzi, takich jak higiena społeczna, higiena komunalna, higiena żywności, higiena pracy, higiena dzieci i młodzieży, higiena radiacyjna, higiena wojskowa, higiena i toksykologia materiałów polimerowych, przestrzeń higiena, higiena lotnictwa. Z drugiej strony rozwój higieny również podąża ścieżką integracji. Higiena rozwija się w bliskim kontakcie z klinicznymi dziedzinami medycyny, terapii, pediatrii, położnictwa i ginekologii oraz innych gałęzi. Obecnie z higieny wyłonił się taki kurs, jak: waleologia - nauka badająca wzorce kształtowania się wysokiego poziomu zdrowia. Dużo uwagi zawsze poświęcano wzorom powstawania procesu patologicznego, ale niewystarczającą uwagę poświęcano problemom związanym z warunkami, czynnikami i wzorami, które determinują warunki kształtowania się wysokiego poziomu zdrowia. Metodologia higieny Metodologia higieny – jej dział, część higieny, zajmująca się wykorzystaniem jej technik metodologicznych do badania wzorców interakcji między ciałem a środowiskiem. Metodologia higieny wiąże się z opracowywaniem standardów higienicznych, wytycznych, norm i zasad sanitarnych. W higienie istnieją tak zwane specyficzne klasyczne metody higieny. Należą do nich metoda kontroli sanitarnej, metoda opisu sanitarnego oraz metoda obserwacji sanitarnej. W higienie szeroko stosowane są różne metody związane z oceną czynników działających na człowieka. Są to metody fizyczne, chemiczne, które oceniają stan fizyczny i chemiczny środowiska. W higienie szeroko stosowane są metody toksykologiczne, mające na celu ocenę charakteru toksycznego wpływu niektórych chemikaliów na organizm. Powszechnie stosowane są metody fizjologiczne, nie bez powodu higiena nazywana jest fizjologią stosowaną. Biochemiczne, genetyczne, kliniczne i epidemiologiczne metody badawcze są szeroko stosowane do oceny wpływu czynników na określone układy organizmu. W celu uogólnienia uzyskanych wyników szeroko stosowane są metody statystyczne z udziałem nowoczesnych technologii. Metody badania wpływu czynników środowiskowych w warunkach naturalnych. Ten kierunek nazywa się naturalnym eksperymentem. Co wiąże się z badaniem stanu zdrowia niektórych grup ludności żyjących pod wpływem różnych czynników środowiskowych. W warunkach naturalnych możliwe jest badanie wpływu warunków pracy na zdrowie pracowników. Badają również wpływ czynników procesu edukacyjnego na rosnący organizm dziecka. Prowadzone są badania kliniczne i higieniczne w celu opracowania maksymalnych dopuszczalnych stężeń szkodliwych chemikaliów w obszarze roboczym. Tym samym badania kliniczne i higieniczne oraz eksperyment laboratoryjny uzupełniają się i stanowią ujednolicone podejście do badań higienicznych środowiska i zdrowia człowieka. Środowisko i zdrowie Przedmiotem higieny jest środowisko i zdrowie. W środowisku (ekosystemie), biosferze zachodzą niezwykle złożone procesy. Niektóre z tych procesów związane są z działaniem czynników mających na celu zapewnienie stałości jakości środowiska (wody, gleby, powietrza atmosferycznego). To są czynniki stabilizujące. Inne czynniki (a mogą mieć charakter naturalny lub związany z działalnością człowieka, tzw. czynniki antropogeniczne) prowadzą do naruszenia równowagi przyrodniczej, harmonii w przyrodzie. To są czynniki destabilizujące. W ekologii istnieje koncepcja wymiany antropogenicznej. Wymiana antropogeniczna ma zasoby naturalne jako wkład, odpady przemysłowe i domowe jako produkt wyjściowy. Ekologiczna wymiana antropogeniczna jest skrajnie niedoskonała. Ma charakter otwarty, otwarty i pozbawiony jest cyklu życia, który jest nieodłącznym elementem biosfery jako całości. Dla scharakteryzowania wymiany antropogenicznej istnieje wskaźnik – jej efektywność, pokazujący ilość zasobów naturalnych wykorzystanych z pożytkiem dla człowieka. Wartość sprawności wynosi dziś 2%, czyli 98% to niewykorzystany zasób naturalny, a ponadto jest to część zasobów pełniąca funkcję odpadu – zanieczyszczeń środowiska. Wśród tych zanieczyszczeń znajdują się substancje o wyraźnym działaniu destabilizującym, tzw. czynniki destabilizujące. Należą do nich składniki zawierające halogeny, metale rzadkie i ciężkie, substancje o działaniu jonizującym i inne czynniki. Ogólnie czynniki te ze względu na charakter działania można podzielić na fizyczne lub chemiczne. Poważnym zagrożeniem są związki chemiczne. Działanie poszczególnych chemikaliów może prowadzić do rozwoju procesów destabilizujących, destrukcyjnych, które prowadzą do narastającego efektu. Ten proces jest poza kontrolą człowieka. Przekracza działanie naturalnych czynników stabilizujących, w wyniku czego obserwuje się rozwój spontanicznie niekontrolowanych, narastających zjawisk destabilizujących. Substancje i czynniki, które mają taki efekt, nazywane są superekotoksynami. Chemikalia zaliczone do tej klasy to metale rzadkie i ciężkie, promieniowanie jonizujące, składniki zawierające halogeny. Wszystkie one mają szczególny wpływ na organizm ludzki, wyrażający się uszkodzeniem błon komórkowych, rozwojem zaburzeń w układach enzymatycznych organizmu, zaburzeniami homeostazy, prowadzącymi do destrukcyjnych zjawisk w organizmie człowieka. Ekotoksyny charakteryzują się dużą stabilnością w środowisku i trwałością. Mogą gromadzić się w obiektach środowiskowych. Stabilność i zdolność akumulacji chemikaliów w środowisku zapewnia ich migrację, która jest niezwykle niebezpieczna dla człowieka i jego otoczenia. Istnieje ścisła interakcja między ludzkim ciałem a środowiskiem. Najważniejszym problemem jest problem jedności organizmu i środowiska. Trzeba powiedzieć, że między środowiskiem a organizmem rozwija się pewna forma równowagi. Ta równowaga środowiska i organizmu powstaje w wyniku najważniejszych mechanizmów fizjologicznej odpowiedzi organizmu na działanie różnych czynników i odbywa się poprzez pracę ośrodkowego układu nerwowego. Ta forma równowagi to tzw. stereotyp dynamiczny, tzn. jeśli czynnik działa stale, ma charakter powtarzalny, organizm rozwija reakcje stereotypowe. Pojawienie się nowych czynników prowadzi do zniszczenia tej równowagi. Szczególnie poważne zagrożenie w tym zakresie stanowią tzw. czynniki nadmierne. Prowadzą do złamania dynamicznego stereotypu. Zmiany w dynamicznym stereotypie wiążą się ze znacznym naruszeniem funkcji organizmu: neuropsychicznego, stresującego, skrajnego czynnika. Zadaniem higieny jest znalezienie sposobów i metod kształtowania nowego stereotypu. Można to osiągnąć poprzez odpowiednie zmiany w środowisku zewnętrznym, a także poprzez usprawnienie mechanizmów adaptacji organizmu. Schemat, opracowany przez akademika Rosyjskiej Akademii Nauk Medycznych, profesora Yu L. Lisitsina, według ekspertów Światowej Organizacji Zdrowia, przedstawia czynniki, które determinują poziom zdrowia somatycznego człowieka. Czynnikiem decydującym o zdrowiu somatycznym (ogólnym) według ekspertów ze Światowej Organizacji Zdrowia jest styl, czyli, jak mówimy, styl życia. Określa stan somatyczny zdrowia człowieka o 53%. 17% zdrowia somatycznego człowieka jest determinowane jakością środowiska, 20% wynika z czynników dziedzicznych, a tylko 10% zdrowia somatycznego jest determinowane poziomem i dostępnością opieki medycznej dla populacji. Tak więc 70% poziomu zdrowia człowieka zależy od tych momentów, które są bezpośrednio związane z higieną. To zdrowy styl życia człowieka, jakość środowiska. Środowisko wpływa na główne wskaźniki stanu zdrowia populacji (długość życia, współczynniki urodzeń, poziom rozwoju fizycznego, zachorowalność i umieralność). Ponadto istnieje szereg chorób, które są wyraźne w przyrodzie, w zależności od warunków środowiskowych. Są to choroby o podłożu środowiskowym. Należą do nich w szczególności choroba zwana „zespołem chronicznego zmęczenia”. Choroba ta opiera się na działaniu uszkadzającym błony oraz wpływie zanieczyszczeń chemicznych i promieniowania jonizującego na układy enzymatyczne. Niekorzystny wpływ chemikaliów prowadzi do gwałtownego obniżenia parametrów immunobiologicznych. Masowe badania dużych miast wskazują na gwałtowną zmianę homeostazy immunologicznej mieszkańców. Wśród mieszkańców Moskwy odnotowuje się zmianę wskaźników odporności o 50%. Powstaje sytuacja wskazująca na tzw. wtórny nieswoisty niedobór odporności związany z wpływem na organizm szeregu niekorzystnych czynników, w tym substancji chemicznych. Ocena stanu zdrowia populacji żyjącej w różnych warunkach środowiskowych, każe obecnie mówić o istnieniu ognisk chorobowych spowodowanych środowiskiem. Choroby te wiążą się z zanieczyszczeniem środowiska miejskiego metalami rzadkimi i ciężkimi, na które organizm dziecka jest przede wszystkim wrażliwy. Dlatego badanie wpływu czynników środowiska miejskiego na organizm ludności, zwłaszcza dzieci, jest pilnym zadaniem nauk higienicznych. Higiena to medycyna zapobiegawcza. Co należy rozumieć przez zapobieganie? Istnieją koncepcje profilaktyki pierwotnej i wtórnej. Zacznijmy od pojęcia tzw. profilaktyki wtórnej. Profilaktyka wtórna rozumiana jest jako zespół działań mających na celu zlokalizowanie i osłabienie procesu patologicznego poprzez czynne badanie lekarskie, terapię przeciwnawrotową, leczenie uzdrowiskowe oraz żywienie lecznicze, czyli profilaktyka wtórna to działalność prowadzona przez praktyków. Higiena to profilaktyka pierwotna. Podstawą profilaktyki pierwotnej jest eliminacja przyczyn i czynników prowadzących do powstawania procesów patologicznych i chorób w ogóle, poprzez poprawę środowiska naturalnego, przemysłowego i bytowego; kształtowanie zdrowego stylu życia ukierunkowanego na zwiększenie odporności organizmu i wzmocnienie zdrowia. Przez profilaktykę należy rozumieć nie tylko zapobieganie chorobom i realizację zajęć rekreacyjnych mających na celu ochronę zdrowia ludności, ale całokształt działań państwowych, publicznych i medycznych, mających na celu stworzenie jak najkorzystniejszych warunków życia dla człowieka, w pełni zaspokajających jego potrzeby fizjologiczne. Higiena jest dyscypliną profilaktyczną, a podstawą działań profilaktycznych jest regulacja higieniczna. Higieniczna regulacja Co oznaczają standardy higieniczne? Norma higieniczna to ścisły zakres parametrów czynników środowiskowych, który jest optymalny i nieszkodliwy dla utrzymania normalnego życia i zdrowia człowieka, populacji ludzkiej i przyszłych pokoleń. Zasady sanitarne, normy, standardy higieniczne to akty normatywne, które ustanawiają kryteria bezpieczeństwa i nieszkodliwości czynników środowiskowych dla człowieka w jego życiu. Przepisy sanitarne są obowiązkowe do przestrzegania przez wszystkie organy państwowe i stowarzyszenia publiczne, przedsiębiorstwa i inne podmioty gospodarcze, organizacje, instytucje, niezależnie od ich podporządkowania i formy własności, przez urzędników i obywateli. Normy higieniczne dla chemikaliów są ustalane w postaci maksymalnych dopuszczalnych stężeń (MAC). Dla czynników fizycznych są one ustalane w postaci dopuszczalnych poziomów narażenia (MPL). W przypadku chemikaliów MPC są ustalane w powietrzu atmosferycznym obszarów zaludnionych w postaci maksymalnych jednorazowych i średnich dziennych maksymalnych dopuszczalnych stężeń. Ustanowiono MPC dla szkodliwych chemikaliów w wodzie zbiorników i wody pitnej. MPC są ustawione na zawartość szkodliwych chemikaliów w glebie. W środkach spożywczych niebezpieczne chemikalia są regulowane w postaci dopuszczalnych pozostałości (RTA). W przypadku chemikaliów maksymalne dopuszczalne ilości w wodzie są określone w miligramach na 1 dm3lub 1 l dla powietrza - w miligramach na 1 m3 powietrze, produkty spożywcze - w miligramach na 1 kg masy produktu. MPC charakteryzują bezpieczne poziomy narażenia na szkodliwe chemikalia w niektórych obiektach środowiskowych. Ustawione są również piloty do kontroli wpływu czynników fizycznych. W szczególności istnieje wyobrażenie o optymalnych i dopuszczalnych parametrach mikroklimatu, tj. temperaturze, wilgotności, prędkości powietrza itp. Ustalane są optymalne dopuszczalne ilości składników pokarmowych, a ich racjonowanie odbywa się z uwzględnieniem potrzeb fizjologicznych. Istnieją tak zwane fizjologiczne normy zapotrzebowania na białka, tłuszcze, węglowodany, minerały, witaminy. Przy ustalaniu MPC dla szkodliwych chemikaliów w środowisku przestrzegane są pewne zasady regulacji higienicznych, które obejmują: 1) zasada etapów; 2) zasada progu. Etapowanie reglamentacji polega na tym, że prace nad reglamentacją prowadzone są w ściśle określonej kolejności związanej z realizacją odpowiedniego etapu badań. W przypadku chemikaliów pierwszym etapem tych badań jest etap analityczny. Etap analityczny obejmuje ocenę właściwości fizykochemicznych: dane dotyczące budowy substancji chemicznej, jej parametrów - temperatura topnienia, temperatura wrzenia, rozpuszczalność w wodzie, innych rozpuszczalnikach. Do prowadzenia badań analitycznych konieczne jest posiadanie określonych metod oznaczania. Drugim obowiązkowym etapem badań higienicznych przy ustalaniu MPC jest toksymetria, czyli określenie głównych parametrów toksyczności. Toksymetria obejmuje prowadzenie badań w celu określenia parametrów ostrej toksyczności (toksymetria ostra lub prościej, ostre eksperymenty). Po tym następuje eksperyment podostry i chroniczny eksperyment sanitarno-toksykologiczny. Głównym i głównym zadaniem ostrego eksperymentu jest określenie średnich śmiertelnych stężeń i dawek LD50 lub CL50. Konfigurowanie ostrych eksperymentów pozwala nam ocenić stopień zagrożenia chemikaliami, charakter kierunku działania, wrażliwość niektórych układów i funkcji organizmu. Eksperymenty ostre pozwalają na najbardziej rozsądne podejście do przeprowadzania podostrych i przewlekłych eksperymentów sanitarno-toksykologicznych. Stopniowa normalizacja umożliwia również, w niektórych przypadkach, zmniejszenie ilości badań przeprowadzanych przy użyciu tzw. zasady normalizacji przez analogię, tj. Badanie wskaźników substancji toksycznej ocenianej na podstawie właściwości fizycznych i chemicznych umożliwia wykrycie obecności tak zwanych substancji analogowych i przeprowadzenie normalizacji na zasadzie podobieństwa. Takie podejście nazywa się - racjonowaniem przez analogię. W przypadku substancji o podobnych właściwościach, tj. Regulowanych przez analogię, konieczne jest ustalenie parametrów ostrej toksyczności. Obecność parametrów toksyczności ostrej umożliwia również zmniejszenie ilości badań i zaoszczędzenie znacznej ilości zasobów materiałowych, a także czasu spędzonego na eksperymencie. Ważnym etapem badań toksykometrycznych jest podostry eksperyment sanitarno-toksykologiczny. Eksperyment podostry umożliwia ujawnienie obecności skumulowanych właściwości z punktu widzenia jakościowej i ilościowej oceny tego etapu działania. W eksperymencie podostrym identyfikowane są również najbardziej wrażliwe układy organizmu, co pozwala na obiektywne podejście do sformułowania głównego etapu toksykometrii, związanego z określeniem parametrów toksycznych w przewlekłym eksperymencie. Eksperyment podostry testuje szeroką gamę testów toksykologicznych, które oceniają wpływ substancji chemicznej na układ sercowo-naczyniowy, układ nerwowy, przewód pokarmowy, układ wydalniczy oraz inne funkcje i układy organizmu. Najważniejszą zasadą regulacji higienicznej jest badanie progowego charakteru działania znormalizowanego czynnika. Zgodnie z progowym poziomem narażenia w doświadczeniu przewlekłym określa się najniższe stężenie, które powoduje zmiany w ciele zwierzęcia laboratoryjnego. W oparciu o wyniki przewlekłego eksperymentu sanitarno-toksykologicznego, MPC są ustalane dla substancji, głównie tych o wyraźnym działaniu toksycznym. Przy racjonowaniu szkodliwych chemikaliów w środowisku wodnym obowiązkowymi etapami badania są badanie wpływu substancji na właściwości organoleptyczne wody i reżim sanitarny zbiorników wodnych, tj. ustalenie MPC chemikaliów w zbiornikach wodnych, wprowadzane są dodatkowe etapy badawcze. Na wszystkich tych etapach badania skutków szkodliwych chemikaliów koniecznie ustala się progi narażenia, progowe dawki i stężenia. Ograniczający znak szkodliwości określają stężenia progowe, tj. Ustala się najniższe stężenie, w którym wpływ szkodliwej substancji chemicznej przejawia się przede wszystkim na właściwościach organoleptycznych wody lub na reżimie sanitarnym zbiornika lub przy ocenie toksyczności nieruchomości. Przy ustalaniu MPC szkodliwych chemikaliów w wodzie zbiorników identyfikuje się znak ograniczający, organoleptyczny lub zgodnie z reżimem sanitarnym lub toksykologicznym. Zgodnie z graniczną oznaką szkodliwości, biorąc pod uwagę najniższe stężenie progowe, ustala się MPC. Zatem definiującymi zasadami racjonowania są zasady progu i phasingu. Ustalone zasady racjonowania chemikaliów i poziomów narażenia na czynniki fizyczne stanowią podstawę obowiązującego ustawodawstwa sanitarnego. MPC pozwalają z jednej strony kontrolować zawartość szkodliwych chemikaliów w środowisku, z drugiej strony stworzyć tzw. system monitorowania zawartości szkodliwych chemikaliów, czyli monitorować ich obecność w środowisku. MPC są również wykorzystywane w projektowaniu przedsiębiorstw przemysłowych; MPC są określane w projektach budowy przedsiębiorstw przemysłowych i innych. Struktura służby sanitarnej Działalność służby sanitarno-epidemiologicznej w Federacji Rosyjskiej określa ustawa Federacji Rosyjskiej „O dobrostanie sanitarno-epidemiologicznym ludności”. Występujące w latach 2004-2005 zmiany w kraju wpłynęły również na strukturę służby sanitarnej. Ministerstwo Zdrowia i Rozwoju Społecznego Federacji Rosyjskiej przekształciło Centra Państwowego Nadzoru Sanitarno-Epidemiologicznego (TSGSEN) w departamenty terytorialne Federalnej Służby Nadzoru w Dziedzinie Ochrony Praw Konsumentów i Opieki Społecznej (TU) oraz federalne instytucje zdrowia publicznego „Centra Higieny i Epidemiologii” (FGU). Główny zadania Administracja Terytorialna Rospotrebnadzor (TU) to: 1) państwowy nadzór i kontrola nad spełnianiem wymagań ustawodawstwa Federacji Rosyjskiej w zakresie zapewnienia dobrostanu sanitarno-epidemiologicznego ludności w zakresie ochrony konsumentów; 2) zapobieganie szkodliwemu wpływowi czynników środowiskowych na człowieka; 3) zapobieganie chorobom zakaźnym i masowym niezakaźnym (zatruciom) ludności. funkcje Administracja terytorialna: 1) państwowy nadzór i kontrola nad spełnianiem wymagań Federacji Rosyjskiej w zakresie zapewnienia dobrostanu sanitarno-epidemiologicznego ludności w zakresie ochrony konsumentów; 2) nadzór sanitarno-epidemiologiczny w trakcie opracowywania, budowy, przebudowy, likwidacji urbanistyki, budownictwa przemysłowego; do produkcji, sprzedaży produktów, do eksploatacji systemów zaopatrzenia w wodę, placówek medycznych; 3) organizacja i prowadzenie monitoringu socjalnego i higienicznego; 4) wydanie wniosku sanitarno-epidemiologicznego o programach, metodach, trybach kształcenia, szkolenia; 5) przeprowadzanie działań antyepidemicznych, poświadczanie wydanych kontyngentów i sprawowanie nad nimi kontroli; 6) kontrola badań i testów laboratoryjnych; 7) przeprowadzanie kontroli sanitarnej i kwarantannowej. Głównym zadaniem federalnych stanowych zakładów opieki zdrowotnej jest przeprowadzanie badań sanitarno-epidemiologicznych, dochodzeń, badań, opracowań, testów, badań toksykologicznych, higienicznych i innych. Głównego Państwowego Lekarza Sanitarnego – kierownika Zakładu Terytorialnego i szefa Federalnego Państwowego Zakładu Zdrowia w skali regionalnej powołuje i odwołuje Minister Zdrowia i Rozwoju Społecznego Federacji Rosyjskiej na wniosek Szefa Federalnego Służba (Główny Państwowy Lekarz Sanitarny Federacji Rosyjskiej). Finansowanie wydatków na utrzymanie terytorialnych zakładów opieki zdrowotnej odbywa się na koszt budżetu federalnego. Nadzór sanitarny w Rosji realizowany jest w dwóch formach. W formie prewencyjnego nadzoru sanitarnego oraz bieżącego nadzoru sanitarnego. Prewencyjny nadzór sanitarny przewiduje opracowanie środków związanych z wprowadzeniem środków prozdrowotnych, zapobiegawczych na etapie opracowywania projektów dla obiektów przemysłowych i cywilnych, budowy obiektów komunalnych, rozwoju nowych technologii, wprowadzania nowej żywności i produkty przemysłowe, zabawki dla dzieci. Na szczególną uwagę zasługuje aktywna, a nie kontemplacyjna rola służby sanitarnej we wszystkich powyższych działaniach. Innymi słowy, profilaktyka, prewencyjny nadzór sanitarny powinien zawsze wyprzedzać człowieka, a nie podążać za nim. To najważniejsza rola prewencyjnego nadzoru sanitarnego. Prewencyjny nadzór sanitarny na przykładzie budowy niektórych obiektów kończy się na etapie jego odbioru. Rozpoczyna się od zatwierdzenia projektu, kontroli postępów budowy i odbioru. Najważniejszym punktem w realizacji prewencyjnego nadzoru sanitarnego obiektów w budowie jest kontrola postępu prac ukrytych. Po odbiorze obiektu rozpoczyna się bieżący nadzór sanitarny. Bieżący nadzór sanitarny obejmuje prawie wszystkie obszary działalności różnych instytucji, obiektów na terenie danej osady, powiatu, regionu i ogólnie w całej Rosji. Organy nadzoru sanitarno-epidemiologicznego sprawują kontrolę nad działalnością przedsiębiorstw przemysłowych, obiektów komunalnych, przedszkoli, szkół, placówek medycznych i prewencyjnych oraz innych. Służba Sanitarno-Epidemiologiczna posiada duże uprawnienia do nadzorowania działalności niektórych instytucji i organizacji. Służba sanitarna monitoruje wdrażanie przepisów sanitarnych przez niektóre instytucje, przedsiębiorstwa i obiekty. Przepisy sanitarne obowiązują wszystkie organizacje państwowe i publiczne oraz inne organizacje gospodarcze, niezależnie od ich podporządkowania i formy własności, a także urzędników i obywateli. Służba Sanitarna sprawuje kontrolę mającą na celu zapobieganie wykroczeniom sanitarnym. Przestępstwa sanitarne to bezprawne, winne umyślne lub niedbałe działania lub zaniechania, które naruszają prawa obywateli i interesy społeczeństwa, związane z nieprzestrzeganiem przepisów sanitarnych Federacji Rosyjskiej, w tym różnych przepisów i norm sanitarnych.Opracowano standardy higieniczne normy i przepisy sanitarne zapewniają skuteczną realizację prewencyjnego i bieżącego nadzoru sanitarno-epidemiologicznego, skuteczną realizację działań na rzecz poprawy stanu środowiska i zdrowia publicznego. WYKŁAD nr 2. Rola i znaczenie wody w życiu człowieka Wartość fizjologiczna i higieniczna wody Woda - najważniejszy czynnik w tworzeniu wewnętrznego środowiska ciała i jednocześnie jeden z czynników środowiska zewnętrznego. Tam, gdzie nie ma wody, nie ma życia. Wszystkie procesy charakterystyczne dla organizmów żywych zamieszkujących naszą Ziemię zachodzą w wodzie. Brak wody (odwodnienie) prowadzi do zaburzenia wszystkich funkcji organizmu, a nawet śmierci. Zmniejszenie ilości wody o 10% powoduje nieodwracalne zmiany. Metabolizm tkankowy, procesy życiowe zachodzą w środowisku wodnym. Woda uczestniczy w procesach asymilacji i dysymilacji, w procesach resorpcji i dyfuzji, sorpcji i desorpcji, reguluje charakter stosunków osmotycznych w tkankach i komórkach. Woda reguluje równowagę kwasowo-zasadową, utrzymuje pH. Systemy buforowe działają tylko w tych warunkach, w których występuje woda. Woda jest ogólnym wskaźnikiem aktywności układów fizjologicznych, tła i środowiska, w którym zachodzą wszystkie procesy życiowe. To nie przypadek, że w ludzkim ciele zawartość wody zbliża się do 60% całkowitej masy ciała. Ustalono, że procesy starzenia wiążą się z utratą wody przez komórki. Należy zauważyć, że reakcje hydrolizy, jak również wszystkie reakcje redoks, zachodzą aktywnie tylko w roztworach wodnych. Woda bierze czynny udział w tzw. wymianie wodno-solnej. Procesy trawienia i oddychania przebiegają normalnie w przypadku wystarczającej ilości wody w organizmie. Rola wody jest również świetna w funkcji wydalniczej organizmu, co przyczynia się do prawidłowego funkcjonowania układu moczowo-płciowego. Ogromna jest również rola wody w procesach termoregulacji organizmu. Bierze udział w szczególności w jednym z najważniejszych procesów – procesie pocenia się. Należy zauważyć, że substancje mineralne dostają się do organizmu wraz z wodą, zresztą w takiej postaci, gdy są niemal całkowicie wchłonięte. Obecnie powszechnie uznaje się rolę wody jako źródła soli mineralnych. Jest to tak zwana wartość farmakologiczna wody. Sole mineralne w wodzie mają postać jonów, co sprzyja ich wchłanianiu przez organizm. Makro- i mikroelementy w środkach spożywczych mają postać związków złożonych, które nawet pod wpływem soku żołądkowo-jelitowego nie dysocjują dobrze i przez to są gorzej wchłaniane. Woda jest uniwersalnym rozpuszczalnikiem. Rozpuszcza wszystkie substancje fizjologicznie czynne. Woda jest fazą ciekłą, która ma określoną strukturę fizyczną i chemiczną, która określa jej zdolność jako rozpuszczalnika. Organizmy żywe, które zużywają wodę o różnej strukturze, rozwijają się i rosną na różne sposoby. Dlatego strukturę wody można uznać za najważniejszy czynnik biologiczny. Struktura wody może ulec zmianie podczas jej odsalania. Na strukturę wody duży wpływ ma skład jonowy wody. Cząsteczka wody nie jest związkiem obojętnym, ale aktywnym elektrycznie. Posiada dwa aktywne centra elektryczne, które tworzą wokół siebie pole elektryczne. Strukturę cząsteczki wody charakteryzują dwie cechy: 1) wysoka polaryzacja; 2) szczególny układ atomów w przestrzeni. Według współczesnych koncepcji cząsteczka wody jest dipolem, to znaczy ma 2 środki ciężkości. Jeden to środek ciężkości ładunków dodatnich, drugi to ujemne. W przestrzeni centra te nie pokrywają się, są asymetryczne, tzn. cząsteczka wody ma dwa bieguny, które tworzą wokół cząsteczki pole siłowe, cząsteczka wody jest polarna. W polu elektrostatycznym przestrzenne rozmieszczenie cząsteczek wody (struktura wody) determinuje biologiczne właściwości wody w organizmie. Cząsteczki wody mogą występować w następujących formach: 1) w postaci pojedynczej cząsteczki wody jest monohydrolem lub po prostu hydrolem (H2O)1; 2) w postaci podwójnej cząsteczki wody - jest to dihydrol (H2O)2; 3) w postaci potrójnej cząsteczki wody - trihydrol (H2O)3. Od obecności tych form zależy stan skupienia wody. Lód składa się zwykle z trihydroli, które mają największą objętość. Stan pary wodnej jest reprezentowany przez monohydrole, ponieważ znaczny ruch termiczny cząsteczek w temperaturze 100 ° C zakłóca ich asocjację. W stanie ciekłym woda jest mieszaniną hydrolu, dihydrolu i trihydrolu. Stosunek między nimi zależy od temperatury. Powstawanie di- i trihydrolu następuje w wyniku wzajemnego przyciągania się cząsteczek wody (hydroli). W zależności od dynamicznej równowagi między formami rozróżnia się określone rodzaje wody. 1. Woda związana z żywymi tkankami - strukturalna (woda lodowa lub doskonała), reprezentowana przez quasi-kryształy, trihydrole. Woda ta jest wysoce biologicznie aktywna. Jego temperatura zamarzania wynosi -20°C. Organizm otrzymuje taką wodę tylko z naturalnymi produktami. 2. Świeża woda ze stopu - 70% wody lodowatej. Ma właściwości lecznicze, poprawia właściwości adaptogenne, ale szybko (po 12 godzinach) traci swoje właściwości biologiczne stymulując reakcje biochemiczne w organizmie. 3. Darmowa lub zwykła woda. Jego temperatura zamarzania wynosi 0 °C. Odwodnienie Zawartość wody w ludzkim ciele to 60% jego wagi. Organizm stale traci wodę oksydacyjną na różne sposoby: 1) powietrzem przez płuca (1 m3 powietrze zawiera średnio 8-9 g wody); 2) przez nerki i skórę. Ogólnie człowiek traci do 4 litrów wody dziennie. Naturalne straty wody muszą być kompensowane przez wprowadzanie pewnej ilości wody z zewnątrz. Jeśli straty nie są równoważne z wprowadzeniem, w organizmie następuje odwodnienie. Brak nawet 10% wody może znacznie pogorszyć stan, a zwiększenie stopnia odwodnienia do 20% może doprowadzić do upośledzenia funkcji życiowych i śmierci. Odwodnienie jest bardziej niebezpieczne dla organizmu niż głodówka. Osoba może żyć bez jedzenia przez 1 miesiąc, a bez wody - do 3 dni. Regulacja metabolizmu wody odbywa się za pomocą ośrodkowego układu nerwowego (OUN) i jest zarządzana przez ośrodek żywieniowy i ośrodek pragnienia. W sercu pragnienia leży najwyraźniej zmiana w składzie fizykochemicznym krwi i tkanek, w których ciśnienie osmotyczne jest zaburzone z powodu wyczerpania wody, co prowadzi do pobudzenia ośrodkowego układu nerwowego. Ważną rolę w regulacji metabolizmu wody odgrywają gruczoły dokrewne, zwłaszcza przysadka mózgowa. Związek między metabolizmem wody i soli nazywa się metabolizmem woda-sól. Normy zużycia wody określają: 1) jakość wody; 2) rodzaj zaopatrzenia w wodę; 3) stan organu; 4) charakter środowiska, a przede wszystkim warunki temperaturowo-wilgotnościowe; 5) charakter utworu. Wskaźniki zużycia wody składają się z potrzeb fizjologicznych organizmu (2,5-5 litrów dziennie na realizację funkcji fizjologicznych) do utrzymania życia oraz wody niezbędnej do celów domowych i komunalnych. Najnowsze normy odzwierciedlają stan sanitarny osiedla. W suchym i gorącym klimacie, podczas wykonywania intensywnej pracy fizycznej, normy fizjologiczne wzrastają do 8-10 litrów dziennie, na obszarach wiejskich (z zdecentralizowanym zaopatrzeniem w wodę) - do 30-40 litrów. Wskaźniki zużycia wody w przedsiębiorstwie przemysłowym zależą od temperatury otoczenia podczas produkcji. Szczególnie dobrze sprawdzają się w gorących sklepach. Jeżeli ilość wytwarzanego ciepła wynosi 20 kcal na 1 mXNUMX3 na godzinę, wówczas normy zużycia wody na zmianę wyniosą 45 litrów (w tym prysznic). Zgodnie z normami sanitarnymi normy zużycia wody są regulowane w następujący sposób: 1) w obecności bieżącej wody i braku kąpieli - 125-160 litrów na dobę na osobę; 2) w obecności wodociągu i kąpieli - 160-250 l; 3) w obecności kanalizacji, wanien, ciepłej wody - 250-350 l; 4) w warunkach użytkowania słupów wodnych - 30-50 l. Dziś w dużych nowoczesnych miastach dzienne spożycie wody na mieszkańca wynosi 450 litrów lub więcej. Tak więc w Moskwie najwyższy poziom zużycia wody wynosi do 700 litrów. W Londynie – 170 litrów, Paryżu – 160 litrów, Brukseli – 85 litrów. Woda jest czynnikiem społecznym. Społeczne warunki życia i stopień zachorowalności zależą od ilości i jakości wody. Według WHO do 500 milionów chorób występujących na Ziemi rocznie jest związanych z jakością i zużyciem wody. Czynniki kształtujące jakość wody można podzielić na 3 duże grupy: 1) czynniki decydujące o właściwościach organoleptycznych wody; 2) czynniki decydujące o właściwościach chemicznych wody; 3) czynniki decydujące o zagrożeniu epidemiologicznym wód. Czynniki decydujące o właściwościach organoleptycznych wody Właściwości organoleptyczne wód kształtowane są przez czynniki naturalne i antropogeniczne. Zapach, smak, kolor i zmętnienie to ważne cechy jakości wody pitnej. Przyczyny powstawania zapachów, smaku, koloru i zmętnienia wody są bardzo różnorodne. Dla źródeł powierzchniowych są to przede wszystkim zanieczyszczenia gleby pochodzące z przepływu wody atmosferycznej. Zapach i smak można kojarzyć z kwitnieniem wody i późniejszym rozkładem roślinności na dnie zbiornika. O smaku wody decyduje jej skład chemiczny, stosunek poszczególnych składników oraz ilość tych składników w wartościach bezwzględnych. Dotyczy to zwłaszcza wód gruntowych silnie zmineralizowanych ze względu na dużą zawartość chlorków, siarczanów sodu, rzadziej wapnia i magnezu. Tak więc chlorek sodu powoduje słony smak wody, wapń ma działanie ściągające, a magnez gorzki. O smaku wody decyduje również skład gazu: 1/3 całkowitego składu gazu to tlen, 2/3 to azot. W wodzie występuje bardzo mała ilość dwutlenku węgla, ale jego rola jest ogromna. Dwutlenek węgla może występować w wodzie w różnych postaciach: 1) rozpuszczony w wodzie z wytworzeniem kwasu węglowego CO2 + H2O=H2CO3; 2) zdysocjowany kwas węglowy H2CO3 =H+HCO3 = 2H + CO3 z wytworzeniem jonu wodorowęglanowego HCO3 i CO3 - jon węglanowy. Ta równowaga między różnymi formami kwasu węglowego jest określana przez pH. W środowisku kwaśnym, przy pH=4 występuje wolny dwutlenek węgla – CO2. Przy pH = 7-8 obecny jest jon HCO3 (umiarkowanie alkaliczny). Przy pH = 10 obecny jest jon CO3 (środowisko alkaliczne). Wszystkie te składniki w różnym stopniu decydują o smaku wody. W przypadku źródeł powierzchniowych główną przyczyną zapachów, smaków, barwy i zmętnienia są zanieczyszczenia gleby pochodzące ze spływów atmosferycznych. Nieprzyjemny smak wody jest charakterystyczny dla rozległych wód wysokozmineralizowanych (szczególnie na południu i południowym wschodzie kraju), głównie ze względu na zwiększone stężenie chlorków i siarczanów sodu, rzadziej wapnia i magnezu. Barwa (kolor) wód naturalnych często zależy od obecności substancji humusowych pochodzenia glebowego, roślinnego i planktonu. Budowa dużych zbiorników z aktywnymi procesami rozwoju planktonu przyczynia się do pojawiania się w wodzie nieprzyjemnych zapachów, smaków i kolorów. Substancje humusowe są nieszkodliwe dla ludzi, ale pogarszają właściwości organoleptyczne wody. Są trudne do usunięcia z wody, a poza tym mają dużą zdolność sorpcyjną. Rola wody w patologii człowieka Od dawna odnotowuje się związek między częstością występowania populacji a charakterem zużycia wody. Już w starożytności znane były pewne oznaki niebezpiecznej dla zdrowia wody. Jednak dopiero w połowie XIX wieku. Obserwacje epidemiologiczne i odkrycia bakteriologiczne Pasteura i Kocha pozwoliły ustalić, że woda może zawierać pewne patogenne mikroorganizmy i przyczyniać się do powstawania i rozprzestrzeniania się chorób wśród populacji. Wśród czynników determinujących występowanie infekcji wodnych możemy wyróżnić: 1) antropogeniczne zanieczyszczenie wód (priorytet zanieczyszczenia); 2) uwolnienie patogenu z organizmu i wejście do zbiornika; 3) stabilność w środowisku wodnym bakterii i wirusów; 4) przedostanie się do organizmu człowieka drobnoustrojów i wirusów wraz z wodą. infekcje wodne Infekcje wodne charakteryzują się: 1) nagły wzrost zachorowalności; 2) utrzymanie wysokiego poziomu zachorowalności; 3) szybki spadek fali epidemii (po wyeliminowaniu czynnika patologicznego). Przez wodę przenoszone są cholera, dur brzuszny, paratyfus, czerwonka, leptospiroza, tularemia (zanieczyszczenie wody pitnej wydzielinami gryzoni), bruceloza. Nie wyklucza się możliwości czynnika wodnego w przenoszeniu infekcji Salmonella. Wśród chorób wirusowych są to wirusy jelitowe, enterowirusy. Wchodzą do wody z kałem i innymi ludzkimi odchodami. W środowisku wodnym można znaleźć: 1) wirus zakaźnego zapalenia wątroby; 2) wirus polio; 3) adenowirusy; 4) wirus Coxsackie; 5) pula wirusa zapalenia spojówek; 6) wirus grypy; 7) Wirus ECHO. W literaturze opisano przypadki zakażenia gruźlicą przy użyciu zakażonej wody. Choroby wywołane przez pasożyty zwierzęce mogą być przenoszone przez wodę: pełzakowica, robaczyce, lamblioza. Pełzakowica. Ameba czerwonkowa, powszechna w tropikach i Azji Środkowej, ma wartość patogenną. Wegetatywne formy ameby szybko obumierają, ale cysty są odporne na wodę. Co więcej, konwencjonalne dawki chlorowania są nieskuteczne wobec torbieli ameb. Jaja robaków i cysty Giardia dostają się do zbiorników wodnych z ludzkimi wydalinami, a podczas picia dostają się do organizmu ze skażoną wodą. Powszechnie uznaje się, że możliwość wyeliminowania niebezpieczeństwa epidemii wodnych, a tym samym zmniejszenie zachorowalności na zakażenia jelitowe w populacji, wiąże się z postępem w zakresie zaopatrzenia ludności w wodę. Dlatego właściwie zorganizowane zaopatrzenie w wodę jest nie tylko ważnym ogólnym środkiem sanitarnym, ale także skutecznym specyficznym środkiem przeciwko rozprzestrzenianiu się infekcji jelitowych wśród populacji. Tak więc pomyślne wyeliminowanie epidemii cholery Eltor w ZSRR (1970) było w dużej mierze spowodowane faktem, że przeważająca część populacji miejskiej była chroniona przed niebezpieczeństwem rozprzestrzeniania się przez wodę z powodu normalnego scentralizowanego zaopatrzenia w wodę. Skład chemiczny wody Czynnikami decydującymi o składzie chemicznym wody są chemikalia, które można warunkowo podzielić na: 1) biopierwiastki (jod, fluor, cynk, miedź, kobalt); 2) pierwiastki chemiczne szkodliwe dla zdrowia (ołów, rtęć, selen, arsen, azotany, uran, syntetyczne środki powierzchniowo czynne, pestycydy, substancje radioaktywne, czynniki rakotwórcze); 3) obojętne lub nawet użyteczne chemikalia (wapń, magnez, mangan, żelazo, węglany, wodorowęglany, chlorki). Skład chemiczny wody jest możliwą przyczyną chorób niezakaźnych. Przeanalizujemy dalej podstawy racjonowania wskaźników bezpieczeństwa składu chemicznego wody pitnej. Obojętne chemikalia w wodzie żelazo dwuwartościowy lub trójwartościowy występuje we wszystkich naturalnych źródłach wody. Żelazo jest niezbędnym składnikiem organizmów zwierzęcych. Służy do budowy ważnych enzymów oddechowych i oksydacyjnych (hemoglobina, katalaza). Dorosły człowiek otrzymuje dziennie kilkadziesiąt miligramów żelaza, więc ilość żelaza dostarczanego z wodą nie ma większego znaczenia fizjologicznego. Jednak obecność żelaza w postaci wysokich stężeń jest niepożądana ze względów estetycznych i domowych. Żelazo nadaje wodzie zmętnienie, żółto-brązowy kolor, gorzkawo-metaliczny smak, pozostawia rdzawe plamy. Duża ilość żelaza w wodzie przyczynia się do rozwoju bakterii żelazowych, które umierając gromadzą gęsty osad wewnątrz rur. W wodach gruntowych częściej występuje żelazo żelazne. Jeśli woda jest pompowana, to łącząc się na powierzchni z tlenem w powietrzu, żelazo staje się trójwartościowe, a woda brązowieje. Zatem zawartość żelaza w wodzie pitnej jest ograniczona przez wpływ na zmętnienie i kolor. Dopuszczalne stężenie wg normy wynosi nie więcej niż 0,3 mg/l, dla źródeł podziemnych nie więcej niż 1,0 mg/l. mangan w wodach podziemnych występuje w postaci wodorowęglanów, dobrze rozpuszczalnych w wodzie. W obecności tlenu atmosferycznego zamienia się w wodorotlenek manganu i wytrąca, co poprawia kolor i zmętnienie wody. W praktyce scentralizowanego zaopatrzenia w wodę konieczność ograniczenia zawartości manganu w wodzie pitnej wiąże się z pogorszeniem właściwości organoleptycznych. Nie więcej niż 0,1 mg/l jest znormalizowane. aluminium zawarty w wodzie pitnej poddanej obróbce - klarowaniu w procesie koagulacji siarczanem glinu. Nadmiar glinu nadaje wodzie nieprzyjemny, cierpki smak. Resztkowa zawartość glinu w wodzie pitnej (nie więcej niż 0,2 mg na litr) nie powoduje pogorszenia właściwości organoleptycznych wody (mętność i smak). Wapń i jego sole powodować twardość wody. Twardość wody pitnej jest podstawowym kryterium, według którego populacja ocenia jakość wody. W twardej wodzie warzywa i mięso są słabo trawione, ponieważ sole wapnia i białka spożywcze tworzą nierozpuszczalne związki, które są słabo wchłaniane. Pranie jest trudne do prania, w grzejnikach tworzy się kamień (nierozpuszczalny osad). Badania eksperymentalne wykazały, że z wodą pitną o twardości 20 mg. eq/l, częstość i ciężar formowania się kamienia były znacznie większe niż w przypadku wody o twardości 10 mg. równoważnik/l. Działanie wody o twardości 7 mg. równoważnik na l dla rozwoju kamicy moczowej nie został znaleziony. Wszystko to pozwala uznać przyjęty standard twardości wody pitnej za rozsądny - 7 mg eq na litr. Biopierwiastki Miedź występuje w niskich stężeniach w naturalnych wodach podziemnych i jest prawdziwym biomikroelementem. Zapotrzebowanie na nią (głównie na hematopoezę) osoby dorosłej jest niewielkie - 2-3 g dziennie. Pokrywana jest głównie z dziennej racji żywnościowej. W wysokich stężeniach (3-5 mg/l) miedź ma wpływ na smak (ściągający). Norma na tej podstawie wynosi nie więcej niż 1 mg / l. w wodzie. Cynk Występuje jako pierwiastek śladowy w naturalnych wodach gruntowych. Występuje w wysokich stężeniach w zbiornikach wodnych zanieczyszczonych ściekami przemysłowymi. Przewlekłe zatrucie cynkiem nie jest znane. Sole cynku w wysokich stężeniach podrażniają przewód pokarmowy, ale o wartości związków cynku w wodzie decyduje ich wpływ na właściwości organoleptyczne. Przy 30 mg/l woda nabiera mlecznego koloru, a nieprzyjemny metaliczny posmak znika przy 3 mg/l, więc zawartość cynku w wodzie jest znormalizowana do nie więcej niż 3 mg/l. Skład chemiczny wody jako przyczyna chorób niezakaźnych Rozwój nauk medycznych umożliwił poszerzenie wiedzy o właściwościach składu chemicznego (sól i mikroelementów) wody, jej biologicznej roli i możliwym szkodliwym wpływie na zdrowie publiczne. Sole mineralne (makro- i mikroelementy) biorą udział w metabolizmie minerałów i życiu organizmu, wpływają na wzrost i rozwój organizmu, hematopoezę, reprodukcję, wchodzą w skład enzymów, hormonów i witamin. Jod, fluor, miedź, cynk, brom, mangan, aluminium, chrom, nikiel, kobalt, ołów, rtęć itp. zostały wykryte w ludzkim ciele. W naturze pierwiastki śladowe są stale rozproszone (ze względu na czynniki meteorologiczne, wodę, żywotną aktywność organizmów). Prowadzi to do ich nierównomiernego rozmieszczenia (braku lub nadmiaru) w glebie i wodzie różnych regionów geograficznych, co prowadzi do zmiany flory i fauny oraz powstania prowincji biogeochemicznych. Spośród chorób związanych z niekorzystnym składem chemicznym wody wyróżnia się przede wszystkim wole endemiczne. Ta choroba jest szeroko rozpowszechniona na terytorium Federacji Rosyjskiej. Przyczynami choroby są absolutny niedobór jodu w środowisku zewnętrznym oraz warunki socjalno-higieniczne ludności. Dzienne zapotrzebowanie na jod to 120-125 mcg. Na obszarach, gdzie choroba ta nie jest typowa, spożycie jodu do organizmu pochodzi z pokarmów roślinnych (70 mikrogramów jodu), z pokarmów zwierzęcych (40 mikrogramów), z powietrza (5 mikrogramów) i wody (5 mikrogramów). Jod w wodzie pitnej pełni rolę wskaźnika ogólnego poziomu tego pierwiastka w środowisku zewnętrznym. Wole jest powszechne na obszarach wiejskich, gdzie ludność spożywa wyłącznie produkty spożywcze pochodzenia lokalnego, a w glebie jest mało jodu. Mieszkańcy Moskwy i Petersburga również używają wody o niskiej zawartości jodu (2 mikrogramy), ale nie ma tu epidemii, ponieważ ludność zjada produkty importowane z innych regionów, co zapewnia korzystną równowagę jodu. Główne środki zapobiegawcze przeciwko endemicznemu wole to zbilansowana dieta, jodowanie soli, dodatek do diety miedzi, manganu, kobaltu, jodu. Powinny również dominować pokarmy węglowodanowe i białka roślinne, ponieważ normalizują one pracę tarczycy. Endemiczna fluoroza to choroba występująca w rdzennej populacji niektórych regionów Rosji, Ukrainy i innych, której wczesnym objawem jest uszkodzenie zębów w postaci plam na szkliwie. Powszechnie przyjmuje się, że plamienie nie jest konsekwencją lokalnego działania fluoru. Fluor, dostając się do krwi, ma ogólne działanie taktyczne, powodując przede wszystkim zniszczenie zębiny. Woda pitna jest głównym źródłem poboru fluoru do organizmu, co decyduje o decydującym znaczeniu fluoru w wodzie pitnej w rozwoju endemicznej fluorozy. Dzienna racja pokarmowa dostarcza 0,8 mg fluoru, a zawartość fluoru w wodzie pitnej często wynosi 2-3 mg/l. Istnieje wyraźna zależność między stopniem uszkodzenia szkliwa a ilością fluoru w wodzie pitnej. Pewne znaczenie dla rozwoju fluorozy mają przebyte infekcje, niewystarczająca zawartość mleka i warzyw w diecie. Choroba jest również determinowana warunkami społeczno-kulturowymi ludności. Po raz pierwszy tę chorobę zarejestrowano w Indiach, ale fluoroza wśród Brytyjczyków i miejscowej arystokracji była rzadkością, chociaż zawartość fluoru w wodzie kształtowała się na poziomie 2-3 mg/l. Wśród Hindusów, którzy prowadzili egzystencję na wpół wygłodzone, plamienie szkliwa wykryto już w tych obszarach, gdzie zawartość fluoru wynosiła nawet 1,5 mg na 1 litr. Można rozważyć środki zapobiegawcze przeciwko działaniu fluoru: 1) stosowanie wody o dużej zawartości soli mineralnych; 2) stosowanie żywności i płynów o wysokiej zawartości wapnia (warzywa i produkty mleczne), ponieważ wapń wiąże fluor i przekształca go w nierozpuszczalny kompleks Ca + F = CaF2; 3) ochronna rola witamin; 4) promieniowanie ultrafioletowe; 5) odfluorowanie wody. Fluoroza jest powszechną chorobą całego organizmu, choć najwyraźniej objawia się porażką zębów. Jednak w przypadku fluorozy są: 1) naruszenie (hamowanie) metabolizmu fosforowo-wapniowego; 2) naruszenie (hamowanie) działania enzymów wewnątrzkomórkowych (fosfatazy); 3) naruszenie aktywności immunobiologicznej organizmu. Wyróżnia się następujące etapy fluorozy: 1 - pojawienie się kredowych plam; 2 - pojawienie się plam starczych; 3 i 4 - pojawienie się wad i erozji szkliwa (zniszczenie zębiny). Zawartość fluoru w wodzie jest znormalizowana przez normę, ponieważ woda o małej - 0,5-0,7 mg / l - zawartości fluoru jest szkodliwa, ponieważ rozwija się próchnica. Racjonowanie odbywa się według regionów klimatycznych, w zależności od poziomu zużycia wody. W regionie 1-2 - 1,5 mg / l, w 3 - 1,2 mg / l, w 4 - 0,7 mg / l. Próchnica dotyka 80-90% całej populacji. Jest potencjalnym źródłem infekcji i zatruć. Próchnica prowadzi do niestrawności i przewlekłych chorób żołądka, serca i stawów. Przekonującym dowodem przeciwpróchnicowego działania fluoru jest praktyka fluoryzacji wody. Przy zawartości fluoru 1,5 mg/l częstość występowania próchnicy jest najniższa. W Norylsku po 7 latach fluoryzacji wody u dzieci w wieku 7 lat zapadalność na próchnicę była o 43% mniejsza. Osoby, które przez całe życie spożywają wodę fluorkowaną, mają o 60-70% mniejszą częstość występowania próchnicy. Na wyspie Nowa Gwinea ludzie nie znają próchnicy, ponieważ zawartość fluoru w wodzie pitnej jest optymalna. Szereg substancji chemicznych powoduje zanieczyszczenie mikrochemiczne, czyli zatrucie wodne. Wyróżniają więc grupę pierwiastków aterogennych (są to miedź, kadm, ołów), których nadmiar wpływa niekorzystnie na układ krążenia. Ponadto ołów u dzieci przenika przez bariery krew-mózg, powodując uszkodzenie mózgu. Ołów wypiera wapń z tkanki kostnej. Rtęć powoduje chorobę Minamata (wyraźne działanie embriotoksyczne). Kadm powoduje chorobę Itai-Itai (zaburzony metabolizm lipidów). Metale niebezpieczne pod względem działania embriotoksycznego tworzą szereg gonadotoksyczny, który wygląda następująco: rtęć - kadm - tal - srebro - bar - chrom - nikiel - cynk. Arsen ma wyraźną zdolność do gromadzenia się w organizmie, jego przewlekłe działanie wiąże się z wpływem na obwodowy układ nerwowy i rozwojem zapalenia wielonerwowego. Bor ma wyraźny efekt gonadotoksyczny. Narusza aktywność seksualną mężczyzn i cykl jajnikowo-miesiączkowy u kobiet. Bor jest bogaty w naturalne wody podziemne zachodniej Syberii. Szereg materiałów syntetycznych stosowanych w zaopatrzeniu w wodę może powodować zatrucie. Są to przede wszystkim rury syntetyczne, polietylen, fenolowo-formaldehydy, koagulanty i flokulanty (PAA), żywice i membrany stosowane w odsalaniu. Dostające się do wody pestycydy, czynniki rakotwórcze, nitrozoaminy są niebezpieczne dla zdrowia. surfaktant (syntetyczne środki powierzchniowo czynne) są stabilne w wodzie i lekko toksyczne, ale mają działanie alergizujące, a także przyczyniają się do lepszego wchłaniania substancji rakotwórczych i pestycydów. Podczas używania wody zawierającej podwyższone stężenia azotanów u niemowląt rozwija się methemoglobinemia wodno-azotanowa. Łagodna postać choroby może również wystąpić u dorosłych. Choroba ta charakteryzuje się niestrawnością u dzieci (niestrawność), zmniejszeniem kwasowości soku żołądkowego. W związku z tym w jelitach górnych azotany są redukowane do azotynów NO2. Azotany dostają się do wody pitnej ze względu na powszechną chemizację rolnictwa, stosowanie nawozów azotowych. U dzieci sok żołądkowy o pH = 3, co przyczynia się do redukcji azotanów do azotynów i powstawania methemoglobiny. Ponadto dzieciom brakuje enzymów, które przywracają methemoglobinę do hemoglobiny. Bardzo niebezpieczne jest przyjmowanie azotanów w preparatach dla niemowląt przygotowanych ze skażonej wody. Skład soli jest czynnikiem, który stale i przez długi czas wpływa na zdrowie populacji. Jest to czynnik o niskiej intensywności. Wpływ wód chlorkowych, chlorkowo-siarczanowych i wodorowęglanowych na: 1) wymiana wodno-solna; 2) metabolizm puryn; 3) zmniejszenie sekrecji i wzrost aktywności motorycznej narządów trawiennych; 4) oddawanie moczu; 5) hematopoeza; 6) choroby układu krążenia (nadciśnienie i miażdżyca). Podwyższony skład soli wody wpływa na niezadowalające właściwości organoleptyczne, co prowadzi do zmniejszenia „apetytu na wodę” i ograniczenia jej spożycia. Zwiększona twardość (15-20 mg eq/l) jest jednym z czynników rozwoju kamicy moczowej; i prowadzi do rozwoju endemicznej kamicy moczowej; Trudno jest wykorzystać wodę o podwyższonej twardości do celów gospodarczych, domowych, nawadniania; Przy długotrwałym stosowaniu wysoko zmineralizowanych wód chlorkowych występuje zwiększona hydrofobowość tkanek, ich zdolność do zatrzymywania wody, napięcie w układzie przysadkowo-nadnerczowym; Stosowanie wody klasy chlorkowej o całkowitym poziomie mineralizacji powyżej 1 g/l powoduje stany nadciśnieniowe.! Wpływ wody o niskim zasoleniu (odsolonej, destylowanej) powoduje: 1) naruszenie metabolizmu wody i soli (spadek wymiany chloru w tkankach); 2) zmiana stanu funkcjonalnego układu przysadkowo-nadnerczowego, napięcie reakcji ochronnych i adaptacyjnych; 3) opóźniony wzrost i przyrost masy ciała. Minimalny dopuszczalny poziom całkowitego zasolenia wody odsolonej musi wynosić co najmniej 100 mg/l. WYKŁAD nr 3. Higieniczne zagadnienia organizacji zaopatrzenia w wodę użytkową i pitną Charakterystyka higieniczna źródeł scentralizowanego zaopatrzenia w wodę pitną w gospodarstwie domowym Aby zapewnić wysoki poziom jakości wody pitnej, należy spełnić szereg obowiązkowych warunków, takich jak: 1) odpowiednią jakość wody scentralizowanego źródła zaopatrzenia w wodę; 2) stworzenie korzystnej sytuacji sanitarnej wokół źródeł i sieci wodociągowej (rurociągu). Woda pitna może spełnić wysokie wymagania tylko wtedy, gdy zostanie niezawodnie przetworzona i uzdatniona. Jako źródła zaopatrzenia w wodę można wykorzystać podziemne i powierzchniowe źródła zaopatrzenia w wodę. Źródła podziemne mają szereg zalet: 1) są w pewnym stopniu chronione przed zanieczyszczeniami antropogenicznymi; 2) charakteryzują się wysoką stabilnością składu bakteryjnego i chemicznego. Na kształtowanie się jakości wód podziemnych i międzywarstwowych mają wpływ następujące czynniki: 1) klimat; 2) struktury geomorfologiczne; 3) charakter roślinności (struktury litologiczne). W strefach północnych przeważają wody wodorowęglanowo-sodowe bogate w materię organiczną, występują one bardzo powierzchownie, ich mineralizacja jest niska. Bliżej południa pojawiają się wody siarczanowe, chlorkowe i wapniowe. Wody te leżą głęboko i charakteryzują się wysoce wiarygodnymi wskaźnikami bakteriologicznymi. Źródła wód podziemnych, w zależności od głębokości występowania i stosunku do skał, dzielą się na: 1) gleba; 2) ziemia; 3) międzywarstwowy. Źródła wody glebowej leżą płytko (2-3 m), w rzeczywistości leżą blisko powierzchni. Wiosną są obfite, latem wysychają, a zimą zamarzają. Jako źródła zaopatrzenia w wodę wody te nie są przedmiotem zainteresowania. O jakości wody decyduje zanieczyszczenie opadów atmosferycznych. Ilość tych wód jest stosunkowo niewielka, właściwości organoleptyczne niezadowalające. 2. Wody podziemne - zlokalizowane w I warstwie wodonośnej od powierzchni (od 1-10 m do kilkudziesięciu metrów). Poziomy te zasilane są głównie przez filtrację opadową. Dieta nie jest stała. Opady atmosferyczne są filtrowane przez dużą grubość gleby, dlatego pod względem bakteryjnym wody te są czystsze niż wody glebowe, ale nie zawsze są niezawodne. Wody gruntowe mają mniej lub bardziej stabilny skład chemiczny, mogą zawierać znaczną ilość żelaza żelazawego, które, gdy woda unosi się ku górze, zamienia się w trójwartościowe (brązowe płatki). Wody gruntowe mogą być wykorzystywane do zdecentralizowanego, lokalnego zaopatrzenia w wodę, ponieważ ich pojemność jest niewielka. Wody międzystratalne zalegają głęboko w warstwie wodonośnej, zalegając (do 100 m) pomiędzy dwoma warstwami wodoszczelnymi, z których jedną jest dolna - wodoszczelne koryto, a górna - wodoszczelny dach. Dlatego są niezawodnie odizolowane od opadów atmosferycznych i wód gruntowych. Decyduje to o właściwościach wody, w szczególności o jej składzie bakteryjnym. Wody te mogą wypełnić całą przestrzeń między warstwami (zwykle gliniastymi) i doświadczać ciśnienia hydrostatycznego. Są to tak zwane wody ciśnieniowe, czyli artezyjskie. Jakość wód artezyjskich pod względem właściwości fizycznych i organoleptycznych jest dość zadowalająca. Takie wody są również niezawodne pod względem bakteryjnym, mają stabilny skład chemiczny. W takich wodach, jak wspomniano powyżej, często występuje siarkowodór (wynik działania drobnoustrojów na związki siarczku żelaza) i amoniak, jest w nich mało tlenu i nie ma substancji humusowych. Klasyfikacja wód według składu chemicznego (klasy hydrochemiczne wód) następująco. 1. Wody wodorowęglanowe (północne regiony kraju): anion HCO¯3 i kationy Ca++Mg++, Na+. Twardość = 3-4 mg. ekwiwalent/l. 2. Siarczan: anion SO4-, kationy Ca++, Na+. 3. Chlorek: anion Cl-, kationy Ca++, Na+. Powierzchniowe źródła zaopatrzenia w wodę - rzeki, jeziora, stawy, zbiorniki, kanały. Są szeroko stosowane do zaopatrzenia w wodę dużych miast ze względu na ogromną ilość wody w nich (debet). Jednocześnie pozostawia na nich pewien ślad. W rejonach północnych (strefa nadmiernej wilgoci) wody są słabo zmineralizowane. Dominują tu gleby torfowe, które wzbogacają wody w substancje humusowe. W regionach południowych gleba wzbogaca wodę w sole. Mineralizacja do 23 g/l. Źródła powierzchniowe podczas przemieszczania się z północy na południe charakteryzują się: 1) wzrost całkowitej mineralizacji; 2) zmiana klasy wody z HCO3 (wodorowęglan) do SO4 (siarczan) i Cl (chlorek). Źródła powierzchniowe podlegają znacznemu zanieczyszczeniu antropogenicznemu. Poziom zanieczyszczenia substancjami organicznymi oceniany jest przez wysoką podatność na utlenianie. Reżim tlenowy zbiorników wodnych jest zaburzony. Skład gatunkowy mikroflory jest mocno zawężony. Poziom BZT wzrasta Przy wyborze źródła zaopatrzenia w wodę należy skupić się na poziomie i stanie procesów samooczyszczania. Jeżeli woda jest czysta, a proces samooczyszczania przebiega w sprzyjających warunkach, to BZT = 3 mg/l. Wybór źródła zaopatrzenia w wodę użytkową i pitną Oczywiście przy wyborze źródła bierze się pod uwagę nie tylko jakościową stronę samej wody, ale także moc samych źródeł. Przy wyborze źródeł należy przede wszystkim skoncentrować się na takich źródłach, których woda jest zbliżona składem do wymagań SanPiN 2.1.4.1074-01 „Woda pitna”. W przypadku braku lub niemożności korzystania z takich źródeł ze względu na niewystarczający ich przepływ lub ze względów techniczno-środowiskowych, zgodnie z wymaganiami SanPiN 2.1.4.1074-01, należy dochodzić do innych źródeł w następującej kolejności: woda międzywarstwowa wolna, wody gruntowe, zbiorniki otwarte. Warunki wyboru źródła wody: 1) woda źródłowa nie powinna mieć składu, który nie może być zmieniony i ulepszony nowoczesnymi metodami przetwarzania lub możliwość oczyszczania jest ograniczona według wskaźników techniczno-ekonomicznych; 2) intensywność zanieczyszczenia powinna odpowiadać skuteczności metod uzdatniania wody; 3) całokształt warunków przyrodniczych i lokalnych powinien zapewniać niezawodność źródła wody w aspekcie sanatorium. Strefy ochrony sanitarnej (SPZ) źródeł wody Doświadczenie pokazuje, że pomimo istniejącego systemu uzdatniania wody niezwykle ważne jest podejmowanie działań zapobiegających znacznemu zanieczyszczeniu źródeł wody. W tym celu tworzone są specjalne SSO. Przez ZSO rozumie się teren specjalnie wydzielony wokół źródła, na którym należy przestrzegać ustalonego reżimu w celu ochrony źródła wody i wodociągów oraz otaczającego obszaru przed zanieczyszczeniem. Zgodnie z przepisami strefa ta jest podzielona na 3 strefy: 1) pas wysokiego bezpieczeństwa; 2) pas ograniczeń; 3) pas obserwacyjny. WSS zbiorników wód powierzchniowych Pierwszy pas (pas ścisłego reżimu) - obszar, na którym znajduje się miejsce poboru wody i główne urządzenia wodociągowe. Obejmuje to obszar wodny sąsiadujący z ujęciem wody w odległości co najmniej 200 m w górę rzeki i co najmniej 100 m w dół od ujęcia wody. Umieszczono tu strażnika paramilitarnego. Pobyt i czasowy pobyt osób nieupoważnionych oraz budowa są zabronione. Granice pierwszego pasa małych źródeł powierzchniowych obejmują zwykle przeciwległe wybrzeże pasem 1-150 m. Przy szerokości zbiornika mniejszej niż 200 m pas obejmuje cały akwen, a przeciwległe wybrzeże - 100 m. Przy szerokości powyżej 50 m pas 100 obejmuje pas akwenu do toru wodnego (do 1 m). Przy poborze wody z jeziora lub zbiornika linia brzegowa wchodzi w skład pierwszego pasa w odległości co najmniej 100 m od ujęcia wody we wszystkich kierunkach. Obszar wodny pierwszego pasa powinien być oznaczony bojami. Drugi pas (strefa ograniczeń) – terytorium, którego wykorzystanie w przemyśle, rolnictwie i budownictwie jest albo całkowicie niedopuszczalne, albo dozwolone pod pewnymi warunkami. Tutaj odprowadzanie wszystkich ścieków i kąpieli masowych jest ograniczone. W przypadku źródeł otwartych długość pasa w górę rzeki jest określona odległością, powyżej której dopływ zanieczyszczeń nie wpływa na jakość wody w punkcie poboru. Tak więc górny punkt tej granicy wyznacza czas, w którym zanieczyszczenia, które się tu dostały, zbliżając się do ujęcia wody, są eliminowane w wyniku procesów samooczyszczania. Ten czas jest ustawiony na 3-5 dni. Ponieważ procesy samooczyszczania w okresie zimowym ulegają znacznemu spowolnieniu, WSS II pasa należy usunąć z ujęcia wody, tak aby przebieg wody od górnej granicy strefy do ujęcia zapewnił okres samooczyszczania bakteryjnego wynoszący co najmniej 2 dni. W przybliżeniu ta odległość dla dużych rzek wynosi 5-20 km w górę rzeki, dla średnich - 30-30 km. Dolną granicę II pasa wyznacza się co najmniej 2 m od ujęcia wody z uwzględnieniem wstecznego przepływu wody przez wiatr. Pas widokowy to trzeci pas, który obejmuje wszystkie osiedla, które mają połączenie z danym źródłem zaopatrzenia w wodę. ZSO dla źródeł podziemnych Źródła podziemne ZSO są instalowane wokół studni wodnych, ponieważ ochrona nieprzepuszczalnych skał nie zawsze jest niezawodna. Zmiana składu wód gruntowych może nastąpić podczas intensywnego poboru wody ze studni, kiedy to zgodnie z prawami hydrodynamiki wokół studni tworzą się strefy niskiego ciśnienia, które mogą powodować wyciek wody. Zmiany w składzie wód gruntowych mogą być również spowodowane wpływem zewnętrznych zanieczyszczeń powierzchniowych. Jednak jego manifestacji należy spodziewać się po długim czasie, ponieważ szybkość filtracji zwykle nie przekracza 0,1 m dziennie. Na terenie ścisłego reżimu podziemnego źródła wody powinny znajdować się wszystkie główne urządzenia wodociągowe: studnie i nasady, jednostki pompujące i urządzenia do uzdatniania wody. Strefa ograniczeń jest ustalana z uwzględnieniem grubości studni i rodzaju gleby. Ta strefa dla wód podziemnych wyznaczona jest w promieniu 50 m i powierzchni 1 ha, dla wód międzywarstwowych - 30 m i powierzchni 0,25 ha. Wymagania dotyczące jakości wody źródłowej Wymagania higieniczne dotyczące jakości wody z otwartych źródeł wody określa SanPiN 2.1.5.980-00 „Wymagania higieniczne ochrony wód powierzchniowych”. Dokument ustanawia wymagania higieniczne dotyczące jakości wody w jednolitych częściach wód dla dwóch kategorii użytkowania wody. Pierwsza to sytuacja, gdy źródło jest wykorzystywane do czerpania wody używanej do picia, gospodarstwa domowego i zaopatrzenia w wodę przedsiębiorstw przemysłu spożywczego. Drugi to rekreacyjne korzystanie z wody, gdy obiekt jest wykorzystywany do pływania, uprawiania sportu i rekreacji. Standardy jakości wody 1. Właściwości organoleptyczne. Zapach wody nie powinien przekraczać 2 punktów, stężenie jonów wodorowych (pH) nie powinno przekraczać 6,5-8,5 dla obu kategorii użytkowania wody. Zabarwienie dla pierwszej kategorii nie powinno być wykrywane w kolumnie o wysokości 20 cm, dla drugiej - 10 cm Stężenie zawiesin podczas odprowadzania ścieków w roztworze kontrolnym nie powinno wzrosnąć o więcej niż 0,25 mg / dm w porównaniu z warunkami naturalnymi3 dla I kategorii i powyżej 1 mg / dm3 dla II kategorii zbiorników. Pływające zanieczyszczenia nie powinny być wykrywane. 2. Zawartość toksycznych chemikaliów nie powinna przekraczać maksymalnych dopuszczalnych stężeń i przybliżonych dopuszczalnych poziomów substancji w zbiornikach wodnych, niezależnie od kategorii użytkowania wody (GN 2.1.5.689-98, GN 2.1.5.690-98 z dodatkami). Jeżeli w wodzie jednego akwenu występują dwie lub więcej substancji 1. i 2. klasy zagrożenia o jednokierunkowym mechanizmie działania toksycznego, suma stosunków stężeń każdej z nich do ich MPC nie powinna przekraczać 1: (C1 / RPP1) + (C2 / RPP2) + … (Cn / RPPn) ≤ 1, gdzie C1, …, Zn - stężenie substancji; RPP1, …, RPPn - MPC tych samych substancji. 3. Wskaźniki charakteryzujące bezpieczeństwo mikrobiologiczne wody. Bakterie z grupy coli termotolerancyjne w obu kategoriach zużycia wody nie powinny przekraczać 100 CFU/100 ml, a colifagi – 10 PFU/100 ml. Wskaźnik całkowitej liczby bakterii z grupy coli dla pierwszej kategorii zużycia wody powinien wynosić nie więcej niż 1 CFU / 1000 ml, dla drugiej - nie więcej niż 100 CFU / ml. W 25 litrach próbek wody obu kategorii nie powinno być żywych jaj robaków, cyst patogennych onkosfer pierwotniaków jelitowych, a także patogenów infekcji jelitowych. Pomimo niemal ciągłego dopływu różnych zanieczyszczeń do otwartych zbiorników wodnych, w większości z nich nie następuje postępujące pogorszenie jakości wód. Dzieje się tak dlatego, że procesy fizykochemiczne i biologiczne prowadzą do samooczyszczania zbiorników wodnych z cząstek zawieszonych, substancji organicznych i mikroorganizmów. Ścieki są rozcieńczane. Substancje zawieszone, jaja robaków, mikroorganizmy ulegają częściowemu wytrąceniu, woda jest klarowana. Substancje organiczne rozpuszczone w wodzie ulegają mineralizacji w wyniku żywotnej aktywności mikroorganizmów zamieszkujących zbiorniki wodne. Procesy utleniania biochemicznego kończą się nitryfikacją z wytworzeniem produktów końcowych - azotanów, węglanów, siarczanów. Do biochemicznego utleniania substancji organicznych konieczna jest obecność rozpuszczonego tlenu w wodzie, której rezerwy w miarę ich zużycia są przywracane w wyniku dyfuzji z atmosfery. W procesie samooczyszczania giną saprofity i patogenne mikroorganizmy. Umierają z powodu wyczerpania wody w składniki odżywcze, bakteriobójczego działania światła słonecznego, bakteriofagów wydzielanych przez saprofity. BZT jest cennym wskaźnikiem stopnia zanieczyszczenia wody substancjami organicznymi oraz intensywności procesów samooczyszczania. BZT to ilość tlenu potrzebna do całkowitego biochemicznego utlenienia wszystkich substancji zawartych w 1 litrze wody o temperaturze 20°C. Im większe zanieczyszczenie wody, tym większe jej BZT. Ponieważ oznaczanie BZT jest długie (do 20 dni), w praktyce sanitarnej często określa się BZT.5, czyli zużycie tlenu przez 1 litr wody przez 5 dni. W 1. kategorii zużycia wody BZT5 powinna być mniejsza niż 2 mg O2/dm3, w II kategorii zbiorników wodnych - 2 mg O2/dm3. Rozpuszczalny tlen nie powinien być mniejszy niż 4 mg/dm3 dla obu kategorii zbiorników. Zużycie tlenu chemicznego nie powinno przekraczać 15 mg O2/dm3 dla I kategorii i 1 O2/dm3 za II kategorię użytkowania wód zbiornika. Wymagania higieniczne dotyczące jakości wody ze źródeł niescentralizowanego zaopatrzenia w wodę (źródła podziemne przeznaczone do zaspokojenia potrzeb pitnych i gospodarstw domowych, wykorzystujące urządzenia poboru wody bez sieci dystrybucyjnej) określone są w SanPiN 2.1.4.1175-02 „Wymagania higieniczne dla jakość wody z niescentralizowanego zaopatrzenia w wodę. Źródła ochrony sanitarnej". Standardy jakości wody 1. Wskaźniki organoleptyczne. Zapach i smak nie więcej niż 2-3 punkty. Kolor nie większy niż 30°. Zmętnienie nie przekracza 2,6-3,5 UMF (jednostki zmętnienia według formazyny) lub 1,5-2,0 mg/l (wg koaliny). 2. Zawartość toksycznych chemikaliów o charakterze nieorganicznym i organicznym nie może przekraczać maksymalnych dopuszczalnych stężeń. 3. Wskaźniki charakteryzujące bezpieczeństwo mikrobiologiczne wody. W 100 ml wody nie powinno być pospolitych bakterii z grupy coli. W przypadku ich braku przeprowadza się dodatkowe oznaczenie glukozy-dodatnich bakterii z grupy coli (BCG) za pomocą testu oksydazowego. TMC (całkowita liczba drobnoustrojów) nie powinna przekraczać 100 drobnoustrojów w 1 ml. Bakterie z grupy coli tolerujących ciepło i colifagi powinny być nieobecne w 100 ml badanej wody. WYKŁAD nr 4. Higieniczna regulacja jakości wody pitnej Wymagania dotyczące jakości wody pitnej ze scentralizowanych domowych systemów zaopatrzenia w wodę pitną i uzasadnienie standardów jakości wody pitnej Obecnie na terytorium Federacji Rosyjskiej wymagania dotyczące jakości wody do scentralizowanego zaopatrzenia w wodę do użytku domowego i pitnego są regulowane przez normę państwową - przepisy i normy sanitarne Federacji Rosyjskiej lub SanPiN RF 2.1.4.1074-01. SanPiN jest aktem normatywnym, który określa kryteria bezpieczeństwa i nieszkodliwości dla ludzi wody ze scentralizowanych systemów zaopatrzenia w wodę pitną. SanPiN dotyczy wody dostarczanej wodociągami i przeznaczonej do spożycia publicznego, do picia i do celów gospodarczych, do stosowania w przetwórstwie surowców żywnościowych, produkcji, transporcie i przechowywaniu produktów spożywczych. Ponadto SanPiN reguluje również samo prowadzenie kontroli jakości wody w scentralizowanym domowym zaopatrzeniu w wodę pitną. Zgodnie z wymogami SanPiN woda pitna musi być bezpieczna pod względem epidemiologicznym i radiacyjnym, nieszkodliwa w składzie chemicznym oraz mieć korzystne właściwości organoleptyczne. Jednocześnie jakość wody pitnej musi być zgodna z normami higienicznymi zarówno przed wejściem do sieci dystrybucyjnej, jak iw każdym kolejnym punkcie poboru wody. Wskaźniki bezpieczeństwa sanitarno-epidemiologicznego wody Najbardziej powszechnym i powszechnym rodzajem zagrożenia związanego z wodą pitną jest zanieczyszczenie ściekami, innymi odpadami lub odchodami ludzi i zwierząt. Zanieczyszczenie wody pitnej kałem może wprowadzić do wody wiele różnych patogenów jelitowych (bakteryjnych, wirusowych i pasożytniczych). Choroby chorobotwórcze jelit są szeroko rozpowszechnione na całym świecie. Wśród patogenów występujących w zanieczyszczonej wodzie pitnej znajdują się szczepy Salmonella, Shigella, enteropatogenne Escherichia coli, Vibrio cholerae, Yersinia, enterokolityki, kampylobakterioza. Organizmy te powodują choroby, od łagodnego zapalenia żołądka do ciężkich, a czasem śmiertelnych postaci czerwonki, cholery i duru brzusznego. Inne organizmy, które są naturalnie obecne w środowisku i nie są uważane za czynniki chorobotwórcze, mogą czasami powodować choroby oportunistyczne (tj. choroby wywoływane przez mikroorganizmy oportunistyczne - Klebsiela, Pseudomonas itp.). Do takich infekcji najczęściej dochodzi u osób z osłabionym układem odpornościowym (odporność miejscowa lub ogólna). Jednocześnie spożywana przez nie woda pitna może powodować różne infekcje, w tym zmiany skórne, błony śluzowe oczu, uszu, nosogardzieli. W przypadku różnych patogenów przenoszonych przez wodę istnieje szeroki zakres poziomów minimalnej dawki zakaźnej wymaganej do rozwoju infekcji. Tak więc w przypadku Salmonelli, której droga zakażenia przebiega głównie z pokarmem, a nie z wodą, do rozwoju choroby niezbędna jest pojedyncza ilość patogenu. W przypadku Shigelli, która również rzadko występuje w wodzie, to setki komórek. W przypadku wodnej drogi przenoszenia zakażenia przez patogeny enteropatogenne Escherichia coli lub Vibrio cholerae do rozwoju choroby potrzebne są miliardy komórek. Jednak dostępność scentralizowanego zaopatrzenia w wodę nie zawsze jest wystarczająca, aby zapobiec odosobnionym przypadkom chorób w przypadku naruszeń natury sanitarnej i higienicznej. Pomimo faktu, że obecnie istnieją opracowane metody wykrywania wielu czynników chorobotwórczych, pozostają one dość pracochłonne, długotrwałe i drogie. W związku z tym monitorowanie każdego mikroorganizmu chorobotwórczego w wodzie uważa się za niewłaściwe. Bardziej logicznym podejściem jest identyfikacja organizmów powszechnie występujących w odchodach ludzi i innych zwierząt stałocieplnych jako wskaźników zanieczyszczenia odchodami, a także wskaźników skuteczności procesów oczyszczania i dezynfekcji wody. Wykrycie takich organizmów wskazuje na obecność kału, a tym samym na możliwą obecność patogenów jelitowych. I odwrotnie, brak mikroorganizmów kałowych wskazuje, że prawdopodobnie nie występują czynniki chorobotwórcze. Tak więc poszukiwanie takich organizmów – wskaźników zanieczyszczenia odchodami – umożliwia monitorowanie jakości wody. Duże znaczenie ma również nadzór nad bakteriologicznymi wskaźnikami jakości wody nieuzdatnionej, nie tylko przy ocenie stopnia zanieczyszczenia, ale również przy wyborze źródła zaopatrzenia w wodę i najlepszej metody oczyszczania wody. Badanie bakteriologiczne jest najczulszym testem do wykrywania świeżego, a zatem potencjalnie niebezpiecznego skażenia kałem, zapewniając tym samym higieniczną ocenę jakości wody z wystarczającą czułością i specyficznością, której nie można uzyskać za pomocą analizy chemicznej. Ważne jest, aby badania były przeprowadzane regularnie i wystarczająco często, ponieważ zanieczyszczenie może być okresowe i może nie zostać wykryte przez analizę pojedynczych próbek. Należy również mieć świadomość, że analiza bakteriologiczna może jedynie wskazać na możliwość lub brak zanieczyszczenia w czasie badania. Organizmy jako wskaźniki skażenia kałem Wykorzystywanie typowych organizmów jelitowych jako wskaźników zanieczyszczenia odchodami (a nie samych patogenów) jest ugruntowaną zasadą monitorowania i oceny bezpieczeństwa mikrobiologicznego zaopatrzenia w wodę. W idealnym przypadku wykrycie takich bakterii wskaźnikowych powinno wskazywać na możliwą obecność wszystkich czynników chorobotwórczych związanych z takim zanieczyszczeniem. Mikroorganizmy wskaźnikowe powinny być łatwo izolowane z wody, identyfikowane i oznaczane ilościowo. Jednocześnie muszą przetrwać w środowisku wodnym dłużej niż czynniki chorobotwórcze i muszą być bardziej odporne na dezynfekujące działanie chloru niż czynniki chorobotwórcze. Praktycznie żaden pojedynczy organizm nie może spełnić wszystkich tych kryteriów, chociaż wiele z nich występuje w przypadku organizmów z grupy coli, zwłaszcza E. coli, ważnego wskaźnika zanieczyszczenia wody odchodami ludzkimi i zwierzęcymi. Inne organizmy, które spełniają niektóre z tych wymagań, chociaż nie w takim samym stopniu jak bakterie z grupy coli, w niektórych przypadkach mogą być również wykorzystane jako dodatkowe wskaźniki zanieczyszczenia odchodami. Do drobnoustrojów z grupy coli stosowanych jako wskaźniki skażenia kałem należą powszechnie występujące bakterie z grupy coli, w tym E. coli, paciorkowce kałowe, zarodnikujące clostridia redukujące siarczyny, zwłaszcza Clostridium perfringens. Istnieją inne bakterie beztlenowe (na przykład bifidobakterie) występujące w dużych ilościach w kale. Jednak rutynowe metody ich wykrywania są zbyt skomplikowane i długotrwałe. Dlatego specjaliści w dziedzinie bakteriologii wodnej postawili na proste, przystępne cenowo i niezawodne metody ilościowego wykrywania drobnoustrojów wskaźnikowych z grupy coli metodą miareczkowania (rozcieńczenia seryjne) lub metodą filtracji membranowej. Bakterie grupy coli od dawna uważane są za przydatne mikrobiologiczne wskaźniki jakości wody pitnej, głównie dlatego, że są łatwe do wykrycia i określenia ilościowego. Są to pałeczki Gram-ujemne, mają zdolność fermentacji laktozy w temperaturze 35-37°C (ogólne bakterie z grupy coli) i 44-44,5 °C (bakterie z grupy coli termotolerancyjne) na kwasy i gazy, oksydazoujemne, nie tworzą zarodników i zawierają gatunki E. coli, citrobacter, Enterobacter, Klebsiella. Powszechne bakterie z grupy coli Powszechne bakterie z grupy coli według SanPiN nie powinny znajdować się w 100 ml wody pitnej. Powszechne bakterie z grupy coli nie powinny być obecne w uzdatnionej wodzie pitnej dostarczanej konsumentowi, a ich obecność wskazuje na niedostateczne oczyszczanie lub wtórne zanieczyszczenie po oczyszczeniu. W tym sensie test na bakterie z grupy coli może być stosowany jako wskaźnik skuteczności czyszczenia. Wiadomo, że cysty niektórych pasożytów są bardziej odporne na dezynfekcję niż organizmy z grupy coli. W związku z tym brak drobnoustrojów z grupy coli w wodach powierzchniowych nie zawsze wskazuje, że nie zawierają one cyst Giardia, ameb i innych pasożytów. Bakterie z grupy coli tolerowane termicznie Według SanPiN w 100 ml badanej wody pitnej nie powinno być żadnych termotolerancyjnych bakterii coli typu kałowego. Bakterie grupy coli odporne na ciepło to mikroorganizmy zdolne do fermentacji laktozy w temperaturze 44°C lub 44,5°C i obejmują rodzaj Escherichia oraz, w mniejszym stopniu, pojedyncze szczepy Citrobacter, Enterobacter i Klebsiella. Spośród tych organizmów tylko E. coli jest pochodzenia kałowego i jest zawsze obecna w dużych ilościach w kale ludzi i zwierząt oraz rzadko występuje w wodzie i glebie, które nie zostały skażone kałem. Uważa się, że wykrycie i identyfikacja E. coli dostarcza wystarczających informacji do ustalenia charakteru kałowego zanieczyszczenia. Wtórny wzrost bakterii coli typu kałowego w sieci dystrybucyjnej jest mało prawdopodobny, chyba że obecne są wystarczające składniki odżywcze (BZT powyżej 14 mg/l), temperatura wody przekracza 13°C i nie ma wolnego resztkowego chloru. Ten test odcina saprofityczną mikroflorę. Inne wskaźniki zanieczyszczenia kałem W wątpliwych przypadkach, zwłaszcza w przypadku wykrycia obecności drobnoustrojów z grupy coli, przy braku kałowych bakterii z grupy coli i E. coli, do potwierdzenia kałowego charakteru zanieczyszczenia można wykorzystać inne drobnoustroje wskaźnikowe. Te drugorzędowe organizmy wskaźnikowe obejmują paciorkowce kałowe i siarczkujące Clostridia, zwłaszcza Clostridium perfringens. Paciorkowce kałowe Obecność paciorkowców kałowych w wodzie zwykle wskazuje na zanieczyszczenie kałem. Termin ten odnosi się do tych paciorkowców, które powszechnie występują w kale ludzi i zwierząt. Szczepy te rzadko namnażają się w zanieczyszczonej wodzie i mogą być nieco bardziej odporne na dezynfekcję niż bakterie z grupy coli. Stosunek paciorkowców kałowych do paciorkowców kałowych większy niż 3:1 jest typowy dla kału ludzkiego, a mniejszy niż 0,7:1 dla kału zwierzęcego. Może to być przydatne w identyfikacji źródła zanieczyszczenia odchodami w przypadku silnie zanieczyszczonych źródeł. Paciorkowce kałowe można również wykorzystać do potwierdzenia wątpliwych wyników testów na bakterie z grupy coli, zwłaszcza w przypadku braku bakterii z grupy coli w kale. Paciorkowce kałowe mogą być również przydatne w monitorowaniu jakości wody w systemie dystrybucji po naprawie sieci wodociągowej. Clostridia redukujące siarczyny Te beztlenowe organizmy tworzące przetrwalniki, z których najbardziej charakterystyczną jest Clostridium perfringens, są powszechnie spotykane w kale, chociaż w znacznie mniejszej liczbie niż E. coli. Zarodniki Clostridium przeżywają dłużej w środowisku wodnym niż organizmy z grupy coli i są odporne na odkażanie przy nieodpowiednim stężeniu tego środka, czasie kontaktu lub wartościach pH. Zatem ich utrzymywanie się w wodzie poddanej dezynfekcji może wskazywać na wady oczyszczania i czas trwania zanieczyszczenia kałem. Według SanPiN zarodniki Clostridia redukujących siarczyny powinny być nieobecne podczas badania 20 ml wody pitnej. Całkowita liczba drobnoustrojów Całkowita liczba drobnoustrojów odzwierciedla całkowity poziom bakterii w wodzie, a nie tylko te, które tworzą kolonie widoczne gołym okiem na pożywce w określonych warunkach hodowli. Dane te mają niewielką wartość dla wykrywania skażenia kałem i nie powinny być uważane za ważny wskaźnik w ocenie bezpieczeństwa systemów wody pitnej, chociaż nagły wzrost liczby kolonii w analizie wody ze źródła wód gruntowych może być wczesny sygnał zanieczyszczenia warstwy wodonośnej. Ogólna liczba drobnoustrojów jest przydatna w ocenie skuteczności procesów uzdatniania wody, zwłaszcza koagulacji, filtracji i dezynfekcji, przy czym głównym zadaniem jest utrzymanie jak najniższej ich liczby w wodzie. Całkowitą liczbę drobnoustrojów można również wykorzystać do oceny czystości i integralności sieci dystrybucji oraz przydatności wody do produkcji żywności i napojów, gdzie liczba drobnoustrojów powinna być niska, aby zminimalizować ryzyko zepsucia. Wartość tej metody polega na możliwości porównania wyników podczas badania regularnie pobieranych próbek z tego samego źródła wody w celu wykrycia odchyleń. Całkowita liczba drobnoustrojów, czyli liczba kolonii bakterii w 1 ml wody pitnej, nie powinna przekraczać 50. Wirusologiczne wskaźniki jakości wody Wirusy o szczególnym znaczeniu dla przenoszenia chorób zakaźnych drogą wodną to głównie te, które namnażają się w jelitach i są wydalane w dużych ilościach (dziesiątki miliardów na gram kału) z kałem zakażonych ludzi. Chociaż wirusy nie replikują się poza organizmem, enterowirusy mają zdolność przetrwania w środowisku zewnętrznym przez kilka dni i miesięcy. Szczególnie dużo enterowirusów w ściekach. Podczas poboru wody w zakładach uzdatniania wody w wodzie znajduje się do 1 cząstek wirusowych na 43 litr. Wysoki wskaźnik przeżywalności wirusów w wodzie i niewielka dawka zakaźna dla ludzi prowadzą do epidemii wirusowego zapalenia wątroby i zapalenia żołądka i jelit, ale przez źródła wody, a nie wodę pitną. Jednak taka możliwość pozostaje potencjalnie. Kwestia ilościowego określenia dopuszczalnej zawartości wirusów w wodzie jest bardzo złożona. Oznaczanie wirusów w wodzie, zwłaszcza wodzie pitnej, jest również trudne, ponieważ istnieje ryzyko przypadkowego zanieczyszczenia wody podczas pobierania próbek. W Federacji Rosyjskiej, według SanPiN, ocenę skażenia wirusowego (oznaczanie zawartości kolifagów) przeprowadza się poprzez zliczenie liczby jednostek tworzących łysinki wytworzonych przez kolifag. Bezpośrednie wykrywanie wirusów jest bardzo trudne. Kolifagi są obecne razem z wirusami jelitowymi. Liczba fagów jest zwykle większa niż liczba cząstek wirusowych. Kolifagi i wirusy mają bardzo zbliżone rozmiary, co jest ważne dla procesu filtracji. Według SanPiN w 100 ml próbki nie powinno być żadnych jednostek tworzących płytkę nazębną. Najprostszym Ze wszystkich znanych pierwotniaków chorobotwórczych dla ludzi, przenoszonych przez wodę, mogą być przyczyną pełzakowicy (czerwonki amebowej), lambliozy i balantidozy (orzęsy). Jednak poprzez wodę pitną rzadko dochodzi do tych infekcji, tylko wtedy, gdy dostaną się do niej ścieki. Najbardziej niebezpieczną osobą jest źródło-nośnik zbiornika cyst lamblii. Dostając się do ścieków i wody pitnej, a następnie z powrotem do organizmu człowieka, mogą powodować lambliozę, która występuje przy chronicznej biegunce. Możliwy skutek śmiertelny. Zgodnie z przyjętym standardem cysty Giardia nie powinny być obserwowane w wodzie pitnej o objętości 50 litrów. Powinien być nieobecny w wodzie pitnej i robakach, a także ich jajach i larwach. Nieszkodliwość wody w stosunku do zanieczyszczeń, standaryzowana wskaźnikami sanitarno-toksykologicznymi lub składem chemicznym Bezpieczeństwo i niebezpieczeństwo wody w odniesieniu do wskaźników sanitarnych i toksykologicznych składu chemicznego określają: 1) zawartość szkodliwych chemikaliów najczęściej występujących w wodach naturalnych na terytorium Federacji Rosyjskiej; 2) zawartość szkodliwych substancji powstających w procesie jej uzdatniania wody w sieci wodociągowej; 3) zawartość szkodliwych chemikaliów przedostających się do źródeł w wyniku działalności człowieka. Istnieje szereg substancji chemicznych, których obecność w wodzie pitnej w stężeniach powyżej pewnego poziomu może stanowić zagrożenie dla zdrowia. Ich dopuszczalne poziomy należy określić na podstawie dziennego spożycia wody (2,5 litra) osoby ważącej 70 kg. Wszystkie substancje chemiczne oznaczane w wodzie pitnej nie tylko mają ustalone MPC, ale również należą do określonej klasy zagrożenia. MPC rozumiane jest jako maksymalne stężenie, przy którym substancja nie ma bezpośredniego ani pośredniego wpływu na stan zdrowia człowieka (podczas ekspozycji organizmu przez całe życie) i nie pogarsza warunków higienicznego spożycia wody. Ograniczający znak szkodliwości substancji chemicznej w wodzie, zgodnie z którą ustanowiono normę (MAC), może być „sanitarno-toksykologiczny” lub „organoleptyczny”. Dla wielu substancji w wodzie wodociągowej istnieją TAC (indykatywne dopuszczalne poziomy) substancji w wodzie wodociągowej, opracowane na podstawie obliczeniowych lub eksperymentalnych metod przewidywania dokładności. Klasy zagrożenia substancji dzielą się na: 1 klasa - wyjątkowo niebezpieczna; Klasa 2 - wysoce niebezpieczna; 3 klasa - niebezpieczna; Klasa 4 - umiarkowanie niebezpieczna. O nieszkodliwości składu chemicznego wody pitnej decyduje brak w niej substancji niebezpiecznych dla zdrowia ludzkiego w stężeniach przekraczających MPC. Gdy w wodzie pitnej zostanie znalezionych kilka chemikaliów, znormalizowanych zgodnie z toksykologicznym znakiem szkodliwości i należących do 1 i 2 (skrajnie i bardzo niebezpieczne) klasy zagrożenia, z wyłączeniem RS, suma stosunków wykrytych stężeń każdego z nich do ich maksymalna dopuszczalna zawartość (MAC) nie powinna być większa niż 1 dla każdej grupy substancji charakteryzujących się mniej lub bardziej jednokierunkowym działaniem na organizm. Obliczenia przeprowadza się według wzoru: (C1fakt / Z1dodatkowy) + (C2fakt / Z2dodatkowy) + … + (Cnfakt / Zndodatkowy) ≤ 1, gdzie C1C2Cn- stężenia poszczególnych chemikaliów; Сfakt - rzeczywiste stężenia; Сdodatkowy - dopuszczalne stężenia. Substancje szkodliwe powstające podczas uzdatniania wody przedstawiono w Tabeli 1 (patrz Załącznik). Szczególną uwagę należy zwrócić na etap chlorowania w procesie uzdatniania wody. Wraz z dezynfekcją chlorowanie może również prowadzić do nasycenia substancji organicznych chlorem z wytworzeniem produktów helogenezy. Te produkty przemiany w niektórych przypadkach mogą być bardziej toksyczne niż początkowe obecne na poziomie maksymalnego stężenia granicznego chemikaliów. Tabela 1. Zawartość szkodliwych substancji powstających podczas uzdatniania wody w systemie wodociągowym. 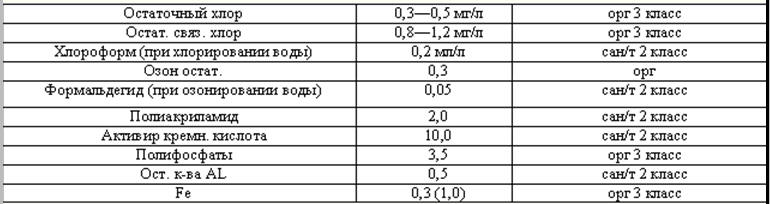 Podczas dezynfekcji wody chlorem wolnym czas kontaktu z wodą nie powinien przekraczać 30 minut, z chlorem związanym nie powinien przekraczać 60 minut. Sumaryczne stężenie wolnego i związanego chloru nie powinno przekraczać 1,2 mg/l. Kontrola resztkowej zawartości ozonu odbywa się za komorą wyporową, zapewniając czas kontaktu co najmniej 12 minut. Wskaźniki skażenia radioaktywnego wody pitnej Bezpieczeństwo wody pod względem zanieczyszczenia RW określa MPC całkowitej aktywności objętościowej emiterów α i β, a w przypadku przekroczenia MPC dla tych wskaźników, oceniając zgodność zawartości poszczególnych radionuklidów z normami bezpieczeństwa radiacyjnego (NRB): całkowita aktywność emiterów α nie powinna przekraczać 0,1 Bq / l (bekerel) emiterów β nie więcej niż 1,0 Bq / l. Organoleptyczne wskaźniki jakości wody pitnej Wskaźniki organoleptyczne zaspokajają potrzebę estetyczną, wskazują na skuteczność czyszczenia, mogą leżeć u podstaw poważnych chorób związanych z przewlekłym odwodnieniem (bilans wodno-solny). Według SNiP dla wody pitnej zapach i smak nie powinien przekraczać 2 punktów, czyli jest to delikatny zapach i smak, który konsument może wykryć tylko wtedy, gdy na niego wskażesz lub się na nim skupisz. Skala znormalizowanych wskaźników przedstawia się następująco: 0 - nie odczuwalny; 1 - nie określony przez konsumenta, ale wykryty przez doświadczonego badacza; 3 - zauważalny, powoduje dezaprobatę konsumenta; 4 - wyraźny, woda nie nadaje się do picia; 5 - bardzo silny zapach lub smak. Kolor wody pitnej nie powinien przekraczać 20 °. Zmętnienie nie powinno przekraczać 2,6 NMF lub 1,5 mg/l. WYKŁAD nr 5. Problemy higieny powietrza atmosferycznego. Struktura, skład chemiczny atmosfery Historia i współczesne problemy higieny powietrza atmosferycznego Higiena powietrza atmosferycznego to dział higieny komunalnej. Zajmuje się rozpatrywaniem pytań dotyczących składu atmosfery ziemskiej, jej naturalnych zanieczyszczeń i zanieczyszczeń produktami ludzkiej działalności, higienicznego znaczenia każdego z tych pierwiastków, norm czystości powietrza i środków jego ochrony sanitarnej. Atmosfera jest gazową powłoką Ziemi. Mieszanina gazów tworząca atmosferę nazywana jest powietrzem. Przedmiotem higieny powietrza atmosferycznego jest wyłącznie powietrze otwartych przestrzeni. Kwestia powietrza w pomieszczeniach mieszkalnych i publicznych jest rozpatrywana w innych działach higieny komunalnej, a kwestia powietrza w pomieszczeniach roboczych jest jednym z tematów higieny przemysłowej. Idea, że powietrze jest niezbędne dla ludzkiego życia, istniała na długo przed pojawieniem się medycyny naukowej i higieny. Wypowiedzi na ten temat znajdujemy w najstarszych pismach medycznych, w tym Awicenny i Hipokratesa. Po pojawieniu się higieny naukowej, której początki sięgają połowy XIX wieku, zagadnienia higieny powietrza atmosferycznego otrzymały stricte naukowy rozwój. Znaleźli swoją prezentację we wszystkich głównych podręcznikach higieny, zarówno w kraju, jak i za granicą. Zagadnieniu temu poświęcili wiele uwagi tak wybitni higieniści, jak F. F. Erisman, G. V. Khlopin, Pettenkofer. Trzeba powiedzieć, że ten dział higieny przez długi czas miał charakter szczątkowy. Zajmował się przede wszystkim kwestią normalnego składu atmosfery i jej naturalnych zanieczyszczeń. W XX wieku nastąpił szybki rozwój higieny powietrza atmosferycznego. ze względu na rosnące zanieczyszczenie atmosfery emisjami z przedsiębiorstw przemysłowych. Problem dymu stał się jednym z aktualnych problemów higienicznych miasta. Atmosfera jest zatem czynnikiem środowiskowym, który ma stały, bezpośredni i pośredni wpływ na organizm człowieka i warunki jego życia. Obecnie higiena powietrza atmosferycznego definiuje szereg aktualnych problemów, takich jak: 1) higiena i toksykologia zanieczyszczeń naturalnych, zwłaszcza metali rzadkich i ciężkich; 2) zanieczyszczenie powietrza produktami syntetycznymi: substancje wysoce stabilne, takie jak dichlorodifenylotrichloroetan (DDT), pochodne fluoru, chlorometan - freony, freony; 3) zanieczyszczenie powietrza produktami syntezy mikrobiologicznej. Atmosfera jako czynnik środowiskowy. Jego struktura, skład i charakterystyka W wyniku interakcji organizmów ze sobą i ze środowiskiem w biosferze powstają ekosystemy, które są ze sobą połączone poprzez wymianę substancji i energii. Ważną rolę w tym procesie odgrywa atmosfera, która jest integralną częścią ekosystemów. Powietrze atmosferyczne ma stały i ciągły wpływ na organizm. Wpływ ten może być bezpośredni lub pośredni. Wiąże się to ze specyficznymi właściwościami fizycznymi i chemicznymi powietrza atmosferycznego, które jest środowiskiem życiowym. Atmosfera reguluje klimat Ziemi, w atmosferze zachodzi wiele zjawisk. Atmosfera przepuszcza promieniowanie cieplne, zatrzymuje ciepło, jest źródłem wilgoci, nośnikiem propagacji dźwięku oraz źródłem oddychania tlenem. Atmosfera jest środowiskiem, które odbiera gazowe produkty przemiany materii, wpływa na procesy wymiany ciepła i termoregulacji. Gwałtowna zmiana jakości środowiska powietrza może niekorzystnie wpłynąć na zdrowie populacji, zachorowalność, płodność, rozwój fizyczny, wskaźniki wydajności itp. Tak więc Ziemia jest otoczona powłoką gazową (atmosferą). Mówiąc o jego budowie, należy zwrócić uwagę na fizyczne podejście do oceny konstrukcji. Chociaż istnieją inne podejścia, na przykład fizjologiczne, to fizyczne jest uniwersalne. Rozważymy to. Zgodnie ze swoją strukturą atmosfera, biorąc pod uwagę odległość od powierzchni Ziemi, dzieli się na troposferę, stratosferę, mezosferę, jonosferę, egzosferę. Troposfera to najgęstsze warstwy powietrza przylegające do powierzchni ziemi. Jego grubość na różnych szerokościach geograficznych globu nie jest taka sama: na środkowych szerokościach geograficznych wynosi 10-12 km, na biegunach - 7-10 km, a nad równikiem - 16-18 km. Troposfera charakteryzuje się pionowymi konwekcyjnymi prądami powietrza, względną stałością składu chemicznego mas powietrza, niestabilnością właściwości fizycznych: wahaniami temperatury powietrza, wilgotności, ciśnienia itp. Zjawiska te wynikają z tego, że Słońce ogrzewa powierzchnia gleby, z której nagrzewają się dolne warstwy powietrza. W efekcie temperatura powietrza spada wraz ze wzrostem wysokości, co z kolei prowadzi do pionowego ruchu powietrza, kondensacji pary wodnej, tworzenia się chmur i opadów atmosferycznych. Wraz ze wzrostem wysokości temperatura powietrza spada średnio o 0,6°C na każde 100 m wysokości. Stan troposfery odzwierciedla wszystkie procesy zachodzące na powierzchni Ziemi. Dlatego w troposferze stale obecne są kurz, sadza, różne substancje toksyczne, mikroorganizmy, co jest szczególnie widoczne w dużych ośrodkach przemysłowych. Nad troposferą znajduje się stratosfera. Charakteryzuje się znacznym rozrzedzeniem powietrza, znikomą wilgotnością oraz prawie całkowitym brakiem chmur i pyłów pochodzenia lądowego. Tutaj występuje poziomy ruch mas powietrza, a zanieczyszczenia, które spadły do stratosfery, rozprzestrzeniają się na ogromne odległości. W stratosferze pod wpływem promieniowania kosmicznego i krótkofalowego promieniowania słonecznego cząsteczki powietrza, w tym tlenu, ulegają jonizacji i tworzą cząsteczki ozonu. 60% ozonu atmosferycznego znajduje się w warstwie od 16 do 32 km, a jego maksymalne stężenie określa się na poziomie 25 km. Warstwy powietrza leżące nad stratosferą (80-100 km) tworzą mezosferę, która zawiera tylko 5% masy całej atmosfery. Dalej znajduje się jonosfera, której górna granica podlega wahaniom w zależności od pory dnia i roku w promieniu 500-1000 km. W jonosferze powietrze jest silnie zjonizowane, a stopień jonizacji i temperatura powietrza wzrastają wraz z wysokością. Warstwa atmosfery leżąca nad jonosferą i sięgająca wysokości 3000 km stanowi egzosferę, której gęstość jest prawie taka sama jak bezpowietrznego oceanu kosmicznego. Rozrzedzenie jest jeszcze wyższe w magnetosferze, która obejmuje pasy promieniowania. Według najnowszych danych wysokość magnetosfery waha się od 2000 50 do 000 50 km, przy czym za górną granicę ziemskiej atmosfery można przyjąć wysokość 000 XNUMX km nad powierzchnią Ziemi. Jest to grubość gazowej powłoki, która otacza naszą planetę. Całkowita masa atmosfery wynosi 5000 bilionów ton, 80% tej masy koncentruje się w troposferze. Skład chemiczny powietrza Sfera powietrza, która tworzy atmosferę ziemską, jest mieszaniną gazów. Suche powietrze atmosferyczne zawiera 20,95% tlenu, 78,09% azotu, 0,03% dwutlenku węgla. Ponadto powietrze atmosferyczne zawiera argon, hel, neon, krypton, wodór, ksenon i inne gazy. W powietrzu atmosferycznym znajdują się niewielkie ilości ozonu, tlenku azotu, jodu, metanu i pary wodnej. Oprócz stałych składników atmosfery zawiera różnorodne zanieczyszczenia wprowadzane do atmosfery w wyniku działalności produkcyjnej człowieka. Ważnym składnikiem powietrza atmosferycznego jest tlen, którego ilość w atmosferze ziemskiej wynosi około 1,18 × 1015 m. Stała zawartość tlenu jest utrzymywana dzięki ciągłym procesom jego wymiany w przyrodzie. Tlen jest zużywany podczas oddychania ludzi i zwierząt, zużywany na utrzymanie procesów spalania i utleniania oraz przedostaje się do atmosfery w wyniku procesów fotosyntezy roślin. Rośliny lądowe i fitoplankton oceanów w pełni przywracają naturalną utratę tlenu. Rocznie emitują 0,5 × 106 miliony ton tlenu. Źródłem powstawania tlenu jest również fotochemiczny rozkład pary wodnej w górnych warstwach atmosfery pod wpływem słonecznego promieniowania UV. Proces ten odegrał ważną rolę w generowaniu tlenu przed pojawieniem się życia na Ziemi. W przyszłości główna rola w tym zakresie przeszła na zakłady. W wyniku intensywnego mieszania mas powietrza stężenie tlenu w powietrzu miast przemysłowych i obszarów wiejskich pozostaje prawie stałe. Aktywność biologiczna tlenu zależy od jego ciśnienia parcjalnego. Ze względu na różnicę ciśnień parcjalnych tlen dostaje się do organizmu i jest transportowany do komórek. Wraz ze spadkiem ciśnienia parcjalnego tlenu może rozwinąć się niedotlenienie, które obserwuje się podczas wznoszenia się na wysokość. Poziomem krytycznym jest ciśnienie parcjalne tlenu poniżej 110 mm Hg. Sztuka. Spadek ciśnienia parcjalnego tlenu poniżej 50-60 mm Hg. Sztuka. zwykle nie do pogodzenia z życiem. Jednocześnie wzrost ciśnienia parcjalnego tlenu do 600 mm Hg. Sztuka. (hiperoksja) prowadzi również do rozwoju procesów patologicznych w organizmie, zmniejszenia pojemności życiowej płuc, rozwoju obrzęku płuc i zapalenia płuc. Pod wpływem krótkofalowego promieniowania UV o długości fali poniżej 200 nm cząsteczki tlenu dysocjują, tworząc tlen atomowy. Nowo utworzone atomy tlenu przyłączają się do obojętnej cząsteczki, tworząc ozon. Równolegle z powstawaniem ozonu następuje jego rozpad. Ogólne znaczenie biologiczne ozonu jest ogromne, pochłania on krótkofalowe promieniowanie UV ze Słońca, które ma szkodliwy wpływ na obiekty biologiczne. Jednocześnie ozon pochłania długofalowe promieniowanie podczerwone pochodzące z Ziemi, a tym samym zapobiega nadmiernemu wychłodzeniu jej powierzchni. Stężenia ozonu rozkładają się nierównomiernie na wysokości. Największą jego ilość odnotowuje się na poziomie 20-30 km od powierzchni Ziemi. W miarę zbliżania się do powierzchni Ziemi stężenie ozonu maleje na skutek spadku natężenia promieniowania UV oraz osłabienia procesów syntezy ozonu. Stężenia ozonu nie są stałe i wahają się od 20 × 10-6 do 60 × 10-6%. Jego całkowita masa w atmosferze wynosi 3,5 miliarda t. Zauważa się, że stężenie ozonu wiosną jest wyższe niż jesienią. Ozon ma właściwości utleniające, dlatego jego stężenie w zanieczyszczonym powietrzu miast jest niższe niż w powietrzu obszarów wiejskich. Pod tym względem ozon pozostaje ważnym wskaźnikiem czystości powietrza. Azot w ilościowej zawartości jest najważniejszym składnikiem powietrza atmosferycznego. Jest gazem obojętnym. Życie w atmosferze azotu jest niemożliwe. Azot powietrzny jest asymilowany przez bakterie glebowe wiążące azot, sinice, pod wpływem wyładowań elektrycznych zamienia się w tlenki azotu, które wypadając wraz z opadami atmosferycznymi wzbogacają glebę w sole azotawy i kwasy azotowe. Sole kwasu azotowego wykorzystywane są do syntezy białek. Do atmosfery uwalniany jest również azot. Wolny azot powstaje podczas spalania drewna, węgla, oleju, niewielka jego ilość powstaje podczas rozkładu związków organicznych. Tak więc w przyrodzie istnieje ciągły cykl azotu, w wyniku którego azot atmosferyczny jest przekształcany w związki organiczne, przywracany i uwalniany do atmosfery, a następnie ponownie wiązany przez obiekty biologiczne. Azot jest niezbędny jako rozcieńczalnik tlenu, ponieważ oddychanie czystym tlenem prowadzi do nieodwracalnych zmian w organizmie. Jednak wzrost zawartości azotu we wdychanym powietrzu przyczynia się do wystąpienia niedotlenienia z powodu spadku ciśnienia parcjalnego tlenu. Wraz ze wzrostem ciśnienia parcjalnego azotu w powietrzu do 93% następuje śmierć. Ważnym składnikiem powietrza atmosferycznego jest dwutlenek węgla – dwutlenek węgla (CO2). W naturze CO2 jest w stanie wolnym i związanym w ilości 146 miliardów ton, z czego tylko 1,8% całkowitej ilości znajduje się w powietrzu atmosferycznym. Jego główna masa (do 70%) jest w stanie rozpuszczonym w wodach mórz i oceanów. Niektóre związki mineralne, wapienie i dolomity zawierają około 22% całkowitej ilości CO2. Reszta kwoty przypada na świat zwierząt i roślin, węgiel, ropę i próchnicę. W warunkach naturalnych zachodzą ciągłe procesy uwalniania i pochłaniania CO2. Uwalniany jest do atmosfery w wyniku oddychania ludzi i zwierząt, procesów spalania, rozkładu i fermentacji, podczas przemysłowego wypalania wapieni i dolomitów. Jednocześnie w przyrodzie zachodzą procesy asymilacji dwutlenku węgla, który jest wchłaniany przez rośliny w procesie fotosyntezy. Procesy powstawania i asymilacji CO2 ze sobą powiązane, dzięki czemu zawartość CO2 w powietrzu atmosferycznym jest stosunkowo stała i wynosi 0,03%. W ostatnich latach obserwuje się wzrost jego stężenia w powietrzu miast przemysłowych w wyniku intensywności zanieczyszczenia produktami spalania paliw. Dlatego średnia roczna zawartość CO2 w powietrzu miast może wzrosnąć nawet o 0,037%. W literaturze omówiono rolę CO2 w tworzeniu efektu cieplarnianego, prowadzącego do wzrostu temperatury powietrza na powierzchni. Z2 odgrywa znaczącą rolę w życiu ludzi i zwierząt, będąc fizjologicznym czynnikiem sprawczym ośrodka oddechowego. Kiedy CO jest wdychany2 w wysokich stężeniach dochodzi do naruszenia procesów redoks w organizmie. Wraz ze wzrostem jego zawartości w wdychanym powietrzu do 4% obserwuje się ból głowy, szum w uszach, kołatanie serca, stan podekscytowany, przy 8% następuje śmierć. WYKŁAD nr 6. Zanieczyszczenia atmosferyczne, ich właściwości higieniczne Zanieczyszczenia atmosferyczne i ich klasyfikacja. Źródła zanieczyszczenia atmosfery. Wpływ zanieczyszczeń atmosferycznych na zdrową populację Zanieczyszczenie środowiska, a zwłaszcza powietrza, emisjami z przedsiębiorstw przemysłowych, transportu drogowego jest w ostatnich latach coraz większym problemem w wielu krajach. Rocznie do powietrza atmosferycznego emitowane są miliony ton zanieczyszczeń: 300 milionów ton - CO; 150 Mt - SO2, 100 mln ton - zawiesiny stałe. Według ekspertów ONZ do atmosfery Europy, USA i Kanady rocznie emitowanych jest ok. 100 mln ton samych związków siarki. Znaczna część tych emisji, połączona z parą wodną w atmosferze, spada następnie na ziemię w postaci tzw. kwaśnych deszczy. Ponadto emisje te, szkodliwe zarówno dla ludzi, jak i przyrody, mogą przemieszczać się w strumieniach powietrza na duże odległości. Na przykład ustalono, że emisje z przedsiębiorstw przemysłowych w Niemczech i Anglii są transportowane na odległość ponad 1000 km i spadają na terytorium krajów skandynawskich. Pod pojęciem zanieczyszczenia atmosferycznego warunkowo rozumiemy te zanieczyszczenia w powietrzu atmosferycznym, które powstają nie w wyniku procesów naturalnych, ale w wyniku działalności człowieka. Społeczeństwo ludzkie w toku swojej działalności produkcyjnej poddaje organizmy naturalne specjalnym obróbkom - mechanicznym, fizycznym, chemicznym, biologicznym, w wyniku których do powietrza atmosferycznego przedostaje się duża liczba różnorodnych substancji w postaci gazów, oparów lub heterogenicznych układów rozproszonych - pyłu, dymu, mgły itp. Zanieczyszczenia atmosferyczne dzielą się na 2 grupy: 1) ziemskie; 2) pozaziemskie. Ziemie dzielą się na naturalne i sztuczne. Zanieczyszczenia naturalne są reprezentowane przez kontynentalne i morskie. Marine - to pył morski i inne wydzieliny oceanów. Zanieczyszczenia kontynentalne dzielą się na substancje o charakterze organicznym i nieorganicznym. Nieorganiczne są reprezentowane przez produkty aktywności wulkanicznej i powstają w procesie korozji gleby. Zanieczyszczenia organiczne mogą być pochodzenia zwierzęcego i roślinnego. Zanieczyszczenia organiczne pochodzenia roślinnego to pyłki, produkty rozdrabniania roślin. Jednak priorytetem stało się obecnie sztuczne zanieczyszczenie pochodzenia antropogenicznego. Dzielą się na radioaktywne i nieradioaktywne. Radioaktywne mogą przedostawać się do powietrza atmosferycznego podczas ich wydobycia, transportu i przetwarzania. Wybuchy jądrowe są również źródłem zanieczyszczenia. Jak wiemy, wypadki w elektrowniach jądrowych mogą prowadzić do katastrofy. Ale te pytania są brane pod uwagę przez higienę radiacyjną. Tematem dzisiejszego wykładu są zanieczyszczenia nieradioaktywne, czyli inne. Obecnie stanowią problem środowiskowy. Spaliny samochodowe, które stanowią około połowy zanieczyszczeń atmosferycznych pochodzenia antropogenicznego, powstają w wyniku emisji spalin z silników i skrzyni korbowej, produktów zużycia części mechanicznych, opon i nawierzchni drogowych. Światowa flota pojazdów obejmuje wiele setek milionów pojazdów, które spalają ogromne ilości paliwa - cennych produktów ropopochodnych, a jednocześnie powodują znaczne szkody dla środowiska. W skład spalin oprócz azotu, tlenu, dwutlenku węgla i wody wchodzą takie szkodliwe składniki jak: tlenek węgla, węglowodory, tlenki azotu i siarki, a także cząstki stałe. Skład spalin zależy od rodzaju stosowanego paliwa, dodatków i olejów, trybu pracy silnika, jego stanu technicznego, warunków jazdy pojazdu itp. O toksyczności spalin silników gaźnikowych decyduje głównie zawartość tlenku węgla i tlenków azotu, a silników Diesla – tlenków azotu i sadzy. Do szkodliwych składników należą również emisje stałe zawierające ołów i sadzę, na powierzchni których adsorbowane są węglowodory cykliczne, z których część ma właściwości rakotwórcze. Schematy dystrybucji emisji stałych w środowisku różnią się od schematów dystrybucji produktów gazowych. Duże frakcje (> 1 mm), osadzające się w pobliżu centrum emisji na powierzchni gleby i roślin, gromadzą się w górnej warstwie gleby, małe cząstki (< 1 mm) tworzą aerozole i rozprzestrzeniają się za pomocą mas powietrza na duże odległości. Poruszając się z prędkością 80-90 km/h przeciętny samochód zamienia w dwutlenek węgla tyle samo tlenu, ile 300-350 osób. Ale to nie tylko to. Roczne spaliny jednego samochodu to średnio 800 kg tlenku węgla, 40 kg tlenków azotu i ponad 200 kg różnych węglowodorów. W tym zestawie najbardziej podstępny jest tlenek węgla. Samochód osobowy z silnikiem o mocy 50 KM. Z. emituje do atmosfery 60 litrów tlenku węgla na minutę. Toksyczność tlenku węgla wynika z jego wysokiego powinowactwa do hemoglobiny, 300 razy większego niż tlen. W normalnych warunkach ludzka krew zawiera średnio 0,5% karboksyhemoglobiny. Zawartość karboksyhemoglobiny powyżej 2% jest uważana za szkodliwą dla zdrowia człowieka. Występuje przewlekłe i ostre zatrucie tlenkiem węgla. Ostre zatrucia są często obserwowane w garażach kierowców. Działanie tlenku węgla nasila się w obecności w spalinach węglowodorów, które są jednocześnie czynnikami rakotwórczymi (węglowodory cykliczne, 3,4-benzpiren), węglowodory alifatyczne działają drażniąco na błony śluzowe (smog łzowy). Zawartość węglowodorów na skrzyżowaniach przy sygnalizacji świetlnej jest 3 razy większa niż w środku bloku. W warunkach wysokiego ciśnienia i temperatury (jak to ma miejsce w silnikach spalinowych) powstają tlenki azotu (NO)n. Tworzą methemoglobinę i mają działanie drażniące. Pod wpływem promieniowania UV (NO)n ulegają przemianom fotochemicznym. Samochód osobowy emituje około 10 g tlenków azotu na kilometr. Tlenki azotu i ozonu - utleniacze, reagując z substancjami organicznymi atmosfery, tworzą fotoutleniacze - PAN (azotany peroksyacylu) - biały smog. Smog pojawia się w słoneczne dni, w godzinach popołudniowych, przy dużym zatłoczeniu samochodów, kiedy stężenie PAN osiąga 0,21 mg/l. PAN mają aktywność tworzenia methemoglobiny. W pierwszej kolejności cierpią dzieci i osoby starsze. W niektórych krajach w takich okolicznościach zaleca się stosowanie urządzeń ochrony dróg oddechowych. Podczas używania benzyny ołowiowej silnik samochodu uwalnia związki ołowiu. Ołów jest szczególnie niebezpieczny, ponieważ może gromadzić się zarówno w środowisku zewnętrznym, jak i w ludzkim ciele. W przewlekłym zatruciu ołowiem gromadzi się w kościach jako trójzasadowy fosforan. W pewnych warunkach (uraz, stres, szok nerwowy, infekcja itp.) ołów jest mobilizowany ze swojego składu: przechodzi w rozpuszczalną sól dwuzasadową i pojawia się w wysokich stężeniach we krwi, powodując ciężkie zatrucie. Główne objawy przewlekłego zatrucia ołowiem to ołów na dziąsłach (związek z kwasem octowym), kolor skóry ołowiu (kolor złoto-szary), bazofilne ziarnistość erytrocytów, hematoporfiryna w moczu, zwiększone wydalanie ołowiu z moczem, zmiany w ośrodkowy układ nerwowy i przewód pokarmowo-jelitowy (ołowiowe zapalenie okrężnicy). 1 litr benzyny może zawierać około 1 g czteroetylu ołowiu, który ulega rozkładowi i jest uwalniany w postaci związków ołowiu. Nie ma ołowiu w emisji z pojazdów z silnikiem Diesla. Ołów gromadzi się w przydrożnym kurzu, roślinach, grzybach itp. Poziom zanieczyszczenia gazowego autostrad i terenów przyległych zależy od natężenia ruchu samochodów, szerokości i topografii ulicy, prędkości wiatru, udziału transportu towarowego, autobusów w ogólnym przepływie i innych czynników. Drugie miejsce pod względem emisji do atmosfery zajmują przedsiębiorstwa przemysłowe. Wśród nich największe znaczenie mają przedsiębiorstwa hutnictwa żelaza i metali nieżelaznych, elektrociepłownie, przedsiębiorstwa petrochemiczne, spalarnie odpadów - polimery. Tak więc technologia spalania i spalania zwłaszcza paliw stałych i ciekłych stwarza szczególne zagrożenie dla atmosfery. Od kilku stuleci nasiliły się problemy związane z zanieczyszczeniem powietrza produktami spalania paliw, których największym przejawem stały się gęste żółte mgły nieodłącznie związane z krajobrazami Londynu i innych dużych aglomeracji miejskich. Wydarzeniem, które przyciągnęło uwagę całego świata, była niesławna londyńska mgła w grudniu 1952 r., która trwała kilka dni i pochłonęła 4000 ofiar, ponieważ miała niezwykle wysokie stężenie dymu, dwutlenku siarki i innych zanieczyszczeń. Najgroźniejszymi zanieczyszczeniami dla całej populacji (w przeciwieństwie do grup zawodowych) są dym i dwutlenek siarki, które powstają w wyniku spalania węgla i oleju w procesach produkcyjnych lub w systemach grzewczych. Termin „dym” odnosi się głównie do związków węglowych powstających w wyniku niecałkowitego spalania paliw, których głównym źródłem do niedawna był węgiel. Ważnym czynnikiem zanieczyszczenia powietrza w mieście jest dwutlenek siarki, który powstaje podczas spalania dowolnego paliwa, chociaż zawartość w nim siarki zależy od jego rodzaju. Węgle o wysokiej zawartości siarki lub oleje opałowe wytwarzają emisje, które są szczególnie bogate w gaz siarkowy. Miliony ton tlenków siarki uwalnianych do atmosfery zamieniają opady deszczu w słaby (a czasem niezbyt słaby) roztwór kwasów – „kwaśny” deszcz. Stwierdzono, że kwaśne deszcze zmniejszają odporność organizmu człowieka na zimno, przyspieszają korozję konstrukcji wykonanych ze stali, niklu, miedzi, niszczą piaskowiec, marmur i wapień, powodując nieodwracalne szkody w budynkach, zabytkach kultury i starożytnych. Przedsiębiorstwa przemysłu metalurgicznego, chemicznego i cementowego emitują do atmosfery ogromne ilości pyłów, dwutlenku siarki i innych szkodliwych gazów uwalnianych podczas różnych technicznych procesów produkcyjnych. Hutnictwu żelaza, procesom wytapiania surówki i przetwarzania jej na stal towarzyszy emisja różnych gazów do atmosfery. Emisja pyłu na 1 tonę surówki wynosi 4,5 kg, dwutlenku siarki - 2,7 kg, a manganu 0,1-0,6 kg. Wraz z gazem wielkopiecowym w niewielkich ilościach do atmosfery emitowane są również związki arsenu, fosforu, antymonu, ołowiu, pary rtęci i metali rzadkich, cyjanowodór i substancje żywiczne. Spiekalnie są źródłem zanieczyszczenia powietrza dwutlenkiem siarki. Zanieczyszczenie powietrza pyłami podczas koksowania węgla wiąże się z przygotowaniem wsadu i jego załadunkiem do pieców koksowniczych, z rozładunkiem koksu. Hutnictwo metali nieżelaznych jest źródłem zanieczyszczenia powietrza pyłami i gazami. Emisje z hutnictwa metali nieżelaznych zawierają toksyczne substancje pyłopodobne, arsen, ołów i inne, co czyni je szczególnie niebezpiecznymi. Podczas produkcji metalicznego aluminium metodą elektrolizy do powietrza atmosferycznego wraz ze spalinami uwalniana jest znaczna ilość gazowych i pyłopodobnych związków fluoru. Przy odbiorze 1 tony aluminium, w zależności od rodzaju i mocy elektrolizy, zużywa się 38-47 kg fluoru, natomiast około 65% przedostaje się do powietrza atmosferycznego. Emisje z przemysłu wydobywczego i rafinacji ropy naftowej zawierają duże ilości węglowodorów, siarkowodoru i innych gazów. Emisja szkodliwych substancji do atmosfery w rafineriach ropy naftowej następuje głównie z powodu niedostatecznego uszczelnienia urządzeń. W wyniku zanieczyszczenia powietrza wzrasta zachorowalność ludności, zwłaszcza w skrajnych grupach wiekowych, a także wzrasta śmiertelność. Odnotowuje się tzw. zespół oporności niespecyficznej, gdy zmniejsza się odporność immunobiologiczna, wypaczane są reakcje metaboliczne, zaburzone są układy enzymatyczne - dochodzi do dezorganizacji enzymów związanej z uszkodzeniem struktur błonowych, mitochondriów, lizosomów, mikrosomów. Ustalono patogenetyczny aspekt wpływu zanieczyszczeń powietrza atmosferycznego - ogólnoustrojowe uszkadzające błonę działanie głównych struktur komórkowych. Zrozumienie tego procesu pozwala określić system działań zapobiegawczych. Należy zauważyć, że chemiczne zanieczyszczenie powietrza atmosferycznego zwiększa wrażliwość organizmu na działanie niekorzystnych czynników, w tym infekcji, zwłaszcza u dzieci niedożywionych. Wzorce zachowania zanieczyszczeń atmosferycznych w warstwie powierzchniowej Zachowanie się zanieczyszczeń atmosferycznych w warstwie powierzchniowej zależy od różnych czynników: wielkości emisji, kierunku i prędkości wiatru, gradientu temperatury, ciśnienia atmosferycznego, wilgotności powietrza, odległości od źródła emisji i wysokości rur, ukształtowania terenu, a także właściwości fizykochemicznych. właściwości zanieczyszczeń. Zmiana temperatury powietrza na każde 100 m wysokości wyrażona w stopniach nazywana jest pionowym gradientem temperatury, jej wartość zmienia się głównie wraz z temperaturą powietrza. W lecie gradient temperatury oscyluje w granicach 1°C, w zimnych porach roku spada do dziesiątych części stopnia, a w styczniu i lutym spada do wartości ujemnych. To ostatnie zjawisko, tj. wypaczanie gradientu temperatury wraz ze wzrostem temperatury powietrza, nazywa się inwersją temperatury. Im wyższy gradient temperatury, tym silniejsze prądy pionowe i mieszanie się dymu z powietrzem. Innymi słowy, kąt otwarcia chmury dymu wzrasta wraz ze wzrostem gradientu temperatury. Przy odwróceniu temperatury dym nie może unosić się i jest rozprowadzany w warstwie wierzchniej. Najwyższe stężenia zanieczyszczeń obserwuje się w niskich temperaturach. Obszar rozmieszczenia inwersji zimowych pokrywa się z obszarem rozmieszczenia antycyklonów, dlatego przy pogodzie antycyklonowej zwykle obserwuje się wysokie stężenia dymu. Oprócz inwersji temperatury antycyklon charakteryzuje się małymi prędkościami wiatru, co również prowadzi do wzrostu stężenia zanieczyszczeń w atmosferze. Wiadomo, że antycyklony powstają w obszarach o wysokim ciśnieniu barometrycznym. Powinno to wyjaśniać korelację między zanieczyszczeniem atmosfery a wysokością ciśnienia atmosferycznego. Wilgotność również przyczynia się do wzrostu stężenia zanieczyszczeń w powietrzu atmosferycznym, ale nie ma to znaczenia dla wszystkich gazów. Tak więc stężenie chloru spada wraz ze wzrostem wilgotności. W odniesieniu do właściwości fizykochemicznych zanieczyszczeń należy zauważyć, że szczególnie niebezpieczne są związki o wysokiej trwałości (DDT, freony). Wraz z zanieczyszczeniem powietrza atmosferycznego w przyrodzie zachodzą procesy samooczyszczania, ale zachodzą niezwykle powoli. Samooczyszczanie powietrza ułatwiają procesy fizyczne, fizykochemiczne i chemiczne zachodzące w atmosferze: rozcieńczanie, sedymentacja, opady, rola terenów zielonych, neutralizacja chemiczna itp. Skuteczniejsze działania podejmowane są w wyniku sanitarnej ochrony powietrza atmosferycznego. WYKŁAD nr 7. Ochrona sanitarna powietrza atmosferycznego Higieniczna regulacja szkodliwych substancji w powietrzu atmosferycznym. Pojęcie maksymalnych dopuszczalnych stężeń substancji szkodliwych w powietrzu atmosferycznym, ich uzasadnienie Rozwój nauki i techniki oraz związany z nim gwałtowny wzrost produkcji przemysłowej prowadzi, jak zauważyliśmy na poprzednich wykładach, do zanieczyszczenia środowiska, a przede wszystkim powietrza. Tysiące chemikaliów (a ich liczba stale rośnie) jest wykorzystywanych i produkowanych przez przemysł. Wiele z nich nie rozkłada się na prostsze, nieszkodliwe produkty, ale kumuluje się w atmosferze i przekształca w jeszcze bardziej toksyczne produkty. Duża liczba związków, zwłaszcza produktów niecałkowitego spalania, przedostaje się do atmosfery, bierze udział w zachodzących w niej procesach i niczym bumerang wraca do człowieka, przenikając przez drogi oddechowe. Aby skutecznie rozwiązać szereg problemów związanych z ochroną środowiska, niezbędna jest szeroka współpraca międzynarodowa. Dotyczy to w szczególności problemu rozprzestrzeniania się zanieczyszczeń atmosferycznych na duże odległości, ponieważ masy powietrza nie znają granic. Obecnie istnieją dwa podejścia do metody sanitarnej ochrony powietrza atmosferycznego. 1. Osiąganie najlepszych praktycznych wyników z wydarzeń. Ich podstawą jest doskonała technologia produkcji. Jest to najskuteczniejsze, ale jednocześnie drogie podejście. 2. Zarządzanie jakością powietrza. Jego istotą jest regulacja higieniczna, która jest obecnie podstawą ochrony powietrza atmosferycznego. To podejście ma kilka koncepcji. Jedna koncepcja polega na racjonowaniu szkodliwych składników w surowcach i jest nieskuteczna, ponieważ nie zapewnia bezpiecznego poziomu stężeń w powietrzu atmosferycznym. Drugim jest ustalenie maksymalnej dopuszczalnej emisji (MAE) dla każdego przedsiębiorstwa i na podstawie MPE ustabilizowanie maksymalnych dopuszczalnych stężeń (MAC) zanieczyszczeń. Jest to obecnie jeden z najskuteczniejszych środków ochrony powietrza. MPC to stężenia, które nie wywierają bezpośredniego ani pośredniego szkodliwego i nieprzyjemnego wpływu na człowieka, nie zmniejszają jego zdolności do pracy, nie wpływają negatywnie na jego samopoczucie i nastrój. Należy jednak pamiętać, że nie tylko przekroczenie MPE, ale nawet przestrzeganie jego wartości nie zawsze może być uznane za optymalne. Ustalone obecnie wartości MPC z reguły zapewniają bezpieczeństwo środowiska dla zdrowia w oparciu o dzisiejszą wiedzę naukową. Analiza zmian wartości MPC w ostatnich latach wskazuje na ich względność – w większości przypadków były one korygowane w dół. Dlatego pomysł ich całkowitej nieszkodliwości należy uznać za warunkowy. Podstawowe zasady higienicznej regulacji szkodliwych substancji w powietrzu atmosferycznym sformułował V. A. Ryazanov. MPC zgodnie z normami powinno być: 1) poniżej progu ostrego i przewlekłego oddziaływania na ludzi, zwierzęta i roślinność; 2) poniżej progu zapachu i działania drażniącego na błony śluzowe oczu i dróg oddechowych; 3) znacznie poniżej RPP przyjętej dla powietrza w pomieszczeniach przemysłowych. Konieczne jest uwzględnienie informacji o zachorowalności i skargach ludności w obszarze wpływu emisji, które nie powinien wpływać na domowe i sanitarne warunki życia i nie powinien powodować uzależnienia organizmu. MPC służy jako skala, według której ocenia się, w jakim stopniu istniejące zanieczyszczenie przekracza dopuszczalny limit. Pozwalają uzasadnić konieczność podjęcia określonych środków ochrony sanitarnej powietrza atmosferycznego oraz sprawdzić skuteczność tych środków. Reglamentacja oparta jest na zasadach progu i phasingu. RPP zanieczyszczeń w powietrzu atmosferycznym ustalane są według dwóch wskaźników – maksymalnego jednorazowego (MPC m. R.) i średniego dziennego – MPC s. Z. (24 godziny). Najważniejsze średnie dzienne stężenia, których przekroczenie wskazuje na możliwe niekorzystne działanie toksyczne substancji regulowanych. Maksymalne pojedyncze stężenia są ustalone dla substancji, które mają głównie działanie drażniące lub odruchowe. O ile w większości krajów obcych przy ustalaniu standardu brane są pod uwagę głównie dane epidemiologiczne dotyczące wpływu zanieczyszczenia powietrza atmosferycznego na zdrowie publiczne, o tyle w naszym kraju dominuje podejście eksperymentalne. Przeprowadzenie eksperymentu w ściśle określonych warunkach nie tylko zapewnia większą dokładność uzyskanych danych, ale także pozwala na ustawienie wskaźników kontrolnych bez czekania na pojawienie się niekorzystnych skutków dla zdrowia publicznego. W pierwszym etapie eksperymentu badane są stężenia progowe działania odruchowego - próg zapachu, aw niektórych przypadkach próg działania drażniącego. Badania te prowadzone są z udziałem ochotników w specjalnych instalacjach, które zapewniają dostarczanie ściśle odmierzonych stężeń związków chemicznych do strefy oddychania. W wyniku obróbki statystycznej uzyskanych wyników ustalana jest wartość progowa. Materiały te są następnie wykorzystywane do uzasadnienia maksymalnej pojedynczej MPC. W drugim etapie badań badane jest działanie resorpcyjne związków w warunkach długotrwałego narażenia na zwierzęta doświadczalne (najczęściej szczury rasy białej) w celu ustalenia średniego dobowego limitu maksymalnego stężenia. Przewlekły eksperyment w specjalnych komorach nasiennych trwa co najmniej 4 miesiące. Zwierzęta muszą przebywać w celach przez całą dobę. Ważnym punktem jest wybór badanych stężeń. Zazwyczaj wybiera się trzy stężenia: pierwsze na poziomie progu zapachowego, drugie 3-5 razy wyższe, trzecie 3-5 razy niższe. Jeżeli badana substancja jest bezwonna, wówczas stężenia do eksperymentu toksykologicznego oblicza się według wzorów opartych na regulowanych wskaźnikach higienicznych, toksykometrycznych lub na parametrach fizykochemicznych i cechach strukturalnych substancji. W trakcie eksperymentu dobierane są testy adekwatne do mechanizmu działania badanego związku, a także testy integralne charakteryzujące przejawy reakcji ochronno-adaptacyjnych. MPC zanieczyszczenia atmosferycznego ustala się według wskaźnika granicznego - według poziomu stężenia, który przy zastosowaniu różnych testów okazał się najniższy. Jako stężenia progowe przyjmuje się stężenia powodujące zapach, działanie drażniące, specyficzne objawy lub inne reakcje, które można uznać za ochronne i adaptacyjne. Wiele uwagi poświęca się możliwości wystąpienia długoterminowych konsekwencji (embriotropowych, gonadotropowych, rakotwórczych, mutagennych itp.). Metody ekspresowej regulacji zanieczyszczenia atmosfery stały się obecnie szeroko stosowane. Wyniki eksperymentu krótkoterminowego (1 miesiąc) analizuje się graficznie na podwójnej siatce logarytmicznej, wzdłuż rzędnej – czas wystąpienia efektów, wzdłuż odciętej – wykreśla się wartości stężeń. Bezpośrednie zależności „stężenie – czas”, uzyskane za pomocą najbardziej rzetelnych testów, mogą mieć różne kąty nachylenia do osi odciętych (stężenie). Stężenia progowe ustala się na podstawie bezpośredniej zależności „stężenie – czas” poprzez ekstrapolację ich na czteromiesięczny okres chronicznego doświadczenia. W ten sposób można ustalić zróżnicowane w czasie wartości MPC, w tym średnioroczne wartości odpowiadające MPC s. Z. Maksymalne dopuszczalne stężenia i orientacyjne bezpieczne poziomy (SHL) zanieczyszczeń w powietrzu atmosferycznym obszarów zaludnionych rozwiniętych w Rosji są obowiązkowe jako element ustawodawstwa sanitarnego i są stosowane w praktyce projektowania i nadzoru sanitarnego. Środki ochrony sanitarnej powietrza atmosferycznego Środki ochrony powietrza atmosferycznego dzielą się na: 1) technologiczny; 2) planowanie; 3) sanitarne; 4) legislacyjne. Technologiczne i sanitarne. Do tej grupy należą działania, które można prowadzić w samym przedsiębiorstwie w celu ograniczenia emisji oraz zmniejszenia stężenia pyłów i gazów w powietrzu (tzw. technologie bezodpadowe). Obejmuje to przede wszystkim racjonalizację spalania węgla. Wiadomo, że gęsty czarny dym powstaje w wyniku niepełnego spalania paliwa. To właśnie w takich przypadkach do powietrza atmosferycznego w dużych ilościach emitowane są pierwiastki węgla, sadzy i niespalonych węglowodorów. Możliwe jest zmniejszenie ilości węgla poprzez racjonalizację rozmieszczenia pieców i poprawę ich pracy. Zmniejszenie zanieczyszczenia powietrza pyłem i dwutlenkiem siarki można osiągnąć poprzez wzbogacenie węgla przed spalaniem: usunięcie skał, które dają dużo pyłu, a także pirytów zawierających siarkę. Środki sanitarne i techniczne związane są z używaniem urządzeń czyszczących. Są to osadniki pyłowe, filtry, nawilżające technologie czyszczenia oraz elektrofiltracja. Urządzenie o wysokich rurach (100 mi więcej) przyczynia się do intensywniejszej dyspersji gazów. Prawidłowe obliczenie i uzasadnienie wysokości rury są niezbędne do ochrony warstw powierzchniowych atmosfery przed zanieczyszczeniem. Transport - ostatecznym celem jest stworzenie samochodu przyjaznego dla środowiska. Obecnie wiele uwagi poświęca się rozwojowi urządzeń ograniczających toksyczność - neutralizatorów, w które wyposażone są nowoczesne samochody. Metoda katalitycznej konwersji produktów spalania polega na oczyszczeniu spalin poprzez kontakt z katalizatorem. Jednocześnie następuje dopalanie produktów niecałkowitego spalania zawartych w spalinach samochodowych. W wielu miastach już stosuje się benzynę bezołowiową. Wykorzystanie gazu jako paliwa do samochodów jest również skutecznym środkiem w zakresie ochrony powietrza atmosferycznego. Samochód elektryczny, energia słoneczna, samochód wodorowy to przyszłość motoryzacji. Środki planistyczne opierają się na zasadzie podziału na strefy funkcjonalne osiedli: strefy przemysłowe, strefy mieszkalne itp. Pozwala to na koncentrację niebezpiecznych przedsiębiorstw, z uwzględnieniem warunków aeroklimatycznych i uzasadnia instalację obowiązkowych luk między przedsiębiorstwami a budynkami mieszkalnymi - stref ochrony sanitarnej o określonej szerokości. W niektórych przypadkach strefy ochrony sanitarnej wynoszą 10-20 km. Strefa ochrony sanitarnej lub jakakolwiek jej część nie może być traktowana jako teren rezerwowy przedsiębiorstwa i wykorzystywana do rozbudowy strefy przemysłowej. Terytorium strefy ochrony sanitarnej powinno być zagospodarowane. Wielkości stref ochrony sanitarnej określane są zgodnie z klasyfikacją sanitarną różnego rodzaju gałęzi przemysłu i obiektów zanieczyszczających powietrze atmosferyczne swoimi emisjami. Normy sanitarne ustanawiają 5 klas stref ochrony sanitarnej: I klasa - 1000 m; II klasa - 500 m; III klasa - 300 m; IV klasa - 100 m; Klasa V - 50m. W zakresie ochrony atmosfery miast przed emisjami samochodowymi prowadzone są działania planistyczne poprzez budowę obwodnic, wiaduktów, zielonych fal, likwidację skrzyżowań. Zasada planowania przestrzennego jest również środkiem zapobiegawczym - jest to racjonalne rozmieszczenie systemów unieszkodliwiania odpadów, lotnisk i innych systemów komunikacyjnych na terenie miast w skali regionu, regionu itp. To jest zazielenienie miasta, stworzenie planu zagospodarowania przestrzennego dla rozwoju miasta. Szczególne znaczenie mają środki legislacyjne, które określają odpowiedzialność różnych organizacji za ochronę powietrza atmosferycznego. Obecnie, zajmując się kwestiami ochrony powietrza atmosferycznego, kierują się Konstytucją Federacji Rosyjskiej (przyjętą 12 grudnia 1993 r.), „Podstawami ustawodawstwa Federacji Rosyjskiej w sprawie ochrony zdrowia obywateli”, ustawami federalnymi ” O dobrostanie sanitarno-epidemiologicznym ludności” oraz „O ochronie powietrza atmosferycznego”. Działania legislacyjne obejmują ustanowienie MPC i SHEL dla zanieczyszczeń powietrza atmosferycznego. Obecnie w Rosji utworzono 656 MPC i 1519 OBUV dla substancji zanieczyszczających powietrze atmosferyczne. Działania mające na celu zapobieganie niekorzystnym skutkom zanieczyszczenia powietrza atmosferycznego na zdrowie publiczne oraz ustanowienie obowiązkowych wymagań higienicznych w celu zapewnienia jakości powietrza atmosferycznego na terenach zaludnionych oraz przestrzegania norm higienicznych przy rozmieszczaniu, projektowaniu, budowie, przebudowie (ponowne wyposażenie techniczne) i eksploatacja obiektów, a także przy opracowywaniu wszystkich etapów dokumentacji urbanistycznej są realizowane celowo na podstawie SanPiN 2.1.6.1032-01 „Wymagania higieniczne dla zapewnienia jakości powietrza atmosferycznego na obszarach zaludnionych”. WYKŁAD nr 8. Ekologia żywności Główne kierunki i problemy ekologii żywności W ekologii żywności istnieje kilka kierunków. Jeden z tych obszarów związany jest z rozwiązywaniem problemów głodu na naszej planecie. Według Komitetu ds. Żywności i Światowej Organizacji Zdrowia ONZ co roku na świecie umiera z głodu średnio 10 milionów ludzi. Rozwiązaniem problemu głodu na naszej planecie są: 1) poprzez zwiększenie powierzchni upraw; 2) poprzez intensyfikację produkcji rolnej; 3) poprzez stosowanie chemicznych, biologicznych i innych środków zwalczania szkodników i chorób upraw rolnych. Rozwiązanie problemu głodu związanego ze wzrostem areału ma określone konsekwencje. Podczas orki dziewiczych ziem w Kazachstanie na terytorium ZSRR, w USA, Kanadzie w pierwszych latach nastąpił intensywny wzrost chwastów (w szczególności trawy pszenicznej). To dramatycznie wpłynęło na uprawę roślin rolniczych. Do zwalczania trawy pszenicznej zastosowano specjalny system orki - system głębokiej orki, który miał negatywne konsekwencje. Ten sposób uprawy gruntów rolnych prowadzi do erozji gleby, burz piaskowych i dalszych konsekwencji dla środowiska. Na stepach Zavolzhsky na dziewiczych ziemiach szeroko stosowano prace irygacyjne i odwadniające, stworzono systemy irygacyjne, co doprowadziło do powstania nowych agrobiogeocenoz. Trzeba powiedzieć, że prace rekultywacyjne radykalnie zmieniły ekologię ekosystemów wodnych Trans-Wołgi, doprowadziły do zmiany procesów hydrodynamicznych w wodach podziemnych i miały pewne konsekwencje środowiskowe związane ze specyfiką rozmieszczenia niektórych zanieczyszczeń w środowisku zewnętrznym. Kolejny obszar ekologii żywności związany jest z faktem, że produkty spożywcze w trudnych warunkach środowiskowych same w sobie są przedmiotem zanieczyszczenia i narażenia na działanie szkodliwych substancji chemicznych – pestycydów i pestycydów. Kolejnym obszarem ekologii żywieniowej jest badanie wpływu czynnika pokarmowego, produktów spożywczych na odporność organizmu. Jednym z najpilniejszych problemów naszych czasów w dziedzinie higieny żywności jest stosowanie dodatków do żywności. Racjonalne odżywianie jest czynnikiem żywieniowym we współczesnych warunkach środowiskowych Racjonalne żywienie ma aktualne znaczenie we współczesnych warunkach środowiskowych. Zadaniem żywienia w warunkach intensywnego zanieczyszczenia chemicznego jest zapobieganie gromadzeniu się szkodliwych związków chemicznych w organizmie człowieka. Racjonalne odżywianie powinno zapewniać osłabienie negatywnego wpływu chemikaliów i innych szkodliwych czynników na organizm, głównie dotknięte narządy i układy. Racjonalne odżywianie w trudnych warunkach środowiskowych powinno przyczynić się do zwiększenia zdolności obronnych i adaptacyjnych organizmu człowieka. Szczególnie istotne są kwestie żywienia osób mieszkających na obszarach miejskich, narażonych na metale ciężkie, promieniowanie elektromagnetyczne, doświadczających dużego wysiłku fizycznego oraz przebywających przez długi czas w sytuacjach stresowych. Populacja zamieszkująca tereny o zagrożeniu ekologicznym, a także ta część populacji, która w warunkach produkcji jest dotknięta negatywnymi czynnikami, powinna otrzymywać żywienie specjalne lub leczniczo-profilaktyczne. Ta żywność musi spełniać określone wymagania. 1. Musi zawierać dodatkową ilość witamin. W tym przypadku nie mówimy o dużej ilości witamin, ale o 2-3 witaminach, a przede wszystkim o kwasie askorbinowym, czyli witaminie C, witaminie A i tiaminie. 2. Odżywianie powinno zawierać kompleks aminokwasów, takich jak cysteina i metionina, tyrozyna i fenyloalanina, tryptofan. 3. Odżywianie powinno zapewniać powstawanie w organizmie takich związków, które mają dużą aktywność biologiczną. Przede wszystkim witamina B12, cholina, pirydoksyna. 4. Żywienie w obszarach ryzyka oraz żywienie lecznicze i profilaktyczne powinno być wzbogacone o substancje pektynowe, które zawierają grupy metoksylowe, wywołujące efekt żelujący i wykazujące duże właściwości sorpcyjne, które pomagają eliminować metale ciężkie, substancje radioaktywne, autotoksyny i inne toksyczne związki z organizmu. 5. W nowoczesnych warunkach szeroko stosowane są diety alkalizujące, diety ze względu na włączenie do nich warzyw, owoców i produktów mlecznych. Dużą rolę w takim odżywianiu odgrywają podwyższone stężenia magnezu. Ustalono, że magnez przyczynia się do zwiększenia odporności organizmu na działanie substancji o właściwościach rakotwórczych. Należy zauważyć, że nie wszystkie produkty spożywcze mają właściwości przeciwnowotworowe magnezu, ale tylko te jego formy i związki, które znajdują się w fasoli. Ludność żyjąca w trudnych warunkach środowiskowych, w zlepkach miejskich, musi wzbogacać swoją dietę w substancje pektynowe. Wystarczający poziom pektyn, ich dostarczenie do organizmu, wiąże się z dziennym spożyciem około dwóch jabłek. Wysoki poziom pektyn występuje w burakach i owocach cytrusowych. W warunkach produkcyjnych racje żywnościowe pracowników wzbogacane są pektynami buraczanymi lub cytrusowymi. Populacji zamieszkującej obszary zagrożenia ekologicznego zaleca się szerokie stosowanie produktów zawierających dużą ilość takiego aminokwasu jak metionina. Aminokwas ten bierze udział w procesach transmetylacji oraz zapewnia funkcję detoksykacji wątroby. Metionina występuje w wystarczających ilościach w produktach mlecznych i z kwaśnego mleka oraz w twarogu. Ale przepisując produkty mleczne, należy wziąć pod uwagę specyfikę układu pokarmowego organizmu ludzkiego, tolerancję mleka; czy wskazane jest użycie twarogu. Ogólnie dzienne spożycie mleka powinno wynosić około 500 ml w optymalnych warunkach, twarogu i produktów z kwaśnego mleka - około 100 g. Wskazane jest wzbogacenie diety osób narażonych na negatywne oddziaływanie czynników środowiskowych o produkty, które zawierają w swoim składzie alginiany. Alginiany, podobnie jak pektyny, są w stanie usuwać autotoksyny, toksyczne chemikalia z organizmu. Alginiany znajdują się w produktach pochodzenia morskiego, aw szczególności w algach należących do gatunku spirulina. Suplementy Spiruliny w diecie oczyszczają organizm z substancji toksycznych, regulują metabolizm cholesterolu i węglowodanów, normalizują mikroflorę jelitową oraz znacząco podnoszą odporność organizmu na różne negatywne czynniki środowiskowe. Trzeba powiedzieć, że działanie spiruliny odbywa się na poziomie metabolizmu komórkowego i pozytywnie wpływa na procesy detoksykacji. W przypadku narażenia organizmu człowieka na działanie radionuklidów, takich jak cez, stront-90, zwłaszcza tej części populacji, która znajduje się w strefie wpływów po katastrofie w Czarnobylu (gdzie występuje głównie stężenie cezu), zaleca się włączenie do diety ferrocyny (błękitu pruskiego) w ilości około 1 g dziennie. W tym przypadku następuje dwukrotny spadek wchłaniania cezu. Stront-2 jest adsorbowany przez siarczan baru - polisulminę, ale można go przyjąć tylko raz. W warunkach narażenia na czynniki produkcyjne pracownikom należy przepisać żywienie lecznicze i profilaktyczne. Żywienie ludności żyjącej w dużych ośrodkach przemysłowych, narażonej na czynniki zewnętrzne o różnym charakterze i cierpiącej na różne choroby, musi mieć charakter indywidualny i w dużej mierze odpowiadać wymogom żywienia dietetycznego, zwłaszcza w warunkach domowych. Dlatego ludność powinna być zaznajomiona z podstawowymi wymaganiami i przepisami żywienia dietetycznego w domu. Problemy higieniczne stosowania i stosowania dodatków do żywności Współczesne żywienie wiąże się z powszechnym stosowaniem suplementów diety. Dodatki do żywności to substancje celowo dodawane do środków spożywczych w małych ilościach w celu poprawy ich wyglądu, smaku, zapachu, tekstury lub utrwalenia ich podczas przechowywania. Są to przeciwutleniacze tłuszczowe, konserwanty, antybiotyki itp. Istnieją substancje, które mogą powstawać w produktach w wyniku specjalnych metod ich przetwarzania i otrzymywania za pomocą wędzenia, promieniowania jonizującego, ultradźwięków, stosowania preparatów endokrynologicznych przy tuczu zwierząt i ptaków. Problem suplementów diety jest niezwykle złożony i wiąże się ze spożywaniem niewielkich ilości substancji przez długi czas, dłuższy niż czas życia jednego pokolenia. W takim przypadku może dojść do opóźnienia substancji w organizmie, ich akumulacji, co jest ważne w odniesieniu do mikroelementów. Może wystąpić efekt kumulacyjny, a przede wszystkim rakotwórcze. Barwniki mają właściwości rakotwórcze, w szczególności żółcień naftolowa C, która do 1961 roku była używana w wielu krajach świata do barwienia szeregu produktów spożywczych. Wśród dodatków do żywności znajdują się substancje o działaniu rakotwórczym i mutagennym. Należą do nich wielopierścieniowe węglowodory dymu dymnego, barwniki spożywcze – żółcień naftolowa i szereg innych barwników azowych, związki polimerowe – woski, żywice, parafina, pestycydy, amaryna, hormony z grupy sterydów, radioizotopy. Dodatki do żywności mogą mieć działanie kokancerogenne, czyli posiadać właściwości, które w odpowiednich warunkach mogą nasilać działanie aktywnych czynników rakotwórczych. Niektóre emulgatory mają takie właściwości - saponiny, estry kwasów tłuszczowych, detergenty. Zależność działania kokancerogennego, rakotwórczego i mutagennego nie została w pełni ustalona. Efekty rakotwórcze i mutagenne nie zawsze idą w parze. Wśród dodatków do żywności wyróżnia się substancje o najbardziej wyraźnym działaniu mutagennym. Należą do nich: fenole, metale ciężkie, arsen, prawie wszystkie alkohole, produkty rozpadu białek, antybiotyki, puryny, nadtlenki, laktony. Dodatki oprócz bezpośredniego działania mogą mieć również działanie pośrednie wynikające z niszczenia witamin, białek, wiązania składników żywności (w szczególności wiązania z bezwodnikiem siarkowym, przekształcania składników żywności w związki toksyczne, a następnie naruszenia trawienie pokarmu, antytrypsynogenne działanie mąki sojowej), jednocześnie pogarsza się strawność, następuje zmiana flory jelitowej. Dodatkami do żywności zajmuje się Światowa Organizacja Zdrowia, Komisja ds. Wyżywienia i Rolnictwa ONZ. W Rosji obowiązują zasady sanitarne, specjalne wytyczne, instrukcje. Istnieje taka zasada: „wszystko, co nie jest dozwolone, jest zabronione”. Dodatki są ściśle regulowane normami, specyfikacjami i specjalnymi instrukcjami. W Rosji stosowanie dodatków do żywności jest mocno ograniczone, dozwolone są 3 sztuczne barwniki, aw innych krajach (Belgia, Dania itp.) W ogóle nie ma listy dozwolonych barwników. Nie zezwalamy na wprowadzanie dodatków do żywności w celu zamaskowania wad technologicznych lub psucia się produktów spożywczych. Dla niemowląt w naszym kraju produkty przygotowywane są bez użycia dodatków do żywności. Normy państwowe regulują dopuszczalną zawartość dodatków do żywności. Dodatki do żywności są stosowane na różne sposoby: barwniki do barwienia; konserwanty zapobiegają psuciu się żywności; stosuje się przeciwutleniacze, przeciwutleniacze, substancje zakwaszające i alkalizujące, emulgatory, substancje poprawiające jakość produktów spożywczych. Spośród sztucznie syntetyzowanych barwników spożywczych dozwolone są tylko 3: tatrazyna - barwnik żółty, indygotyna - barwnik niebieski i amarantus - barwnik czerwony. Dla nich ustalono dopuszczalną dzienną dawkę: dla amarantusa – do 1,5 mg, tatrazyny – od 0 do 7,5 mg na 1 kg. W naszym kraju jakość produktów spożywczych reguluje specjalna norma, wymagania mikrobiologiczne i normy sanitarne dotyczące jakości surowców spożywczych i produktów spożywczych. Norma ta zawiera opis wszystkich dodatków do żywności, wszystkich technologii, które są związane z produkcją niektórych produktów spożywczych. W szczególności podano wykaz różnych związków chemicznych stosowanych w produkcji cukru. Do obróbki soków i syropów infuzyjnych są to wodorosiarczki, wodorotlenek wapnia, dwutlenek węgla, środki powierzchniowo czynne, środki przeciwpieniące, sorbenty, żywice jonowymienne, takie jak KU-2-8 i AV-16, AV-17-8C i inne, węgiel aktywny. Do filtracji stosuje się perlit, filtr tkaninowy, do barwienia - ultramarynę i karmin indygo. W produkcji wyrobów cukierniczych stosuje się środki żelujące, agar lub furapiran, peptynę, żelatynę. Stosowane są również emulgatory - fosfatydy, lecytyna, środki spieniające - wywar z mydlnicy, glicyryzyna, chemiczny proszek do pieczenia - tlenki sodu, węglan amonu, kwasy spożywcze - cytrynowy, mlekowy, winowy itp. Ostatnio wiele uwagi poświęcono substancjom, które powstają podczas przetwarzania produktów spożywczych i mogą niekorzystnie wpływać na zdrowie ludności. Szczególną pozycję zajmują tak zwane kwasy tłuszczowe trans (TIFA). TIFA odgrywają znaczącą rolę w rozwoju chorób układu sercowo-naczyniowego. Problem TIZHK związany jest głównie z produkcją margaryn i ich wykorzystaniem. Margaryny są zwykle wytwarzane przy użyciu uwodorniania, w którym wodór jest przepuszczany przez oleje roślinne w wysokiej temperaturze. W takim stopionym tyglu niektóre cząsteczki kwasów tłuszczowych „rozpadają się”, stając się izomerami trans. Zwykle cząsteczki kwasów tłuszczowych są izomerami cis. Istota różnicy między nimi tkwi w układzie przestrzennym. W przypadku cząsteczek biologicznych jest to śmiertelne. Na przykład izomery trans, które tworzą enzym, mogą uniemożliwić jego działanie. Uważa się, że transizomery pogarszają jakość mleka karmiących kobiet, zwiększają ryzyko posiadania dzieci o niskiej wadze, zwiększają ryzyko rozwoju cukrzycy, upośledzają odporność, pogarszają jakość nasienia, zaburzają aktywność enzymu oksydazy cytochromowej, który odgrywa rolę odgrywają rolę w neutralizacji czynników rakotwórczych i zaburzają metabolizm prostaglandyn. Dlatego należy uważać na margaryny i te produkty, które są przygotowywane z ich użyciem (chipsy ziemniaczane itp.). Produkty naturalne (mięso, mleko) zawierają TIFA nie więcej niż 2%, aw wyrobach cukierniczych (krakersy) TIFA może zawierać od 30 do 50% tłuszczu ogółem. Pączki zawierają 35%, chipsy ziemniaczane 40%, frytki - około 40% FAFA. Pestycydy i azotany w higienie żywności Problem pestycydów lub pestycydów i azotanów jest bardzo pilny. Pestycydy to syntetyczne chemikalia o różnym stopniu toksyczności stosowane w rolnictwie do ochrony roślin przed chwastami, szkodnikami i chorobami oraz do stymulowania ich wzrostu. Należy zauważyć, że współczesna produkcja rolna nie jest możliwa bez stosowania pestycydów. Stosowanie pestycydów prowadzi do 40% wzrostu plonów. Jednak wprowadzenie trwałych pestycydów do gleby może prowadzić do ich krążenia i kumulacji w organizmie człowieka. Pestycydy są szeroko stosowane w Azji Środkowej, a ich zastosowanie do gleby wynosi 54 kg na 1 ha, podczas gdy w USA tylko 1 kg na 1 ha. Nieracjonalne stosowanie pestycydów prowadzi do ich gromadzenia się w produktach konsumpcyjnych. Do zadań nauk higienicznych w dziedzinie żywienia należy regulacja resztkowych ilości pestycydów w produktach spożywczych, kontrola ich zawartości, a także opracowywanie środków zapobiegawczych zapobiegających przewlekłym zatruciom pestycydami i innymi pestycydami. Dla właściwości higienicznych pestycydów ważna jest ich klasyfikacja. Są klasyfikowane według budowy chemicznej, zastosowania, parametrów toksykologicznych i higienicznych. Zgodnie ze strukturą chemiczną, pestycydy dzielą się na preparaty chloroorganiczne, fosforoorganiczne, pochodne karbaminianów, rtęć organiczna, cyjanki, siarka, arsen i miedź. Ze względu na zastosowanie rozróżniają: herbicydy - do zwalczania chwastów, bakteriobójcze - do niszczenia mikroorganizmów, do niszczenia owadów - insektycydy, do niszczenia kleszczy - akarycydy, do niszczenia glisty - nematocydy, do niszczenia liści przed zbiorem - defolianty, grzybobójcze - fungicydy itp. Ze względu na toksyczność pestycydy dzielą się na silną, wysoką, średnią i niską toksyczność. Głównym kryterium toksyczności jest średnie stężenie śmiertelne (LD50) na 1 kg masy ciała zwierzęcia. Najbardziej niebezpieczne są pestycydy o LD50 poniżej 50 mg na kg masy ciała. Pestycydy o LD50 od 50 do 200 mg na 1 kg masy ciała są klasyfikowane jako wysoce toksyczne, od 200 do 1000 mg na 1 kg jako średnio toksyczne, a pestycydy o średnim stężeniu śmiertelnym powyżej 1000 mg na kg są klasyfikowane jako substancje mało toksyczne. Najważniejszym kryterium dla pestycydów jest ich zdolność do akumulacji, czyli zdolność do gromadzenia się w tkankach i narządach. Głównym wskaźnikiem tej zdolności jest współczynnik kumulacji. Superkumulatywne pestycydy obejmują pestycydy o skumulowanym współczynniku mniejszym niż 1, pestycydy o wyraźnych właściwościach skumulowanych mają współczynnik skumulowany od 1 do 3, a te o niskich właściwościach skumulowanych - więcej niż 5. Niezwykle ważny w ocenie pestycydów jest ich wskaźnik stabilności. Ze względu na trwałość pestycydy dzielą się na: bardzo trwałe - pozostają w glebie ponad 2 lata; umiarkowanie trwałe - do 6 miesięcy; niska odporność - do 1 miesiąca. Bardzo ważny jest problem oceny przemian pestycydów zarówno w środowisku, jak iw organizmie człowieka. Niektóre pestycydy, różne związki chemiczne pod wpływem czynników środowiskowych czy mikroorganizmów ulegając zniszczeniu zamieniają się w związki bardziej toksyczne i niebezpieczne. Zgodnie z charakterem swojego działania oraz zgodnie z kryteriami kumulacji pestycydy fosforoorganiczne należą do grupy funkcjonalnej, tj. wpływają na procesy funkcjonalne, w szczególności powodują naruszenie przekaźnictwa synoptycznego, wpływając na aktywność cholinesterazy. Związki chloroorganiczne charakteryzują się wpływem na wytwory strukturalne niektórych układów, narządów, tkanek, czyli są truciznami strukturalnymi. Jeśli porównamy te dwie duże grupy pestycydów według mechanizmu działania, to pierwszeństwo należy przyznać organofosforanom. Pod względem sanitarnym i toksykologicznym wielkie niebezpieczeństwo stanowią pestycydy, które mają kompleks następujących właściwości: 1) wysoka toksyczność leku; 2) wysoka stabilność w środowisku; 3) długotrwałe przechowywanie w glebie, wodzie, żywności (dichlorofenylotrichloroetan jest przechowywany w glebie do 10 lat lub dłużej); 4) wysoka toksyczność substancji powstałych w wyniku rozkładu, niszczenia leku pod wpływem czynników biologicznych i innych czynników powodujących przemianę, niszczenie i przemianę pestycydów; 5) wyraźna skumulowana właściwość leku, jego zdolność do gromadzenia się w ciele, układach i tkankach. DDT jest trucizną silnie kumulującą się, w żywej tkance osób nie mających bezpośredniego kontaktu z pestycydami jego stężenie może osiągnąć 5 mg lub więcej na 1 kg masy; 6) metody wydalania z organizmu. Największe niebezpieczeństwo stanowią pestycydy gromadzące się w mleku; 7) pestycydy zdolne do tworzenia stabilnych emulsji olejowych są bardzo niebezpieczne. W środkach higienicznych mających na celu zapobieganie niekorzystnemu wpływowi pestycydów na organizm ludzki, ważne jest uwzględnienie dopuszczalnych ilości resztkowych tolerowanej dawki w produktach, z uwzględnieniem dopuszczalnej dawki dziennej. Aby kontrolować spożycie pestycydów, bierze się pod uwagę produkty w diecie, a także spożycie pestycydów z wodą i powietrzem. W przypadku wielu pestycydów podejście do nich jest takie, że w ogóle nie powinny znajdować się w żywności dla niemowląt, mleku, nie powinny być wydalane z mlekiem zwierząt w okresie laktacji i kobiet w okresie laktacji. Wymogi dotyczące pestycydów są takie, że powinny mieć maksymalną selektywność, nie mają zdolności do akumulacji. Środki zapobiegające zatruciu pestycydami obejmują: 1) całkowite wykluczenie resztkowej zawartości pestycydów, które są stabilne w środowisku i mają wyraźne właściwości kumulacyjne; 2) tolerancję w produktach spożywczych na resztkową zawartość pestycydów i ich metabolitów w ilościach nie wywołujących negatywnego wpływu; 3) zastosowanie w rolnictwie do produkcji środków spożywczych pestycydów o krótkim okresie półtrwania oraz uwalnianie części jadalnej produktu z resztkowych ilości pestycydów do czasu ich dojrzałości handlowej i zbioru; 4) kontrolę ścisłego przestrzegania instrukcji stosowania pestycydów oraz przestrzegania okresów karencji zapewniających uwolnienie produktów z ilości resztkowych; 5) monitorowanie zawartości pozostałości pestycydów w produktach spożywczych i zapobieganie przekroczeniu ustalonych dopuszczalnych pozostałości. (Resztki pestycydów nie są dozwolone w kryteriach medycznych i biologicznych bezpieczeństwa żywności, w normach itp.) Azotany są bardzo ważnym problemem higienicznym. Azotany w produktach spożywczych mogą gromadzić się w wyniku ich uprawy. Szczególnie poważne zagrożenie pod tym względem stanowią uprawy warzywne. Pokarmy roślinne dostarczają 70% wszystkich azotanów. Spożycie azotanów w 10% wiąże się ze spożyciem pokarmu dla zwierząt, a 20% ze spożyciem wody. Tylko 0,1% azotanów jest związane z pobieraniem do płuc. Zgodnie z zawartością w nich azotanów produkty spożywcze można podzielić na 3 grupy. Pierwsza grupa obejmuje produkty spożywcze zawierające do 10 mg azotanów na 1 kg wagi - mleko, sery, ryby, mięso, jaja, biały cukier, wino. Druga grupa - produkty, w których zawartość azotanów wynosi od 50 do 2000 mg na 1 kg - herbata, brązowy cukier. Trzecia grupa obejmuje produkty wzbogacone w jony azotanowe podczas ich przetwarzania - kiełbasy i półprodukty mięsne, sery. Kiełbasa może zawierać do 700 mg azotanów na 1 kg. Spożycie azotanów w organizmie człowieka wiąże się z ich niebezpieczeństwem dla biotransformacji. Zjawisko to może zachodzić w kilku kierunkach - azotany, które odzyskały w organizmie człowieka azotyny, wchodzą w interakcje z hemoglobiną krwi we krwi i powstaje methemoglobina, co prowadzi do methemoglobinemii. Należy zauważyć, że takie stany obserwuje się u wcześniaków karmionych butelką ze względu na charakterystykę układów enzymatycznych i mikroflory jelitowej. Zagrażająca życiu wartość powstawania methemoglobiny wynosi 3,0-3,7 g%, czyli już wyższe stężenia mogą prowadzić do śmierci. Szczególnie niebezpieczna jest porażka hemoglobiny u płodu w łonie matki (tzw. methemoglobinemia zarodkowa), co ma ogromne znaczenie w patologii noworodków. Biotransformacja azotanów może przebiegać również inną drogą. Wchodząc do żołądka, azotany wchodzą w interakcje z białkami żywności i powstają nitrozoaminy, które mają wyraźne właściwości rakotwórcze. Azotany są słusznie obwiniane za znaczny wzrost patologii, takich jak rak żołądka. Azotany nie kumulują się w organizmie, są wydalane z moczem i kałem. Jedynym możliwym źródłem poboru związanym z ich kumulacją w organizmie człowieka jest ślina. W ślinie gromadzą się azotany i trwa proces regeneracji: 20% azotanów jest przywracanych w ślinie. Zawartość azotanów jest bardzo znacząca w pietruszce, selerze, wczesnym kapucie, a także w tych produktach roślinnych, które były uprawiane w pomieszczeniach. Należy zauważyć, że w ziemniakach 25% wszystkich azotanów zawartych jest w rdzeniu, czyli więcej niż w innych jego częściach, w marchwi tyle samo w rdzeniu i łodydze. W burakach zawartość azotanów różni się zawartością w systemie korzeniowym, w ogórkach ich zawartość wzrasta od góry do dołu. Część ogonowa ogórka zawiera 25% azotanów. Liście selera zawierają 50% (więcej niż łodygi). W kapuście azotany gromadzą się głównie w łodydze i liściach. W zapobieganiu negatywnym skutkom azotanów ogromne znaczenie ma technologia przetwarzania żywności. Po ugotowaniu azotany trafiają do wywaru. Możliwe jest usuwanie azotanów poprzez obróbkę mechaniczną z uwzględnieniem ich dystrybucji w produktach spożywczych. W przypadku ziemniaków najskuteczniejszym sposobem ekstrakcji azotanów jest moczenie, roztwory soli pomagają zmniejszyć zawartość azotanów. Azotany są usuwane o 93% podczas gotowania warzyw. Negatywnym skutkom azotanów można zapobiec poprzez ich neutralizację. Takie właściwości posiadają kwasy askorbinowy i foliowy. Zmiana pH środowiska w żołądku dziecka powyżej 4 zapobiega biotransformacji azotanów. U dzieci kwasowość treści żołądka zbliża się do neutralnej, a przemiana azotanów staje się niebezpieczna przy pH = 5. Podczas normalizacji całkowitego ładunku azotanów w organizmie bierze się pod uwagę ich spożycie z pożywieniem, wodą i powietrzem. Całkowite obciążenie osoby dorosłej na 1 kg masy ciała wynosi 4,8 mg, tj. w oparciu o średnią masę ciała osoby dorosłej dzienne obciążenie wynosi 300-325 mg. W przypadku dzieci dzienne obciążenie nie powinno przekraczać 150 mg. W życiu codziennym należy przestrzegać zaleceń higienicznych i pamiętać, że stosowanie naczyń aluminiowych w kulinarnym przetwarzaniu żywności znacznie zwiększa toksyczność substancji toksycznych. W nowoczesnych warunkach ekologicznych żywienie powinno być odpowiednie. Istnieje pewien związek między stanem zdrowia człowieka a skłonnością do spożywania określonej żywności. Szczególnie ważne jest badanie żywienia osób żyjących w ekstremalnych warunkach klimatycznych. Na przykład w diecie Eskimosów przeważają produkty zwierzęce i produkty morskie. W związku z tym należy wziąć pod uwagę specyfikę procesów enzymatycznych populacji, w zależności od charakteru diety, ponieważ ich układ pokarmowy jest dostosowany do określonego zestawu produktów. W niektórych narodach Europy i Azji 19% populacji ma nietolerancję mleka. Na Bliskim Wschodzie nietolerancja mleka wynosi 10%. Odpowiednie żywienie w nowoczesnych warunkach opiera się na następujących zasadach: 1) stosowanie składników ochronnych w produktach spożywczych, związków poprawiających funkcję neutralizującą wątroby; stosowanie składników żywności, które mają zdolność wpływania na mikroorganizmy i wirusy, antyrakotwórcze; 2) włączenie błonnika pokarmowego i zwiększenie jego zawartości do 20 g dziennie; 3) optymalizacja relacji ilościowej i jakościowej składników pokarmowych; Odżywianie powinno odpowiadać stanowi zdrowia i wysokiej zdolności do pracy, przyczyniać się do usuwania starości i długiego życia. Odżywianie powinno zapewniać obronę organizmu przed wpływem niekorzystnych czynników środowiskowych, przeciążeniem neuropsychicznym, zapobiegać chorobom przewodu pokarmowego, układu sercowo-naczyniowego i chorobom metabolicznym. WYKŁAD nr 9. Higieniczne podstawy racjonalnego żywienia Odżywianie i zdrowie. Choroby pokarmowe Czynnik żywieniowy (odżywianie) i zdrowie są ze sobą ściśle powiązane. Eksperci Światowej Organizacji Zdrowia (WHO) w celu zwrócenia uwagi organizacji międzynarodowych, urzędników państwowych na problemy żywieniowe, na decydujący wpływ odżywiania na poziom zdrowia planety, specjalnie poświęcają dziesięciolecia, lata poświęcone żywieniu, a nawet specjalne dziesięciolecia. WHO zwraca na to szczególną uwagę w krajach słabo rozwiniętych i krajach rozwijających się. Eksperci WHO podróżują do krajów Afryki i Ameryki Łacińskiej, aby organizować specjalne sesje z personelem medycznym tych krajów i bezpośrednio z ludnością na temat racjonalnego żywienia. Te dziesięciolecia, wydarzenia żywieniowe WHO, odbywają się pod hasłem „Zdrowa żywność – dobre zdrowie!” Przepis ten, wysunięty przez WHO, nie stracił dziś na aktualności. Odżywianie, czyli czynnik żywieniowy, w dużej mierze determinuje najważniejsze funkcje organizmu. Szczególnie ważny jest charakter żywienia w nowoczesnych warunkach. Wynika to z wielu czynników, przede wszystkim wysokiego stresu neuropsychicznego i stresu. Należy zauważyć, że charakter stresu wyraźnie się zmienił w ostatnich latach. Dziś stres jest stały. Ich wpływ ma taki charakter, że pojawiło się pojęcie „szeptu neuronów”. Drugim czynnikiem, który we współczesnych warunkach stwarza problemy żywieniowe, jest hipodynamia (brak lub niski poziom aktywności fizycznej). Trzecim czynnikiem wpływającym na żywienie we współczesnych warunkach jest zanieczyszczenie środowiska. Poziom zanieczyszczenia środowiska stanowi podstawę problemów żywieniowych. Problem ten można rozpatrywać na kilku płaszczyznach. Z jednej strony żywienie to sposób na ograniczenie wpływu negatywnych czynników środowiskowych na zdrowie. Z drugiej strony w warunkach intensywnego zanieczyszczenia środowiska sama żywność staje się obiektem zanieczyszczeń. Odżywianie jest czynnikiem społecznym, ponieważ wpływa na interesy populacji całej planety. Według ekspertów WHO na świecie głoduje około 500 milionów ludzi. W Afryce głoduje około 150 milionów ludzi. Około 50 milionów ludzi umiera każdego roku na całym świecie z różnych przyczyn, w tym około 39 milionów w krajach rozwijających się. Co roku z głodu umiera około 10 milionów ludzi. 100 milionów dzieci w krajach zależnych cierpi głód. ONZ i jej komitety (w szczególności WHO, FAO – Komisja ds. Rolnictwa i Żywności ONZ) nieustannie zwracają uwagę na problemy żywieniowe. Obecnie ustalono wyraźny związek między charakterem żywienia a wskaźnikami zdrowotnymi. Odżywianie ma wpływ na najważniejsze wskaźniki zdrowia publicznego: 1) płodność i długość życia; 2) stan zdrowia i rozwoju fizycznego; 3) poziom wykonania; 4) zachorowalność i śmiertelność. Badanie natury żywienia stulatków wskazuje, że najważniejszym warunkiem tej długowieczności była dieta z wysokowartościowymi pokarmami. Charakter żywienia jest bezpośrednio związany ze wskaźnikami zachorowalności i umieralności w krajach takich jak Afryka, Ameryka Łacińska i Azja Południowo-Wschodnia. Charakter żywienia determinuje cechy powstawania i rozwoju wielu chorób. W szczególności żywienie i choroby są niewątpliwie związane z naturą żywienia. Naruszenie charakteru żywienia w dużej mierze determinuje rozwój wczesnej miażdżycy, niewydolności wieńcowej, nadciśnienia, chorób przewodu pokarmowego. Naruszenie diety przyczynia się do powstania raka. Charakter żywienia wpływa na metabolizm tłuszczów i cholesterolu oraz przyczynia się do wczesnego rozwoju chorób układu sercowo-naczyniowego i innych narządów. Problemem jest nadmierne odżywianie, które prowadzi do rozwoju otyłości. Wreszcie istnieje szereg chorób związanych z niedożywieniem (choroby żywieniowe). Należą do nich przede wszystkim niedobór białka. Niedobór białkowo-kaloryczny może objawiać się w postaci obłędu pokarmowego. Ciężka forma niedożywienia białkowo-kalorycznego to kwashiorkor. Choroby żywieniowe obejmują wole endemiczne, niedokrwistość pokarmową, krzywicę, otyłość i inne choroby. Bardziej szczegółowy opis chorób przewodu pokarmowego można przedstawić następująco. W piśmiennictwie najbardziej szczegółowo omówiono niedobory białkowo-kaloryczne – zespół stanów patologicznych związanych z niedostatecznym spożyciem białka, kalorii i z reguły współistniejącą infekcją. Najczęściej ta patologia występuje u niemowląt i małych dzieci. Niedobór białkowo-kaloryczny obejmuje cały szereg stanów patologicznych - od obłędu pokarmowego po kwashiorkor. Obłęd pokarmowy to stan charakteryzujący się zanikiem mięśni, brakiem podskórnej tkanki tłuszczowej i bardzo niską masą ciała. Wszystko to jest wynikiem spożywania przez długi czas niskokalorycznych pokarmów, a także braku w nich białka i innych składników odżywczych. Duże znaczenie mają choroby zakaźne. Najcięższą postacią niedożywienia białkowo-kalorycznego jest choroba kwashiorkor. Jest to ciężki zespół kliniczny, którego główną przyczyną jest brak aminokwasów niezbędnych do syntezy białek. Klinicznie kwashiorkor charakteryzuje się opóźnieniem wzrostu, obrzękiem, zanikiem mięśni, dermatozami, zmianami koloru włosów, powiększeniem wątroby, biegunką, zaburzeniami psychomotorycznymi, takimi jak apatia i przygnębiony wygląd. Kwashiorkor charakteryzuje się wykryciem niskiego poziomu argeniny w surowicy krwi. Najczęściej zespół ten występuje u dzieci w wieku od 1 do 3 lat. W okresie karmienia piersią lub w okresie jego zakończenia stan pogarsza infekcja, która wzmaga rozkład białka lub zmniejsza jego wchłanianie do organizmu. W tropikalnej Afryce notuje się wszystkie formy niedoboru białka i kalorii – od obłędu żywieniowego po kwashiorkor. Jednak w krajach rozwijających się niedobór białek i kalorii z kliniką szaleństwa żywieniowego jest bardziej powszechny niż kwashiorkor. Rosnąca urbanizacja wraz z pogarszającymi się warunkami życia prowadzi do szaleństwa żywieniowego. Szaleństwo jest charakterystyczne dla slumsów przeludnionych miast, a kwashiorkor to choroba charakterystyczna dla wsi, wsi. Niedobory białkowo-kaloryczne najczęściej dotykają dzieci w wieku 2 lat, starsze niż 4 lata i znacznie rzadziej. Wpływ niedożywienia białkowo-kalorycznego utrzymuje się w późniejszym życiu. Odzyskiwanie upośledzonych funkcji jest powolne i niepełne. A wzrost i rozwój umysłowy są opóźnione o wiele lat. Wraz z końcem okresu niemowlęcego objawy choroby ulegają zmianie. Objawy szaleństwa, w którym główną rolę odgrywa brak kalorii, przesuwają się w kierunku niedoboru spowodowanego niedoborami białka i kalorii. W drugim roku liczą się infekcje, zwłaszcza odra i krztusiec, które prowadzą do rozpadu białek i pogłębiają niedobory białkowo-kaloryczne, aw szczególności niedobory aminokwasów. Klasyczny kwashiorkor występuje u dzieci, które po pełnym i długotrwałym karmieniu piersią były stopniowo lub nagle przestawiane na dietę nieograniczoną z pokarmów bogatych w skrobię i ubogich w białko, jak to często bywa w tropikalnej Afryce u dzieci w ostatnich miesiącach drugiego i trzeciego roku życia. Śmiertelność dzieci z powodu niedoboru białka i kalorii jest dość wysoka. Kwashiorkor jest podstawą patologii niedoboru białkowo-kalorycznego. Przejawem niedoboru białkowo-kalorycznego jest zaburzenie psychiczne oraz zaburzenia rozwoju umysłowego i fizycznego. Klęska psychiki charakteryzuje się rozwojem szaleństwa, następuje spadek masy ciała, zmiana objawów konstytucyjnych (duży brzuch). Najważniejsza w leczeniu kwashiorkoru jest zbilansowana dieta. Wole endemiczne należy również do chorób przewodu pokarmowego. Wole endemiczne (kretynizm) - choroba przewodu pokarmowego związana z niedoborem jodu - jest główną przyczyną wola endemicznego. Istotne jest również spożycie innych mikroelementów: miedź, nikiel, kobalt, niezbilansowana dieta, niedobór białka i tłuszczu. Według ekspertów WHO około 200 milionów ludzi cierpi na endemiczne wole na naszej planecie. Obecnie ustalono, że na obszarze, gdzie ludność otrzymuje żywność dostarczającą jodu w ilości 100-200 mcg dziennie, nie obserwuje się wola endemicznego. Wole endemiczne jest powszechne na obszarach o niskim poziomie jodu w glebie, wodzie, produktach roślinnych i zwierzęcych. W bilansie dobowym główne źródło jodu stanowią produkty pochodzenia roślinnego. 50% całkowitego spożycia jodu w organizmie pochodzi z pokarmów pochodzenia roślinnego. Najczęściej wole endemiczne występuje na terenach górskich i podgórskich. Wyjątkiem jest jego rozmieszczenie na terenach płaskich. Na terenach o dużej endemiczności notuje się zaburzenia rozwoju fizycznego i psychicznego. Można to zaobserwować w populacji we wczesnych okresach życia w wyniku zahamowania funkcji gruczołu i zmniejszenia produkcji wydzieliny. Rezultatem tego jest naruszenie psychiki w postaci kretynizmu, idiotyzmu. WHO dostarcza dane (przegląd) dla 120 krajów na temat rozpowszechnienia wola endemicznego. Klasyczne obszary endemiczne związane z rozprzestrzenianiem się wola to wysokogórskie doliny Alp, Pireneje. Występowanie wola endemicznego notuje się w populacji na zboczach Himalajów i wzdłuż Kordyliery. Patologia ta jest również szeroko obserwowana w dorzeczu Wielkich Jezior (między Kanadą a USA). Szereg produktów spożywczych zaostrza rozwój wola endemicznego. W szczególności takie działanie mają substancje zawarte w zwykłej kapuście. Ma efekt wola. Szereg chemikaliów ma również działanie wola, co należy wziąć pod uwagę w zapobieganiu tej chorobie. Występowanie endemicznego wola odnotowuje się w pszczelarskich górskich regionach Indii. Tutaj, z populacją dotkniętą ponad 30%, masowy wskaźnik urodzeń dzieci cierpiących na choroby psychiczne, masowe urodzenie dzieci z przejawami idiotyzmu. Zauważa się również, że w rodzinach, w których rodzice cierpią na wole endemiczne lub otrzymują niedostateczną ilość jodu, dzieci rodzą się z wrodzoną głuchotą. Dlatego problem wola endemicznego należy rozpatrywać we wszystkich jego aspektach i przejawach. Wole endemiczne jest powszechne w regionie Saratowa. Wole endemiczne jest szeroko rozpowszechnione wśród mieszkańców wsi prawobrzeżnego regionu Khvalynsky, Bazarno-Karabulaksky, Volsky i niektórych innych regionów. Trzeba powiedzieć, że jednym ze środków zapobiegawczych zmniejszających częstość występowania wola endemicznego jest racjonalne odżywianie. A najważniejszą częścią tego racjonalnego odżywiania jest przyjmowanie jodu. Profesor LI ełcki akademik R.A. Gabovich i inni, którzy zajmowali się problemem wola endemicznego, proponowali profilaktyczne dostarczanie ludności soli jodowanej. Populacja zaopatrzona w taką sól jest w dużej mierze chroniona przed niskim poziomem spożycia jodu z produktów żywnościowych, głównie pochodzenia roślinnego. Naukowcy-higieniści zajmujący się higieną żywności zaproponowali specjalne diety zapobiegające powstawaniu wola endemicznego. W szczególności takie diety zostały opracowane w Zakładzie Higieny Uralskiego Uniwersytetu Medycznego. W dietach tych obowiązkowo obowiązkowo obowiązywały produkty morskie – produkty rybne, jarmuż morski, który wyróżnia się dość dużą zawartością jodu. Również wysokowartościowe białko zwierzęce oraz odpowiedni poziom WNKT i innych biologicznie aktywnych substancji pokarmowych w diecie pozytywnie wpływają na zmniejszenie częstości występowania wola endemicznego. Niedokrwistość pokarmowa Grupa Naukowa WHO zdefiniowała niedokrwistość żywieniową jako stan, w którym zawartość hemoglobiny we krwi jest poniżej normy z powodu niedoboru jednego lub kilku ważnych składników odżywczych, niezależnie od przyczyny tego niedoboru. Niedokrwistość występuje, gdy poziom hemoglobiny jest niższy od wartości podanej tutaj, w przeliczeniu na 1 g lub 1 ml krwi żylnej. Dzieci w wieku od 6 miesięcy do 6 lat – 11 g na 100 ml krwi żylnej, dzieci od 6 lat do 14-12 g/100 ml, dorośli mężczyźni – 13 g/100 ml krwi żylnej, kobiety (niebędące w ciąży) – 12 g/100 ml krwi żylnej i kobiety w ciąży – 11 g/100 ml krwi żylnej. Anemia jest szeroko rozpowszechniona w krajach afrykańskich. W Kenii 80% populacji ma objawy niedoboru żelaza. Na początku ubiegłego wieku anemię uważano za najczęstszą patologię wśród robotników rolnych i plantatorów herbaty w Indiach. 14% mężczyzn i kobiet cierpi na ciężką postać niedokrwistości, tzn. zawartość hemoglobiny notuje się w ilościach poniżej 8 g na 100 ml krwi żylnej. Anemia dotyka głównie kobiety. Zapobieganie anemii to zbilansowana dieta, spożywanie pokarmów zawierających odpowiednią ilość żelaza. Do produktów tych należą: wątroba cielęca, w której zawartość żelaza wynosi 13,3 mg na 100 g produktu, surowa wołowina – 3,5 mg na 100 g, jajo kurze – 2,7 mg na 100 g, szpinak – 3,0 mg na 100 g produktu. Mniej niż 1,0 mg zawiera marchew, ziemniaki, pomidory, kapustę, jabłka. Jednocześnie duże znaczenie ma zawartość zjonizowanego, biologicznie czynnego żelaza w tych produktach. Choroby żywieniowe charakteryzujące się niedożywieniem obejmują beri-beri. Należą do nich kseroftalmia związana z niedostateczną zawartością lub zaburzeniami metabolizmu witaminy A. Objawy kliniczne wyrażają się zmętnieniem rogówki oka i rozwojem ślepoty, zaburzeniami skóry. Racjonalne odżywianie, stosowanie pokarmów bogatych w witaminę A, to podstawa profilaktyki kseroftalmii. Należą do nich mleko, żółtko jaja i pokarmy roślinne bogate w prowitaminę A lub β-karoten. Należy jednak pamiętać, że stosunek witaminy A do β-karotenu musi być ściśle określony. Aktywność β-karotenu określa się na tle wystarczającego spożycia przez organizm witaminy A. W całkowitym dziennym bilansie spożycia sama witamina A powinna stanowić co najmniej 1/3 całkowitego zapotrzebowania na tę witaminę. Do chorób związanych z niedożywieniem zalicza się również krzywicę związaną z niedostatecznym spożyciem witaminy D. Niedobór witamin wiąże się również z niedoborem witamin C, grupy B i innych. Otyłość jest jedną z chorób wynikających z przekarmienia. Otyłość jest chorobą żywieniową o charakterze społecznym. Na tę patologię cierpi co trzecia osoba w krajach rozwiniętych. Otyłość jest przyczyną niepełnosprawności i skrócenia średniej długości życia. Oczekiwana długość życia osób z nadwagą jest o 10% krótsza niż u osób o idealnej masie ciała. Otyłość przyczynia się do rozwoju innych patologii: chorób neuroendokrynnych (cukrzyca), chorób układu krążenia. Umiarkowany stopień otyłości jest czynnikiem ryzyka zachorowania na cukrzycę (osoby cierpiące na tę postać patologii są 4 razy bardziej narażone na cukrzycę). W ciężkich postaciach otyłości częstość występowania cukrzycy jest 30 razy większa. Otyłość jest nie tylko czynnikiem ryzyka cukrzycy i chorób układu krążenia, ale także czynnikiem ryzyka chorób zakaźnych. Osoby otyłe są 11 razy bardziej narażone na rozwój patologii zakaźnej. Zbilansowana dieta. Główne zapisy teorii racjonalnego, zbilansowanego żywienia Odżywianie jest podstawową potrzebą biologiczną człowieka i najstarszym niezbędnym połączeniem żywego organizmu z otaczającą przyrodą. Racjonalne i kompletne żywienie w ujęciu ilościowym i jakościowym wraz z innymi warunkami środowiska społecznego zapewnia optymalny rozwój organizmu człowieka, jego sprawność fizyczną i psychiczną, wytrzymałość oraz szerokie możliwości adaptacyjne. Kompletna dieta o optymalnej zawartości składników odżywczych korzystnie wpływa na stan immunobiologiczny organizmu oraz zwiększa jego odporność na czynniki zakaźne i substancje toksyczne. Nowoczesna koncepcja racjonalnego i pożywnego żywienia powstała na podstawie wieloletnich badań naukowców zagranicznych i krajowych. Racjonalne, zdrowe odżywianie to odżywianie, które zaspokaja zapotrzebowanie organizmu na niezbędne składniki odżywcze - białka, tłuszcze, węglowodany, witaminy i minerały. Obecnie istnieje wiele teorii żywienia. W naszym kraju i na całym świecie rozpowszechniła się teoria racjonalnego, zbilansowanego odżywiania. Zgodnie z teorią racjonalnie zbilansowanej diety, zdrowa dieta musi spełniać określone wymagania. Odżywianie powinno być zrównoważone pod względem składu chemicznego w stosunku do głównych składników odżywczych - białek, tłuszczów, węglowodanów, składników mineralnych i witamin. Ten stosunek niezbędnych składników odżywczych został nazwany zasadą równowagi żywieniowej pierwszego rzędu. Ważny jest również stosunek niezastąpionych substancji esencjonalnych. Dla białek jest to stosunek aminokwasów egzogennych, dla tłuszczów - zrównoważony stosunek kwasów tłuszczowych (marginalnych i nienasyconych), dla węglowodanów - jest to stosunek węglowodanów prostych i złożonych, dla witamin - stosunek różnych form prowitamin i witamin właściwych, optymalny stosunek makro- i mikroelementów. Stanowisko to nazwano w teorii racjonalnego i zbilansowanego żywienia zasadą zrównoważonego żywienia drugiego rzędu. Trzecie stanowisko teorii racjonalnego żywienia to idea racjonalnej diety, wyznaczanej przez liczbę posiłków, odstępy między nimi, spożywanie posiłków o ściśle określonej porze oraz prawidłowe rozłożenie żywności na poszczególne jej posiłki. Czwarte miejsce w teorii racjonalnego żywienia wyznacza strawność lub strawność diet, tj. żywienie powinno, zgodnie z metodą obróbki kulinarnej, zgodnie z zestawem pokarmowym produktów, odpowiadać pojemności trawiennej przewodu pokarmowego, w zależności od wieku, cech osobniczych, stanu układów enzymatycznych przewodu pokarmowego na wszystkich etapach trawienia pokarmu: jamowym, ciemieniowym i wewnątrzkomórkowym. Odżywianie powinno być zrównoważone pod względem strawności i strawności. Pierwsze stanowisko teorii racjonalnego i zbilansowanego żywienia – optymalny stosunek substancji chemicznych w diecie – jest ściśle związane z koncepcją zbilansowanej megakalorii. Megakaloria - milion małych kalorii, tysiąc kilokalorii - duże kalorie, musi być ściśle zbilansowana pod względem zawartości w niej białek, tłuszczów i węglowodanów. W największym stopniu potrzeby energetyczne organizmu zaspokajają węglowodany, następnie tłuszcze, a na końcu białka. Jeśli całkowitą wartość energetyczną diety przyjąć jako 100%, to białka stanowią 12%, tłuszcze - 33%, węglowodany - 55% kalorii. Lub, jeśli w wartościach bezwzględnych, to w 1000 kcal powinno być 120 kcal z białka, 333 kcal z tłuszczu i 548 kcal z węglowodanów. Jeśli weźmiemy białka białka 120 kcal na jednostkę, wówczas stosunek kalorii białek, tłuszczów i węglowodanów w megakalorii będzie wyrażony jako: 1: 2,7: 4,6. Wiadomo, że kaloryczność 1 g białka wynosi 4 kcal, 1 g tłuszczu – 9 kcal, a 1 g węglowodanów – 4 kcal. Zatem 120 g białka dostarczy 30 kcal, 333 g tłuszczu dostarczy 37 kcal, a 543 g węglowodanów dostarczy 137 kcal węglowodanów. Jeśli weźmiemy 30 g białek białkowych jako jednostkę, wówczas stosunek wagowy białek, tłuszczów i węglowodanów w zrównoważonej megakalorii zostanie wyrażony jako 1: 1,2: 4,6. Takie położenie optymalnego stosunku głównych składników odżywczych białek, tłuszczów i węglowodanów, przy uwzględnieniu minimalnej kaloryczności diety, nazywane jest zasadą równowagi żywieniowej pierwszego rzędu. Nie bez znaczenia jest również proporcja niezbędnych, niezastąpionych składników odżywczych w diecie. Chodzi przede wszystkim o zrównoważony, optymalny stosunek niezbędnych aminokwasów. Zapewnia to pewien stosunek białek pochodzenia roślinnego i zwierzęcego. Optymalny stosunek aminokwasów egzogennych określa stosunek 3 aminokwasów egzogennych ograniczających użyteczność białka w diecie: tryptofanu, metioniny i lizyny. Stosunek tych niezbędnych aminokwasów do tryptofanu powinien wynosić 1:3:3. Optymalnym stosunkiem powinny być inne niezbędne substancje, które wchodzą w skład tłuszczów, węglowodanów, minerałów i witamin. Ten optymalny stosunek niezbędnych, niezbędnych składników odżywczych o charakterze odżywczym został nazwany zasadą równowagi żywieniowej drugiego rzędu. Idea zrównoważonej megakalorii wiąże się również z pewną zgodnością między zawartością kalorii a przyjmowaniem do organizmu witamin i innych składników pokarmowych. Tak więc w szczególności witamina C, biorąc pod uwagę zawartość kalorii w diecie na 1 μcal, powinna być zawarta w diecie w ilości 25 mg na 1 μcal. Zatem jeśli zużycie energii wynosi 3 Mcal, czyli 3000 kcal, to dzienne zapotrzebowanie na witaminę C powinno wynosić 75 mg. To samo podejście istnieje w odniesieniu do dostarczania organizmowi witamin z grupy B oraz innych składników diety. Ważnym zapisem teorii racjonalnego i zbilansowanego żywienia jest drugi zapis, że wartość energetyczna diety w większości przypadków powinna odpowiadać wydatkowi energetycznemu człowieka. U dzieci, kobiet w ciąży, matek karmiących, wychudzonych rekonwalescentów powinna przekraczać wydatek energetyczny. Część składników odżywczych zużywana jest na procesy plastyczne. Zużycie energii przez organizm człowieka zależy głównie od wykonywanego zawodu i charakteru pracy, prac domowych, stylu życia, a także od wieku, masy ciała, płci, kondycji fizycznej oraz wpływu różnych czynników środowiskowych. Koszty energii dla jednostek jednorodnego zespołu są określane w następujący sposób: składają się z wymiany głównej (dla osoby dorosłej jest to w przybliżeniu równe 4,18 kJ, czyli 1 kcal na 1 kg masy ciała na godzinę). Drugim elementem nieuregulowanej energochłonności podstawowej przemiany materii jest energochłonność wydatkowana na przyswajanie pokarmu – specyficzna czynność dynamiczna. Specyficzne dynamiczne działanie pokarmu o mieszanym charakterze prowadzi do zwiększenia podstawowej przemiany materii o 10%. Suma podstawowej przemiany materii i wydatku energetycznego związanego ze specyficznym dynamicznym działaniem pokarmu stanowi nieuregulowaną część dobowego wydatku energetycznego człowieka. Przy określaniu całkowitego zużycia energii człowieka należy do tej nieuregulowanej części dodać wydatek energetyczny organizmu na pracę wykonywaną w ciągu dnia, związaną z aktywnością zawodową, tj. pracami produkcyjnymi, biurowymi i domowymi. W tym celu przeprowadza się synchronizację działań grup osób danego zespołu lub dokonuje się kalkulacji z wykorzystaniem danych o kosztach energii dla różnych rodzajów aktywności pracowniczej. Istnieją bezpośrednie i pośrednie metody określania kosztów energii. Najpowszechniej stosowaną metodą określania kosztów energii we współczesnych warunkach jest wyznaczanie ich według specjalnych tabel zestawionych na podstawie danych o kosztach energii uzyskanych podczas badania wymiany gazowej. Bardzo ważne jest, aby pamiętać, że wydatek energetyczny jest podstawą fizjologicznych norm żywieniowych, uwzględniających wiek, stan organizmu, płeć, klimat i warunki życia. Najważniejszym zapewnieniem racjonalnego żywienia jest jego zbilansowanie według schematu. Dieta uwzględnia częstotliwość posiłków w zależności od wieku, charakteru wykonywanej pracy i stanu zdrowia, w szczególności stanu czynnościowego przewodu pokarmowego, stanu jego układów enzymatycznych. Liczy się czas pomiędzy oddzielnymi posiłkami. Dieta zapewnia terminowe dostarczenie do organizmu źródeł energii i składników odżywczych potrzebnych organizmowi ludzkiemu. Dieta stwarza optymalne warunki dla aktywności przewodu pokarmowego, związanej z jego ruchliwością, perystaltyką oraz uwalnianiem i tworzeniem niektórych enzymów, tajemnic. Fizjologiczne normy żywieniowe Fizjologiczne normy żywienia opierają się na zróżnicowanych podejściach w zależności od aktywności zawodowej, tj. wydatku energetycznego, wieku, płci, stanu fizjologicznego i klimatycznych warunków zamieszkania. Fizjologiczne normy żywieniowe opierają się na wydatku energetycznym populacji. Zgodnie z wydatkami energetycznymi cała sprawna fizycznie populacja dzieli się na 5 grup. 5 grup pracochłonności Do pierwszej grupy należą głównie pracownicy umysłowi, liderzy biznesu, pracownicy inżynieryjno-techniczni, pracownicy medyczni, z wyjątkiem chirurgów, pielęgniarek i pielęgniarek. Do tej grupy należą również edukatorzy i nauczyciele. Wydatek energetyczny tej grupy waha się od 2550 do 2800 kcal. Ta grupa jest podzielona na trzy podgrupy wiekowe. Są grupy w wieku 18-29 lat, 30-39 lat i 40-59 lat. Drugą grupę ludności pod względem pracochłonności stanowią pracownicy wykonujący lekką pracę fizyczną. Są to pracownicy inżynieryjno-techniczni, których praca wiąże się z pewnym wysiłkiem fizycznym, pracownicy przemysłu radioelektronicznego, zegarmistrzowskiego, telekomunikacyjnego i telegraficznego, branż usługowych obsługujących procesy zautomatyzowane, agronomów, hodowców zwierząt, pielęgniarek i pielęgniarek. Koszty energii drugiej grupy to 2750-3000 kcal. Ta grupa, podobnie jak pierwsza, podzielona jest na 3 kategorie wiekowe. Trzecią pod względem pracochłonności grupę ludności stanowią pracownicy wykonujący średnio-ciężkie prace. Są to ślusarze, tokarze, nastawierze, chemicy, kierowcy pojazdów, wodociągi, włókiennicy, kolejarze, chirurdzy, drukarze, brygadziści zespołów ciągnikowych i polowych, sprzedawcy sklepów spożywczych itp. Wydatki energetyczne tej grupy to 2950- 3200 kcal. Czwarta grupa to robotnicy ciężkiej pracy fizycznej - operatorzy maszyn, robotnicy rolni, robotnicy przemysłu gazowniczego i naftowego, hutnicy i odlewnicy, robotnicy przemysłu drzewnego, stolarze i inni. Dla nich koszty energii wynoszą 3350-3700 kcal. Piąta grupa - pracownicy wykonujący szczególnie ciężką pracę fizyczną: pracownicy kopalń podziemnych, rębaki, murarze, ślusarze, hutnicy, kopacze, ładowarki, betoniarki, których praca nie jest zmechanizowana itp. W tej grupie są tylko przedstawiciele płci męskiej, ponieważ jest to zabronione zgodnie z prawem praca kobiet z taką intensywnością pracy. Jest to szczególnie ciężka praca fizyczna, ponieważ koszty energii wahają się tutaj od 3900 do 4300 kcal. Istnieją fizjologiczne normy żywienia dzieci. Ogólnie rzecz biorąc, dla dorosłej populacji w wieku produkcyjnym zapotrzebowanie na białko wynosi średnio 100-120 g ± 10%. Takie samo zapotrzebowanie dorosłego organizmu na tłuszcze - od 80 do 150 g i zapotrzebowanie na węglowodany - 350-600 g dziennie. W zależności od wydatku energetycznego i warunków pracy fizjologiczne normy żywieniowe zapewniają niezbędny poziom zaopatrzenia organizmu w witaminy, sole mineralne, makro- i mikroelementy. Zapotrzebowanie dzieci i młodzieży na wymaganą kaloryczność diety określają następujące wskaźniki. Wartość odżywcza diety dzieci w wieku od 7 do 10 lat wynosi 2300 kcal, chłopców w wieku 11-13 lat – 2700 kcal, dziewcząt – 2450 kcal, chłopców i dziewcząt w wieku 17 lat odpowiednio 2900 i 2600 kcal. Przedstawiono zalecane dzienne zapotrzebowanie na białka, tłuszcze i węglowodany dla dzieci i młodzieży w różnych grupach wiekowych. Dla dzieci w wieku 7-10 lat zapotrzebowanie na białka wynosi 70 g, tłuszcze - 79 g (w tym warzywa - 15 g) i węglowodany - 330 g. Dla chłopców i dziewcząt w wieku 11-13 lat odpowiednio białka - 93 g (55 g pochodzenia zwierzęcego), tłuszcze - 93 (19 g pochodzenia roślinnego) i węglowodany - 370 g. Dla dziewcząt w wieku 11-13 lat - białka - 85 g ( 51 85 g pochodzenia zwierzęcego), tłuszcze – 17 g (340 g pochodzenia roślinnego) i węglowodany – 14 g. Dla chłopców w wieku 17-100 lat zapotrzebowanie na białko jest zbliżone do zapotrzebowania dorosłej populacji i wynosi 60 g (w tym 100 g białka zwierzęcego), w tłuszczach – 20 g (w tym pochodzenia roślinnego 400 g) i węglowodanach – 14 g. Dla dziewcząt w wieku 17-90 lat zapotrzebowanie na białko wynosi 54 g ( 90 18 g pochodzenia zwierzęcego), tłuszcze – 360 g (XNUMX g pochodzenia roślinnego), węglowodany – XNUMX g dziennie. Specjalny przepis dotyczy racjonalnego żywienia osób uprawiających wychowanie fizyczne i sport. Szczególne znaczenie ma żywienie osób z różnymi schorzeniami – żywienie kliniczne. W przypadku osób zatrudnionych w niektórych gałęziach przemysłu, na które narażone są określone szkodliwe zawodowo czynniki fizyczne i chemiczne, stosuje się żywienie lecznicze i profilaktyczne. Ogólnie rzecz biorąc, kwestię żywienia należy rozpatrywać indywidualnie. Każdy powinien otrzymywać indywidualne, racjonalne żywienie, uwzględniające stan zdrowia. Na świecie istnieje koncepcja stanu odżywienia człowieka. Jest to stan zdrowia oparty na odżywianiu. WYKŁAD nr 10. Znaczenie białek i tłuszczów w żywieniu człowieka Biologiczna rola białek Białko, jako najważniejszy składnik pożywienia, zaspokajający potrzeby plastyczne i energetyczne organizmu, słusznie nazywane jest białkiem, pokazując swoją pierwszą rolę w żywieniu. Rola białek w żywieniu człowieka jest nie do przecenienia. Samo życie jest jednym ze sposobów istnienia ciał białkowych. Biologiczna rola białek Białko można przypisać niezbędnym składnikom odżywczym, bez których życie, wzrost i rozwój organizmu są niemożliwe. Dostateczna ilość białka w diecie oraz jego wysoka jakość umożliwiają stworzenie optymalnych warunków środowiska wewnętrznego dla prawidłowego funkcjonowania organizmu, jego rozwoju i wysokiej wydajności. Białko to główny składnik diety, który decyduje o charakterze żywienia. Na tle wysokiego poziomu białka odnotowuje się najpełniejszą manifestację w ciele biologicznych właściwości innych składników odżywczych. Białka zapewniają strukturę i funkcje katalityczne enzymów i hormonów, pełnią funkcje ochronne, uczestniczą w tworzeniu wielu ważnych struktur o charakterze białkowym: ciał immunologicznych, swoistych γ-globulin, properdyny białka krwi, która odgrywa znaną rolę w tworzeniu naturalnej odporności , uczestniczą w tworzeniu białek tkankowych, takich jak miozyna i aktyna, które zapewniają skurcze mięśni, globina, która jest częścią hemoglobiny czerwonych krwinek i pełni najważniejszą funkcję oddychania. Białko tworzące wizualną purpurę (rodopsynę) siatkówki oka zapewnia normalne postrzeganie światła itp. Należy zauważyć, że białka warunkują aktywność wielu substancji biologicznie czynnych: witamin, a także fosfolipidów odpowiedzialnych za metabolizm cholesterolu. Białka determinują aktywność tych witamin, których endogenna synteza odbywa się z aminokwasów. Na przykład z tryptofanu – witaminy PP (kwasu nikotynowego) wymiana metioniny związana jest z syntezą witaminy U (metylometioniny sulfoniowej). Ustalono, że niedobór białka może prowadzić do niedoboru witaminy C i bioflawonoidów (witaminy P). Naruszenie syntezy choliny (grupy substancji witaminopodobnych) w wątrobie prowadzi do nacieku tłuszczowego w wątrobie. Przy dużym wysiłku fizycznym, a także przy niewystarczającym spożyciu tłuszczów i węglowodanów, białka biorą udział w metabolizmie energetycznym organizmu. Białka pokarmowe warunkują takie stany jak dystrofia pokarmowa, obłęd, kwashiorkor. Kwashiorkor oznacza „dziecko odstawione od piersi”. Chorują dzieci odstawione od piersi i przeniesione na dietę węglowodanową z ostrym brakiem białka zwierzęcego. Kwashiorkor powoduje zarówno trwałe, nieodwracalne zmiany konstytucyjne, jak i zmiany osobowości. Najpoważniejsze konsekwencje w stanie zdrowia, często na całe życie, pozostawia taki rodzaj niedożywienia, jak dystrofia pokarmowa, która najczęściej występuje przy ujemnym bilansie energetycznym, gdy procesy energetyczne obejmują nie tylko chemikalia spożywcze, które są dostarczane z pożywieniem, ale także własne, strukturalne białka organizmu. W dystrofii przewodu pokarmowego rozróżnia się postacie obrzękowe i nieobrzękowe z objawami niedoboru witamin lub bez nich. Wydawać by się mogło, że choroby żywieniowe pojawiają się tylko wtedy, gdy w organizmie nie ma wystarczającej ilości białka. To nie do końca tak! Przy nadmiernym spożyciu białka u dzieci w pierwszych trzech miesiącach życia pojawiają się objawy odwodnienia, hipertermii i kwasicy metabolicznej, co dramatycznie zwiększa obciążenie nerek. Zwykle dzieje się tak, gdy podczas sztucznego karmienia stosuje się nieprzystosowane mieszanki mleczne, niehumanizowane rodzaje mleka. Zaburzenia metaboliczne w organizmie mogą również pojawić się wraz z brakiem równowagi w składzie aminokwasowym napływających białek. Wymienne i niezastąpione aminokwasy, ich wartość i zapotrzebowanie Obecnie znanych jest 80 aminokwasów, najważniejsze w żywieniu to 30, które najczęściej występują w żywności i są najczęściej spożywane przez ludzi. Należą do nich następujące. 1. Aminokwasy alifatyczne: a) monoaminomonokarboksylowy - glicyna, alanina, izoleucyna, leucyna, walina; b) oksymonoaminokarboksyl – seryna, treonina; c) monoaminodikarboksylowy – asparaginowy, glutaminowy; d) amidy kwasów monoaminodikarboksylowych - asparagina, glutamina; e) diaminomonokarboksylan – arginina, lizyna; e) zawierające siarkę - histyna, cysteina, metionina. 2. Aminokwasy aromatyczne: fenyloalanina, tyrozyna. 3. Aminokwasy heterocykliczne: tryptofan, histydyna, prolina, hydroksyprolina. Najważniejsze w żywieniu są aminokwasy egzogenne, które nie mogą być syntetyzowane w organizmie i pochodzą wyłącznie z zewnątrz – wraz z pożywieniem. Należą do nich 8 aminokwasów: metionina, lizyna, tryptofan, treonina, fenyloalanina, walina, leucyna, izoleucyna. Do tej grupy należą również aminokwasy, które nie są syntetyzowane w organizmie dziecka lub są syntetyzowane w niewystarczających ilościach. Pierwsza to histydyna. Przedmiotem dyskusji jest również kwestia niezbędności glicyny, cystyny w dzieciństwie, a u wcześniaków także glicyny i tyrozyny. Aktywność biologiczna hormonów ACTH, insuliny, a także koenzymu A i glutationu determinowana jest obecnością w ich składzie grup SH cystyny. U noworodków z powodu braku cystenazy przejście metioniny do cystyny jest ograniczone. W organizmie osoby dorosłej tyrozyna łatwo powstaje z fenyloalaniny, a cystyna z metioniny, ale nie zachodzi substytucja odwrotna. Możemy zatem przyjąć, że liczba niezbędnych aminokwasów wynosi 11-12. Przychodzące białko jest uważane za kompletne, jeśli zawiera wszystkie niezbędne aminokwasy w zrównoważonym stanie. Ze względu na swój skład chemiczny białka mleka, mięsa, ryb, jaj zbliżają się do takich białek, których strawność wynosi około 90%. Białka pochodzenia roślinnego (mąka, zboża, rośliny strączkowe) nie zawierają pełnego zestawu niezbędnych aminokwasów i dlatego należą do kategorii gorszych. W szczególności zawierają niewystarczającą ilość lizyny. Asymilacja takich białek według niektórych danych wynosi 60%. Do badania wartości biologicznej białek stosuje się dwie grupy metod: biologiczną i chemiczną. Podstawą biologiczną jest ocena tempa wzrostu i stopnia wykorzystania białek pokarmowych przez organizm. Metody te są pracochłonne i kosztowne. Chemiczna metoda chromatografii kolumnowej pozwala szybko i obiektywnie określić zawartość aminokwasów w białkach spożywczych. Na podstawie tych danych określa się wartość biologiczną białek, porównując skład aminokwasowy badanego białka z referencyjną skalą aminokwasową hipotetycznego białka idealnego lub aminogramami wysokiej jakości białek wzorcowych. Tę metodyczną technikę nazwano aminokwasem SCORA = stosunek ilości AA w mg na 1 g badanego białka do ilości AA w mg na 1 g idealnego białka pomnożony przez 100%. Białka zwierzęce mają najwyższą wartość biologiczną, białka roślinne są ograniczone w szeregu niezbędnych aminokwasów, przede wszystkim w lizynie, aw pszenicy i ryżu także w treoninie. Białka mleka krowiego różnią się od białek piersi niedoborem aminokwasów zawierających siarkę (metioniny, cystyny). Według WHO białko mleka matki i jaj zbliża się do „białka idealnego”. Ważnym wskaźnikiem jakości białka spożywczego jest również stopień jego strawności. W zależności od stopnia trawienia przez enzymy proteolityczne białka pokarmowe układają się w następujący sposób: 1) białka rybne i mleczne; 2) białka mięsa; 3) białka chleba i zbóż. Białka rybne są lepiej wchłaniane ze względu na brak białka tkanki łącznej w ich składzie. Wartość białka mięsa ocenia się na podstawie stosunku tryptofanu do hydroksyproliny. W przypadku mięsa wysokiej jakości stosunek ten wynosi 5,8. Każdy aminokwas z niezbędnej grupy odgrywa określoną rolę. Ich niedobór lub nadmiar prowadzi do wszelkich zmian w organizmie. Biologiczna rola aminokwasów egzogennych Histydyna odgrywa ważną rolę w tworzeniu hemoglobiny we krwi. Brak histydyny prowadzi do obniżenia poziomu hemoglobiny we krwi. Po dekarboksylacji histydyna przekształca się w histaminę, substancję, która ma ogromne znaczenie w rozszerzaniu ściany naczynia i jego przepuszczalności, wpływa na wydzielanie soku trawiennego żołądka. Brak histydyny, jak i jej nadmiar, upośledza aktywność odruchów warunkowych. Walina - fizjologiczna rola tego NAC nie jest wystarczająco jasna. Przy niewystarczającym spożyciu u zwierząt laboratoryjnych obserwuje się zaburzenia koordynacji ruchów, przeczulicę. Izoleucyna, wraz z leucyną, wchodzi w skład wszystkich białek organizmu (z wyjątkiem hemoglobiny). Osocze krwi zawiera 0,89 mg% izoleucyny. Brak izoleucyny w pożywieniu prowadzi do ujemnego bilansu azotowego, spowolnienia wzrostu i rozwoju. Lizyna jest jednym z najważniejszych aminokwasów egzogennych. Zaliczany jest do triady aminokwasów, szczególnie branych pod uwagę przy określaniu ogólnej wartości odżywczej: tryptofan, lizyna, metionina. Optymalny stosunek tych aminokwasów to: 1:3:2 lub 1:3:3, jeśli przyjmujemy metionina + cystyna (aminokwasy zawierające siarkę). Brak lizyny w pożywieniu prowadzi do zaburzeń krążenia, zmniejszenia liczby czerwonych krwinek i spadku w nich hemoglobiny. Występuje również naruszenie równowagi azotowej, zanik mięśni, naruszenie zwapnienia kości. Istnieje również szereg zmian w wątrobie i płucach. Zapotrzebowanie na lizynę wynosi 3-5 g dziennie. Znaczące ilości lizyny znajdują się w twarogu, mięsie i rybach. Metionina odgrywa ważną rolę w procesach metylacji i transmetylacji. Jest to główny dawca grup metylowych, które są wykorzystywane przez organizm do syntezy choliny (witaminy B). Metionina należy do substancji lipotropowych. Wpływa na metabolizm tłuszczów i fosfolipidów w wątrobie, przez co odgrywa ważną rolę w profilaktyce i leczeniu miażdżycy. Metionina została powiązana z metabolizmem witaminy B12 oraz kwas foliowy, które stymulują oddzielanie grup metylowych metioniny, zapewniając tym samym syntezę choliny w organizmie. Metionina ma ogromne znaczenie dla funkcji nadnerczy i jest niezbędna do syntezy adrenaliny. Dzienne zapotrzebowanie na metioninę to około 3 g. Za główne źródło metioniny należy uznać mleko i produkty mleczne: 100 g kazeiny zawiera 3 g metioniny. Tryptofan, podobnie jak treonina, jest czynnikiem wzrostu i utrzymania równowagi azotowej. Uczestniczy w tworzeniu białek surowicy i hemoglobiny. Tryptofan jest niezbędny do syntezy kwasu nikotynowego. Ustalono, że z 50 mg tryptofanu powstaje około 1 mg niacyny, a zatem 1 mg niacyny lub 60 mg tryptofanu można przyjąć jako pojedynczy „ekwiwalent niacyny”. Dzienne zapotrzebowanie na kwas nikotynowy określa się średnio na 14-28 ekwiwalentów niacyny, a na megakalorię zbilansowaną 6,6 ekwiwalentu niacyny. Zapotrzebowanie organizmu na tryptofan wynosi 1 g dziennie. Tryptofan jest nierównomiernie rozprowadzany w żywności. Na przykład 100 g mięsa odpowiada zawartości tryptofanu 500 ml mleka. Rośliny strączkowe należy odróżnić od produktów roślinnych. W kukurydzy jest bardzo mało tryptofanu, dlatego na obszarach, gdzie kukurydza jest tradycyjnym źródłem pożywienia, należy przeprowadzić badania profilaktyczne w celu określenia podaży witaminy PP w organizmie. Fenyloalanina jest związana z funkcją tarczycy i nadnerczy. Dostarcza jądra do syntezy tyroksyny, głównego aminokwasu, który tworzy białko tarczycy. Z fenyloalaniny można syntetyzować tyrozynę, a następnie adrenalinę. Jednak odwrotna synteza z fenyloalaniny tyrozyny nie zachodzi. Istnieją standardy równowagi NAC opracowane z uwzględnieniem danych wiekowych. Dla osoby dorosłej (g/dzień): tryptofan – 1, leucyna 4-6, izoleucyna 3-4, walina 3-4, treonina 2-3, lizyna 3-5, metionina 2-4, fenyloalanina 2-4, histydyna 1,5-2. Wymienne aminokwasy Zapotrzebowanie organizmu na nieistotne aminokwasy jest zaspokajane głównie poprzez endogenną syntezę lub ponowne wykorzystanie. Dzięki recyklingowi powstaje 2/3 białek własnych organizmu. Przybliżone dzienne zapotrzebowanie osoby dorosłej na główne aminokwasy egzogenne wynosi (g/dzień): arginina – 6, cystyna – 2-3, tyrozyna – 3-4, alanina – 3, seryna – 3, kwas glutaminowy – 16, kwas aspiraginowy – 6, prolina – 5, glukokol (glicyna) – 3. Aminokwasy endogenne pełnią w organizmie bardzo ważne funkcje, a niektóre z nich (arginina, cystyna, tyrozyna, kwas glutaminowy) pełnią fizjologiczną rolę nie mniejszą niż aminokwasy niezastąpione (niezbędne). Interesujące są niektóre aspekty wykorzystania aminokwasów innych niż egzogenne w przemyśle spożywczym, takich jak kwas glutaminowy. W największych ilościach występuje tylko w świeżej żywności. Podczas przechowywania lub konserwowania produktów spożywczych zawarty w nich kwas glutaminowy ulega zniszczeniu, a produkty tracą swój charakterystyczny aromat i smak. W przemyśle częściej stosuje się sól sodową kwasu glutaminowego. W Japonii glutaminian sodu nazywany jest „motto Ajino” – esencja smaku. Produkty spożywcze są spryskiwane 1,5-5% roztworem glutaminianu sodu, dzięki czemu na długo zachowują świeży aromat. Ponieważ glutaminian sodu ma właściwości przeciwutleniające, produkty spożywcze mogą być przechowywane przez dłuższy czas. Zapotrzebowanie na białko zależy od wieku, płci, charakteru pracy, cech klimatycznych i narodowych itp. Badania wykazały, że bilans azotowy w organizmie osoby dorosłej utrzymuje się przy spożyciu co najmniej 55-60 g białka, ale wartość ta nie uwzględnia sytuacji stresowych choroby, intensywnej aktywności fizycznej. W związku z tym w naszym kraju optymalne zapotrzebowanie osoby dorosłej na białko wynosi 90-100 g / dzień. Jednocześnie w diecie ze względu na białko należy dostarczać średnio 11-13% jej całkowitej wartości energetycznej, a w ujęciu procentowym białko pochodzenia zwierzęcego powinno wynosić co najmniej 55%. Amerykańscy i szwedzcy naukowcy ustalili ultra-minimalne wskaźniki spożycia białka w oparciu o endogenny rozkład białek tkankowych przy dietach bezbiałkowych: 20-25 g/dzień. Jednak takie normy, przy ciągłym stosowaniu, nie zaspokajają potrzeb organizmu ludzkiego i nie zapewniają prawidłowego funkcjonowania, ponieważ podczas rozpadu białek tkankowych powstałe aminokwasy, które są następnie wykorzystywane do resyntezy białek, nie mogą zapewnić właściwego zamiennik białka zwierzęcego dostarczanego z pożywieniem, co prowadzi do ujemnego bilansu azotowego. Zapotrzebowanie energetyczne osób z pierwszej grupy pracochłonności (grupa pracy umysłowej) wynosi 2500 kcal. 13% tej wartości to 325 kcal. Zatem zapotrzebowanie na białko dla studentów wynosi około 80 g (325 kcal: 4 kcal = 81,25 g) białka. U dzieci zapotrzebowanie na białko określają normy wiekowe. Zwiększa się ilość białka ze względu na przewagę procesów plastycznych w organizmie na 1 kg masy ciała. Średnio wartość ta wynosi 4 g/kg u dzieci w wieku od 1 do 3 lat, 3,5-4 g/kg u dzieci w wieku 3-7 lat, 3 g/kg – u dzieci w wieku 8-10 lat i dzieci powyżej 11 lat – 2,5-2 g/kg, podczas gdy średnia dla dorosłych to 1,2-1,5 g/kg na dobę. Znaczenie tłuszczów w zdrowej diecie Tłuszcze należą do głównych składników odżywczych i są niezbędnym składnikiem zbilansowanej diety. Fizjologiczne znaczenie tłuszczu jest bardzo zróżnicowane. Tłuszcze są źródłem energii przewyższającym energię wszystkich innych składników odżywczych. Podczas spalania 1 g tłuszczu powstaje 9 kcal, natomiast przy spalaniu 1 g węglowodanów lub białek po 4 kcal. Tłuszcze biorą udział w procesach plastycznych, będąc strukturalną częścią komórek i ich systemów błonowych. Tłuszcze są rozpuszczalnikami witamin A, E, D i przyczyniają się do ich wchłaniania. Z tłuszczami pochodzi szereg cennych biologicznie substancji: fosfolipidy (lecytyna), wielonienasycone kwasy tłuszczowe, sterole i tokoferole oraz inne substancje biologicznie czynne. Tłuszcz poprawia smak potraw, a także zwiększa ich wartość odżywczą. Niedostateczne spożycie tłuszczu prowadzi do zaburzeń w ośrodkowym układzie nerwowym, osłabienia mechanizmów immunobiologicznych, dysfunkcji zwyrodnieniowych skóry, nerek, narządu wzroku itp. W składzie tłuszczu i substancji towarzyszących zidentyfikowano niezbędne, witalne, niezastąpione składniki, w tym działanie lipotropowe, przeciwmiażdżycowe (PUFA, lecytyna, witaminy A, E itp.). Tłuszcz wpływa na przepuszczalność ściany komórkowej, stan jej elementów wewnętrznych, co przyczynia się do zachowania białka. Generalnie intensywność i charakter wielu procesów zachodzących w organizmie związanych z metabolizmem i wchłanianiem składników odżywczych zależy od poziomu równowagi tłuszczu z innymi składnikami odżywczymi. Pod względem składu chemicznego tłuszcze są złożonymi kompleksami związków organicznych, których głównymi składnikami strukturalnymi są glicerol i kwasy tłuszczowe. Ciężar właściwy glicerolu w składzie tłuszczu jest nieznaczny i wynosi 10%. Kwasy tłuszczowe są niezbędne do określenia właściwości tłuszczów. Dzielą się na ograniczające (nasycone) i nienasycone (nienasycone). Skład tłuszczu Limit (nasyconych) kwasów tłuszczowych częściej występuje w tłuszczach zwierzęcych. Kwasy nasycone o wysokiej masie cząsteczkowej (stearynowy, arachidowy, palmitynowy) mają stałą konsystencję, o niskiej masie cząsteczkowej (masłowy, kapronowy itp.) - ciecz. Temperatura topnienia zależy również od masy molowej: im wyższa masa molowa nasyconych kwasów tłuszczowych, tym wyższa jest ich temperatura topnienia. Pod względem właściwości biologicznych nasycone kwasy tłuszczowe ustępują nienasyconym. Ograniczające (nasycone) kwasy tłuszczowe wiążą się z wyobrażeniami o ich negatywnym wpływie na metabolizm tłuszczów, na funkcję i stan wątroby, a także rozwój miażdżycy (z powodu spożycia cholesterolu). Nienasycone (nienasycone) kwasy tłuszczowe są szeroko obecne we wszystkich tłuszczach dietetycznych, zwłaszcza w olejach roślinnych. Najczęstsze w składzie dietetycznych tłuszczów są kwasy nienasycone z jednym, dwoma i trzema podwójnymi wiązaniami nienasyconymi. To determinuje ich zdolność do wchodzenia w reakcje utleniania i addycji. Reakcje addycji wodoru (nasycenie) są wykorzystywane w przemyśle spożywczym do produkcji margaryny. Łatwość utleniania nienasyconych kwasów tłuszczowych prowadzi do akumulacji utlenionych produktów i ich późniejszego psucia. Typowym przedstawicielem nienasyconych kwasów tłuszczowych z jednym wiązaniem jest kwas oleinowy, który znajduje się w prawie wszystkich tłuszczach zwierzęcych i roślinnych. Odgrywa ważną rolę w normalizacji metabolizmu tłuszczów i cholesterolu. Wielonienasycone (niezbędne) kwasy tłuszczowe PUFA to kwasy tłuszczowe zawierające kilka wiązań podwójnych. Linolowy ma dwa wiązania podwójne, linolenowy ma trzy, a arachidonowy ma cztery wiązania podwójne. Wysoce nienasycone PUFA są uważane przez niektórych badaczy za witaminę F. PUFA biorą udział jako elementy strukturalne biologicznie wysoce aktywnych kompleksów – fosfolipidów i lipoprotein. PUFA są niezbędnym elementem w tworzeniu błon komórkowych, osłonek mielinowych, tkanki łącznej itp. Synteza kwasów tłuszczowych niezbędnych do budowy lipidów strukturalnych organizmu zachodzi głównie dzięki zawartym w pożywieniu PUFA. Biologiczna rola kwasu linolenowego polega na tym, że poprzedza on biosyntezę kwasu arachidonowego w organizmie. Ta ostatnia z kolei poprzedza powstawanie prostaglandyn - hormonów tkankowych. Ustalono ważną rolę PUFA w metabolizmie cholesterolu. Przy niedoborze PUFA cholesterol jest estryfikowany nasyconymi kwasami tłuszczowymi, co przyczynia się do powstawania procesu miażdżycowego. Przy braku WNKT zmniejsza się intensywność wzrostu i odporność na niekorzystne czynniki zewnętrzne i wewnętrzne, funkcja rozrodcza zostaje zahamowana i pojawia się tendencja do zakrzepicy naczyń wieńcowych. PUFA działają normalizująco na ścianę komórkową naczyń krwionośnych, zwiększając jej elastyczność i zmniejszając przepuszczalność. PUFA są niezbędnymi niesyntetyzowanymi substancjami, ale możliwa jest konwersja niektórych kwasów tłuszczowych w inne. Biologicznie optymalna formuła bilansu kwasów tłuszczowych w tłuszczu może mieć następujący stosunek: 10% PUFA, 30% nasycone kwasy tłuszczowe i 60% kwas jednonienasycony (oleinowy). Dzienne zapotrzebowanie na PUFA przy zbilansowanej diecie wynosi 2-6 g, co zapewnia 25-30 g oleju roślinnego. Fosfolipidy to substancje biologicznie czynne, które wchodzą w skład struktury błon komórkowych i biorą udział w transporcie tłuszczu w organizmie. W cząsteczce fosfolipidu glicerol jest estryfikowany nienasyconymi kwasami tłuszczowymi i kwasem fosforowym. Typowym przedstawicielem fosfolipidów w produktach spożywczych jest lecytyna, chociaż kefalina i sfingomielina mają podobne działanie biologiczne. Fosfolipidy występują w tkance nerwowej, tkance mózgowej, sercu, wątrobie. Fosfolipidy są syntetyzowane w organizmie w wątrobie i nerkach. Lecytyna bierze udział w regulacji metabolizmu cholesterolu, przyczyniając się do jego rozkładu i wydalania z organizmu. Zwykle jego zawartość we krwi wynosi 150-200 mg%, a stosunek lecytyna / cholesterol wynosi 0,9-1,4. Zapotrzebowanie na fosfolipidy dla osoby dorosłej wynosi 5 g dziennie i jest zaspokajane przez endogenne fosfolipidy powstałe z prekursorów całkowitej degradacji. Fosfolipidy są szczególnie ważne w żywieniu osób starszych, ponieważ mają wyraźny efekt lipotropowy, przeciwmiażdżycowy. Sterole - alkohole hydroaromatyczne o złożonej budowie, należące do grupy substancji niezmydlających się o charakterze obojętnym. Zawartość w tłuszczach zwierzęcych - zoosteroli - 0,2-0,5 g na 100 g produktu, w tłuszczach roślinnych - fotosteroli - 6,0-17,0 g na 100 g produktu. Fitosterole odgrywają ważną rolę w normalizacji metabolizmu cholesterolu i tłuszczów. Ich przedstawicielami są sitosterole, które tworzą z cholesterolem nierozpuszczalne, niewchłanialne kompleksy. Głównym źródłem β-sitosterolu stosowanego w celach terapeutycznych i profilaktycznych w miażdżycy jest olej kukurydziany (400 mg na 100 g oleju), nasiona bawełny (400 mg), sojowy, arachidowy, oliwa (po 300 mg) i słonecznikowy (200 mg) ) . Cholesterol jest najważniejszym zoosterolem. Spośród produktów spożywczych większość znajduje się w mózgu - 4%, chociaż jest szeroko reprezentowana we wszystkich produktach spożywczych pochodzenia zwierzęcego. Cholesterol zapewnia zatrzymanie wilgoci przez komórkę i nadaje jej niezbędny turgor. Uczestniczy w tworzeniu szeregu hormonów, w tym hormonów płciowych, bierze udział w syntezie żółci, a także neutralizuje trucizny: hemolityczne, pasożytnicze, bakteryjne. Cholesterol jest również uważany za czynnik biorący udział w powstawaniu i rozwoju miażdżycy. Istnieją jednak badania podkreślające zwiększone spożycie tłuszczów zwierzęcych bogatych w stałe, nasycone kwasy tłuszczowe. Główna biosynteza cholesterolu zachodzi w wątrobie i zależy od charakteru dostarczanego tłuszczu. Przy spożyciu nasyconych kwasów tłuszczowych biosynteza cholesterolu w wątrobie wzrasta i odwrotnie, przy spożyciu PUFA maleje. W skład tłuszczów wchodzą również witaminy A, D, E, a także pigmenty, z których niektóre mają aktywność biologiczną (karoten, gossypol itp.). Potrzeba regulacji tłuszczu Dzienne zapotrzebowanie osoby dorosłej na tłuszcze wynosi 80-100 g/dobę, w tym olej roślinny – 25-30 g, PUFA – 3-6 g, cholesterol – 1 g, fosfolipidy – 5 g. W pożywieniu tłuszcz powinien dostarczać 33% dziennej wartości energetycznej diety. Dotyczy to środkowej strefy kraju, w północnej strefie klimatycznej wartość ta wynosi 38-40%, a na południu - 27-28%. WYKŁAD nr 11. Znaczenie węglowodanów i składników mineralnych w żywieniu człowieka Znaczenie węglowodanów w żywieniu Głównym składnikiem diety są węglowodany. Węglowodany dostarczają co najmniej 55% dziennych kalorii. (Przypomnijmy stosunek kluczowych składników odżywczych pod względem kaloryczności w zbilansowanej diecie - białka, tłuszcze i węglowodany - 120 kcal: 333 kcal: 548 kcal - 12%: 33%: 55% - 1:2,7:4,6). Głównym celem węglowodanów jest zrekompensowanie kosztów energii. Węglowodany są źródłem energii dla każdego rodzaju pracy fizycznej. Podczas spalania 1 g węglowodanów powstają 4 kcal. To mniej niż tłuszcze (9 kcal). Jednak w zbilansowanej diecie występuje przewaga węglowodanów: 1:1,2:4,6; 30 g : 37 g : 137 g. Jednocześnie średnie dzienne zapotrzebowanie na węglowodany wynosi 400-500 g. Węglowodany jako źródło energii mają zdolność utleniania się w organizmie zarówno tlenowo, jak i beztlenowo. Węglowodany są częścią komórek i tkanek organizmu, a więc w pewnym stopniu uczestniczą w procesach plastycznych. Pomimo stałego spożycia węglowodanów przez komórki i tkanki w celach energetycznych, zawartość tych substancji w nich utrzymuje się na stałym poziomie, pod warunkiem, że są one dostatecznie dostarczane wraz z pożywieniem. Węglowodany są ściśle związane z metabolizmem tłuszczów. Podczas dużego wysiłku fizycznego, gdy zużycie energii nie jest pokrywane węglowodanami z pożywienia i zapasami węglowodanów w organizmie, z tłuszczu powstaje cukier, który znajduje się w magazynie tłuszczu. Częściej jednak obserwuje się efekt odwrotny, czyli powstawanie nowych ilości tłuszczu i uzupełnianie przez nie zapasów tkanki tłuszczowej w wyniku nadmiernego spożycia węglowodanów z pożywienia. Jednocześnie przemiana węglowodanów nie przebiega drogą całkowitego utlenienia do wody i dwutlenku węgla, lecz drogą przemiany w tłuszcz. Nadmierne spożycie węglowodanów jest powszechnym zjawiskiem leżącym u podstaw powstawania nadwagi. Metabolizm węglowodanów jest ściśle powiązany z metabolizmem białek. Tak więc niewystarczające spożycie węglowodanów z jedzeniem podczas intensywnej aktywności fizycznej powoduje zwiększone spożycie białka. Wręcz przeciwnie, przy ograniczonych normach białkowych, wprowadzając odpowiednią ilość węglowodanów, można osiągnąć minimalny wydatek białka w organizmie. Niektóre węglowodany mają również wyraźną aktywność biologiczną, pełniąc wyspecjalizowane funkcje. Są to heteropolisacharydy krwi, które określają grupy krwi, heparyna, która zapobiega tworzeniu się skrzepów krwi, kwas askorbinowy, który ma właściwości witaminy C, specyficzność markera ze względu na składniki zawierające węglowodany w enzymach, hormonach itp. Głównym źródłem węglowodanów w diecie są produkty roślinne, w których węglowodany stanowią co najmniej 75% suchej masy. Wartość produktów pochodzenia zwierzęcego jako źródła węglowodanów jest niewielka. Główny węglowodan zwierzęcy - glikogen, który ma właściwości skrobi, znajduje się w tkankach zwierzęcych w niewielkich ilościach. Kolejny węglowodan zwierzęcy - laktoza (cukier mleczny) - występuje w mleku w ilości 5 g na 100 g produktu (5%). Ogólnie strawność węglowodanów jest dość wysoka i wynosi 85-98%. Tak więc współczynnik strawności węglowodanów roślinnych wynosi 85%, chleba i płatków zbożowych - 95%, mleka - 98%, cukru - 99%. Struktura chemiczna i klasyfikacja węglowodanów Sama nazwa „węglowodany”, zaproponowana w 1844 roku przez K. Schmidta, opiera się na fakcie, że w strukturze chemicznej tych substancji atomy węgla są połączone z atomami tlenu i wodoru w takich samych proporcjach, jak w składzie wody. Na przykład wzór chemiczny glukozy to C6(N2O)6, sacharoza C12(N2O)11, skrobia C5(N2O)n. W zależności od złożoności struktury, rozpuszczalności, szybkości wchłaniania i wykorzystania do tworzenia glikogenu węglowodany można przedstawić w postaci następującego schematu klasyfikacji: 1) węglowodany proste (cukry): a) monosacharydy: glukoza, fruktoza, galaktoza; b) disacharydy: sacharoza, laktoza, maltoza; 2) węglowodany złożone: polisacharydy (skrobia, glikogen, pektyna, błonnik). Znaczenie węglowodanów prostych i złożonych w żywieniu Proste węglowodany. Monosacharydy i disacharydy charakteryzują się łatwą rozpuszczalnością w wodzie, szybką przyswajalnością (przyswajalnością) oraz wyraźnym słodkim smakiem. Monosacharydy (glukoza, fruktoza, galaktoza) to heksozy, które mają w swojej cząsteczce 6 atomów węgla, 12 atomów wodoru i 6 atomów tlenu. W produktach spożywczych heksozy występują w niestrawnych formach α i β. Pod wpływem enzymów trzustkowych heksozy są przekształcane w przyswajalną formę. W przypadku braku hormonu (na przykład insuliny w cukrzycy) heksozy nie są wchłaniane i są wydalane z moczem. Glukoza w organizmie szybko zamienia się w glikogen, który służy do odżywiania tkanek mózgu, mięśnia sercowego i utrzymania poziomu cukru we krwi. W związku z tym glukoza jest wykorzystywana do utrzymania pooperacyjnych, osłabionych i ciężko chorych pacjentów. Fruktoza, posiadając takie same właściwości jak glukoza, jest wolniej wchłaniana w jelitach i szybciej opuszcza krwioobieg. Posiadając większą słodycz niż glukoza i sacharoza, fruktoza pozwala na zmniejszenie spożycia cukrów, a co za tym idzie kaloryczności diety. Jednocześnie do tłuszczu przechodzi mniej cukru, co korzystnie wpływa na metabolizm tłuszczu i cholesterolu. Zastosowanie fruktozy to profilaktyka próchnicy i gnilnego zapalenia jelita grubego, stosowana jest w żywieniu dzieci i osób starszych. Galaktoza nie występuje w postaci wolnej w żywności, ale jest produktem rozkładu laktozy. Źródłem heksoz są owoce, jagody i inne pokarmy roślinne. disacharydy. Spośród nich sacharoza (cukier trzcinowy lub buraczany) i laktoza (cukier mleczny) są ważne w żywieniu. Podczas hydrolizy sacharoza rozkłada się na glukozę i fruktozę, a laktoza na glukozę i galaktozę. Maltoza (cukier słodowy) jest produktem rozkładu skrobi i glikogenu w przewodzie pokarmowym. Występuje w postaci wolnej w miodzie, słodzie i piwie. Większość disacharydów spożywanych z cukru – do 40-45 kg rocznie, których nadmiar wpływa na rozwój miażdżycy, prowadzi do hiperglikemii. węglowodany złożone, lub polisacharydy, charakteryzują się złożonością struktury molekularnej i słabą rozpuszczalnością w wodzie. Należą do nich skrobia, glikogen, celuloza (błonnik) i pektyna. Ostatnie dwa polisacharydy zaliczane są do błonnika pokarmowego. Skrobia. Stanowi do 80% całkowitej ilości węglowodanów spożywanych w diecie człowieka. Źródłem skrobi są zboża, rośliny strączkowe i ziemniaki. Skrobia w organizmie przechodzi cały etap przemian polisacharydów: najpierw do dekstryn (pod działaniem enzymów amylazy, diastazy), następnie do maltozy i końcowego produktu - glukozy (pod działaniem enzymu maltazy). Proces ten przebiega stosunkowo wolno, co stwarza dogodne warunki do pełnego wykorzystania skrobi. Dlatego przy średnim koszcie energetycznym organizm zaopatrywany jest w cukier głównie dzięki skrobi spożywczej. Przy znacznych kosztach energii konieczne staje się wprowadzenie cukrów, które są źródłem szybkiego tworzenia glikogenu. Konieczność równoległego stosowania skrobi i cukru wynika z faktu, że skrobia pożywienia nie zaspokaja zapotrzebowania organizmu na zmysł smaku. Przy średnich kosztach energii (2500-3000 kcal) ilość cukru w diecie osoby dorosłej wynosi 15% całkowitej ilości węglowodanów, dla dzieci i młodzieży - 25%. Dzienne zapotrzebowanie na cukier wynosi 50-80 g. Zbilansowane spożycie skrobi i cukru w pożywieniu stwarza dogodne warunki do utrzymania prawidłowego poziomu cukru we krwi. Glikogen (skrobia zwierzęca). Występuje w tkankach zwierzęcych, w wątrobie do 230% mokrej masy, w mięśniach do 4%. Jest wykorzystywana w organizmie do celów energetycznych. Jej odzyskanie następuje poprzez resyntezę glikogenu kosztem glukozy we krwi. Pektyny – koloidalne polisacharydy, hemiceluloza (środek żelujący). Istnieją dwa rodzaje tych substancji: protopektyny (nierozpuszczalne w wodzie związki pektyny i celulozy) oraz pektyny (substancje rozpuszczalne). Pod wpływem pektynazy pektyny ulegają hydrolizie do cukru i kwasu tetragalakturonowego. W tym samym czasie grupa metoksylowa (OCH) zostaje odszczepiona od pektyny3) i powstają kwas pektynowy i alkohol metylowy. Zdolność substancji pektynowych do przekształcania się w roztworach wodnych w obecności kwasu i cukru w galaretowatą masę koloidalną jest szeroko stosowana w przemyśle spożywczym. Surowcem do produkcji pektyn są odpady jabłek, słoneczników i arbuzów. Pektyny korzystnie wpływają na procesy trawienia. Działają odtruwająco w przypadku zatrucia ołowiem, znajdują zastosowanie w żywieniu leczniczym i profilaktycznym. Celuloza (celuloza) w swojej strukturze jest bardzo zbliżona do polisacharydów. Organizm ludzki prawie nie wytwarza enzymów rozkładających celulozę. W niewielkich ilościach enzymy te są wydzielane przez bakterie w dolnym odcinku przewodu pokarmowego (kątnicy). Celuloza jest rozkładana przez enzym celulazę, tworząc rozpuszczalne związki, które aktywnie usuwają cholesterol z organizmu. Im delikatniejsze jest błonnik (ziemniak), tym bardziej się rozkłada. Wartość błonnika to: 1) w stymulowaniu ruchliwości jelit dzięki sorpcji wody i zwiększeniu objętości kału; 2) zdolność do usuwania cholesterolu z organizmu dzięki sorpcji steroli i zapobiegania ich reabsorpcji; 3) w normalizacji mikroflory jelitowej; 4) zdolność do wywoływania uczucia sytości. Dzienne zapotrzebowanie na błonnik i pektyny to ok. 25 g. Ostatnio coraz ważniejsza jest rola błonnika pokarmowego (celulozy, pektyny, gumy lub gumy i innych substancji balastowych pochodzenia roślinnego) w żywieniu. Żywność rafinowana (cukier, drobna mąka, soki) jest całkowicie pozbawiona błonnika pokarmowego, który jest słabo trawiony i wchłaniany do przewodu pokarmowego. Nie powinniśmy jednak zapominać, że niektóre rodzaje błonnika zatrzymują wodę 5-30 razy więcej niż ich własna waga. W rezultacie znacznie zwiększa się objętość kału, przyspiesza się ich ruch przez jelita i opróżnianie okrężnicy. Ta ostatnia jest niezwykle przydatna dla pacjentów z dyskinezą hipomotoryczną i zespołem zaparć. Błonnik pokarmowy zmienia skład mikroflory jelitowej, zwiększając całkowitą liczbę drobnoustrojów przy jednoczesnym zmniejszeniu liczby E. coli. Ważną właściwością produktów spożywczych o wysokiej zawartości błonnika pokarmowego jest ich niska kaloryczność przy znacznej objętości produktu. Jednak nadmierne spożycie błonnika pokarmowego może prowadzić do zmniejszenia wchłaniania niektórych składników mineralnych (wapń, mangan, żelazo, miedź, cynk). Głównymi źródłami błonnika pokarmowego są produkty zbożowe, owoce i warzywa. Pełnoziarnisty chleb żytni, groch, rośliny strączkowe, płatki owsiane, kapusta, maliny, czarne porzeczki charakteryzują się najwyższą zawartością błonnika pokarmowego. Najwięcej błonnika pokarmowego w otrębach. Otręby pszenne zawierają 45-55% błonnika pokarmowego, z czego 28% to hemiceluloza, 9,8% celuloza, 2,2% pektyna. Otręby zawierają 3/4 wszystkich substancji biologicznie czynnych. Dodając do codziennej diety 2-3 łyżki. l. otręby w wystarczającym stopniu wzmacniają funkcję motoryczno-ewakuacyjną okrężnicy, pęcherzyka żółciowego, zmniejszają możliwość tworzenia się kamieni w pęcherzyku żółciowym, hamują wzrost poziomu cukru we krwi po jedzeniu w cukrzycy. Gumy są szeroko stosowane w przemyśle spożywczym do nadawania lepkości roztworom. Pozyskiwane są z niektórych roślin i służą do krystalizacji cukru, tworząc gumę do żucia. Istnieją dowody, że dziąsła zmniejszają kwasowość soku żołądkowego i spowalniają opróżnianie żołądka u pacjentów z chorobą wrzodową dwunastnicy. Guma zwiększa uczucie sytości, pozwala na obniżenie kaloryczności diety, co jest ważne w dietoterapii otyłości. Całkowity poziom błonnika pokarmowego dla organizmu wynosi około 25 g dziennie. W niektórych chorobach (zaparcia, dyskineza pęcherzyka żółciowego, hipercholesterolemia, cukrzyca) konieczne jest zwiększenie zawartości błonnika w diecie do 40-60 g dziennie. Budując diety należy pamiętać, że spożywanie pokarmów bogatych w skrobię, a także owoców i warzyw zawierających cukier, ma przewagę nad przyjmowaniem tak wysokokalorycznego produktu jak cukier i wyroby cukiernicze, gdyż przy pierwszej grupie produkty osoba otrzymuje nie tylko węglowodany, ale i witaminy oraz sole mineralne, pierwiastki śladowe i błonnik pokarmowy. Cukier natomiast jest nośnikiem „nagich”, czyli pustych kalorii i charakteryzuje się jedynie wysoką wartością energetyczną. Dlatego kwota cukru w codziennej diecie nie powinna przekraczać 10-20% (50-100 g dziennie). Zapotrzebowanie i racjonowanie węglowodanów Zapotrzebowanie na węglowodany determinowane jest wielkością kosztów energetycznych, tj. charakterem pracy, wiekiem itp. Średnie zapotrzebowanie na węglowodany dla osób nie wykonujących ciężkiej pracy fizycznej wynosi 400-500 g na dobę, w tym skrobia - 350-400 g, mono- i disacharydy - 50-100 g, błonnik pokarmowy (błonnik i pektyna) - 2 g. Węglowodany należy racjonować zgodnie z wartością energetyczną dziennego pożywienia racja. Na każdą megakalorię przypada 137 gramów węglowodanów. Głównym źródłem węglowodanów dla dzieci powinny być owoce, jagody, soki, mleko (laktoza), sacharoza. Ilość cukru w pokarmie dla niemowląt nie powinna przekraczać 20% całkowitej ilości węglowodanów. Ostra przewaga węglowodanów w diecie dziecka zaburza metabolizm i zmniejsza odporność organizmu na infekcje (możliwe opóźnienie wzrostu, ogólny rozwój, otyłość). Minerały. Rola i znaczenie w żywieniu człowieka F. F. Erisman napisał: „Żywność, która nie zawiera soli mineralnych i jest zadowalająca pod innymi względami, prowadzi do powolnego głodu, ponieważ wyczerpanie organizmu w sole nieuchronnie prowadzi do niedożywienia”. Minerały biorą udział we wszystkich procesach fizjologicznych: 1) plastik - tworzenie i budowa tkanek, w budowie kości szkieletu, gdzie głównymi składnikami strukturalnymi są wapń i fosfor (w organizmie jest ponad 1 kg wapnia i 530-550 g fosforu) ; 2) utrzymanie równowagi kwasowo-zasadowej (kwasowość surowicy nie większa niż 7,3-7,5), tworzenie stężenia jonów wodorowych w tkankach, komórkach, płynach międzykomórkowych, nadając im określone właściwości osmotyczne; 3) w tworzeniu białka; 4) w funkcjach gruczołów dokrewnych (a zwłaszcza jodu); 5) w procesach enzymatycznych (co czwarty enzym jest metaloenzymem); 6) w neutralizacji kwasów i zapobieganiu rozwojowi kwasicy; 7) normalizacja metabolizmu wodno-solnego; 8) utrzymanie mechanizmów obronnych organizmu. W ludzkim ciele znaleziono ponad 70 pierwiastków chemicznych, z czego ponad 33 we krwi. Zmiany równowagi kwasowo-zasadowej pod wpływem charakteru żywienia. Spożycie wapnia, magnezu, sodu z pokarmem (rośliny strączkowe, warzywa, owoce, jagody, produkty mleczne) zwiększa odczyn zasadowy i przyczynia się do rozwoju zasadowicy. Spożycie jonów chloru, fosforu, siarki z pożywieniem (mięso i produkty rybne, jaja, pieczywo, zboża, mąka) nasila odczyn kwasowy – kwasicę. Nawet przy mieszanej diecie w organizmie następuje zmiana w kierunku kwasicy. Dlatego konieczne jest wprowadzenie do diety owoców, warzyw i mleka. W związku z powyższym substancje mineralne dzielą się na substancje: 1) działanie alkaliczne (kationy) - sód, wapń, magnez, potas; 2) działanie kwasowe (aniony) - fosfor, siarka, chlor. Makro- i mikroelementy, ich rola i znaczenie Standardowo wszystkie składniki mineralne dodatkowo dzieli się ze względu na zawartość w produktach (dziesiątki i setki mg%) i wysokie dzienne zapotrzebowanie na makro- (wapń, magnez, fosfor, potas, sód, chlor, siarka) i mikroelementy (jod, fluor, nikiel, kobalt, miedź, żelazo, cynk, mangan itp.). Wapń jest pierwiastkiem śladowym biorącym udział w tworzeniu kości szkieletowych. Jest głównym składnikiem strukturalnym kości. Wapń w kościach zawiera 99% jego całkowitej ilości w organizmie. Wapń jest stałym składnikiem krwi, soków komórkowych i tkankowych. Jest częścią jajka. Wapń wzmacnia funkcje ochronne organizmu oraz zwiększa odporność na niekorzystne czynniki zewnętrzne. Wapń, będąc pierwiastkiem o działaniu alkalicznym, zapobiega rozwojowi kwasicy. Wapń normalizuje pobudliwość nerwowo-mięśniową (spadek poziomu wapnia może prowadzić do drgawek tężcowych). W płynach biologicznych (osocze, tkanki) wapń występuje w stanie zjonizowanym. Metabolizm wapnia charakteryzuje się tym, że przy braku pożywienia nadal jest wydalany z organizmu w dużych ilościach z powodu rezerw. W organizmie powstaje ujemny bilans wapniowy. U dorastających dzieci szkielet jest całkowicie odnawiany w ciągu 1-2 lat, u dorosłych - w ciągu 10-12 lat. U osoby dorosłej do 700 mg wapnia jest wydalane z kości dziennie i taka sama ilość jest ponownie odkładana. Wapń jest pierwiastkiem trudnostrawnym, ponieważ występuje w produktach spożywczych w stanie trudnym lub nierozpuszczalnym. W kwaśnej treści żołądka o pH = 1 (0,1 T kwas) wapń przechodzi w związki rozpuszczalne. Ale w jelicie cienkim (kwasowość jest silnie zasadowa) wapń ponownie zamienia się w trudno rozpuszczalne związki i jest łatwo wchłaniany przez organizm ponownie tylko pod wpływem kwasów żółciowych. Przyswajanie wapnia zależy od jego proporcji z innymi składnikami: tłuszczem, magnezem i fosforem. Dobre wchłanianie wapnia obserwuje się, gdy na 1 g tłuszczu znajduje się 10 mg wapnia w diecie. Wynika to z faktu, że wapń tworzy z kwasami tłuszczowymi związki, które w interakcji z kwasami żółciowymi tworzą złożony, dobrze przyswajalny związek. Przy nadmiarze tłuszczu w diecie brakuje kwasów żółciowych, które przekształcają sole wapniowe kwasów tłuszczowych w stany rozpuszczalne, a większość z nich jest wydalana z kałem. Nadmiar magnezu niekorzystnie wpływa na wchłanianie wapnia, ponieważ jego wchłanianie wymaga również połączenia z kwasami żółciowymi. Zatem im więcej magnezu dostaje się do organizmu, tym mniej kwasów żółciowych pozostaje dla wapnia. Dlatego zwiększenie ilości magnezu w diecie zwiększa wydalanie wapnia z organizmu; w codziennej diecie magnezu powinno zawierać o połowę mniej niż wapnia. Dzienne zapotrzebowanie na wapń wynosi 800 mg, a magnez - 400 mg. Zawartość fosforu wpływa na wchłanianie wapnia. Wapń z fosforem w organizmie tworzy związek Ca3RO4 - sól wapniowa kwasu fosforowego. Związek ten pod wpływem kwasów żółciowych jest słabo rozpuszczalny i przyswajalny, to znaczy znaczny wzrost fosforu w pożywieniu pogarsza równowagę wapnia i prowadzi do zmniejszenia wchłaniania wapnia i wzrostu wydalania wapnia. Optymalne wchłanianie wapnia następuje, gdy stosunek wapnia i fosforu wynosi 1:1,5 lub 800:1200 mg. Dla dzieci ten stosunek wapnia i fosforu wygląda jak 1:1. Proces kostnienia w rosnącym organizmie przebiega normalnie z prawidłowym stosunkiem wapnia i fosforu. Ponieważ ten stosunek często nie jest optymalny w diecie, przepisywane są specjalne regulatory (na przykład witamina D, która sprzyja wchłanianiu wapnia i jego retencji w organizmie). Ważnym czynnikiem rachitogennym jest również białko-witamina (pełne białko oraz witaminy A, B1 i B6) saldo. Wchłanianie wapnia jest wspierane przez białka pokarmowe, kwas cytrynowy i laktozę. Aminokwasy białek tworzą dobrze rozpuszczalne kompleksy z wapniem. Mechanizm działania kwasu cytrynowego jest podobny. Sfermentowana w jelicie laktoza utrzymuje wartość kwasowości, co zapobiega tworzeniu się nierozpuszczalnych soli fosforowo-wapniowych. Najlepszym źródłem wapnia w żywieniu człowieka jest mleko i produkty mleczne. 0,5 l mleka lub 100 g sera zapewnia dzienne zapotrzebowanie na wapń. Przy układaniu dziennych racji należy wziąć pod uwagę nie tyle całkowitą ilość wapnia, co warunki zapewniające jego optymalne wchłanianie. Należy wziąć pod uwagę fakt, że woda jest również ważnym źródłem wapnia. Tutaj wapń występuje w postaci jonu i jest wchłaniany w 90-100%. Dzienne zapotrzebowanie na wapń dla wszystkich kategorii wynosi 800 mg. Dzieci do 1 roku życia - 250-600 mg, 1-7 lat - 800-1200 mg, 7-17 lat - 1200-1500 mg. Fosfor jest niezbędnym pierwiastkiem. Organizm ludzki zawiera od 600 do 900 g fosforu. Fosfor bierze udział w procesach przemiany materii i syntezy białek, tłuszczów i węglowodanów, wpływa na aktywność mięśni szkieletowych i mięśnia sercowego. Niezwykle ważne są funkcje metaboliczne fosforu. Będąc częścią DNA i RNA bierze udział w procesach kodowania, przechowywania i wykorzystywania informacji genetycznej. Znaczenie fosforu w metabolizmie energetycznym wynika nie tylko z roli ATP, ale również z faktu, że wszystkie przemiany węglowodanowe (glikoliza, cykle pentozowe) zachodzą nie w postaci wolnej, ale ufosforylowanej). Fosfor odgrywa zasadniczą rolę w utrzymaniu kwasowo-zasadowego stanu kwasowości osocza krwi w zakresie 7,3-7,5. Fosfor odgrywa wiodącą rolę w funkcjonowaniu ośrodkowego układu nerwowego. Kwasy fosforowe biorą udział w budowie enzymów, katalizatorów procesu rozkładu organicznych substancji spożywczych, tworząc warunki do wykorzystania energii potencjalnej. Zapotrzebowanie na fosfor wzrasta wraz z aktywnością fizyczną i brakiem białka w diecie. Wchłanianie fosforu jest związane z wchłanianiem wapnia, zawartością białka w diecie i innymi powiązanymi czynnikami. Stosunek fosforu do białek wynosi 1: 40. Fosfor z białkami i wielonienasyconymi kwasami tłuszczowymi tworzą złożone związki o dużej aktywności biologicznej. Brak fitazy w jelicie człowieka uniemożliwia wchłanianie fosforu z kwasu fitynowego, którego znaczna część znajduje się w produktach roślinnych. Efektywność wchłaniania fosforu zależy od jego rozkładu przez fosfatazy jelitowe i wynosi zwykle 40-70%. Fosfor jest wydalany z organizmu z moczem (do 60%) i kałem. Jego wydalanie z moczem wzrasta podczas postu i po wzmożonej pracy mięśni. Najwięcej fosforu znajduje się w produktach mlecznych, zwłaszcza w serach (do 600 mg%), a także w jajach (470 mg% w żółtku). Niektóre produkty roślinne wyróżniają się również wysoką zawartością fosforu (rośliny strączkowe – fasola, groch – zawierają do 300-500 mg).Dobrym źródłem fosforu są mięso, ryby, kawior.Dzienne zapotrzebowanie na fosfor wynosi 1200 mg. Magnez w organizmie zawiera do 25 g. Jego biologiczna rola nie została wystarczająco zbadana. Jednak jego rola w procesie metabolizmu węglowodanów i fosforu jest dobrze znana. Magnez normalizuje pobudliwość układu nerwowego, działa przeciwskurczowo i rozszerza naczynia krwionośne, stymuluje perystaltykę jelit, zwiększa wydzielanie żółci, uczestniczy w normalizacji specyficznych funkcji kobiecych, obniża poziom cholesterolu, działa antyblastogennie (w miejscach, gdzie magnez występuje w glebie i wodzie w dużych ilościach, mniejsza śmiertelność z powodu raka). Źródłami magnezu są pieczywo, płatki zbożowe, groch, fasola, kasza gryczana. Ma niską zawartość mleka, warzyw, owoców i jaj. Dzienne zapotrzebowanie dla kobiet wynosi 500 mg, dla mężczyzn - 400 mg. Siarka jest składnikiem strukturalnym niektórych aminokwasów (metioniny, cystyny), witamin i insuliny. Występuje głównie w produktach pochodzenia zwierzęcego. Dzienne zapotrzebowanie na siarkę wynosi 1 g dla dorosłych. Rola chlorku sodu w żywieniu człowieka zdrowego i chorego jest ogromna. Ciało ludzkie zawiera około 250 g chlorku sodu. Ponad 50% tej ilości znajduje się w płynie pozakomórkowym i tkance kostnej, a tylko 10% w komórkach tkanek miękkich. I odwrotnie, jony potasu są zlokalizowane wewnątrz komórek. Odpowiadają za utrzymanie stałej objętości płynów w organizmie, transport aminokwasów, cukrów, potasu oraz wydzielanie kwasu solnego w żołądku. Jony sodu, chloru i potasu występują w chlebie, serach, mięsie, warzywach, koncentratach i wodzie mineralnej. Wydalany z moczem (do 95%). W tym przypadku po jonach sodu następują jony chlorkowe. Pokarmy bogate w potas powodują zwiększone wydalanie sodu. I odwrotnie, spożywanie dużych ilości sodu powoduje, że organizm traci potas. Wydalanie sodu przez nerki reguluje hormon aldosteron. Poważne zaburzenia równowagi chlorku sodu mogą wystąpić z uszkodzeniem nadnerczy, przewlekłą chorobą nerek. Zapotrzebowanie na dzienną dietę chlorku sodu wynosi 10-12 g, podczas pracy w gorących sklepach, przy dużym wysiłku fizycznym - 20 g. Dieta bezsolna jest przepisywana w chorobach układu sercowo-naczyniowego z zaburzeniami krążenia II i III stopnia, ostrym i przewlekłym zapaleniem nerek, nadciśnieniem II-III stopnia. Dzienne zapotrzebowanie na sód wynosi 4000-6000 mg, na chlor - 5000-7000 mg, na potas - 2500-5000 mg. Biomikroelementy biorą udział w hematopoezie. Żelazo jest istotną częścią hemoglobiny i mioglobiny. 60% żelaza koncentruje się w hemoglobinie. Kolejną ważną stroną żelaza jest udział w procesach oksydacyjnych, gdyż wchodzi w skład enzymów: peroksydazy, oksydazy cytochromowej itp. Niedobór żelaza prowadzi do niedokrwistości z niedoboru żelaza. Ciało osoby dorosłej zawiera do 4 g żelaza (2,5 g - w hemoglobinie). Żelazo odkłada się w komórkach układu siateczkowo-śródbłonkowego (wątroba, śledziona, szpik kostny). Najbardziej bogata w żelazo wątroba, kaszanka, rośliny strączkowe, kasza gryczana. Wchłanianie żelaza w organizmie jest utrudnione ze względu na jego wiązanie przez kwas fitynowy. Żelazo z produktów mięsnych jest dobrze wchłaniane. Żelazo w łatwo przyswajalnej formie w pokarmach roślinnych występuje w czosnku, burakach, jabłkach itp. Zapotrzebowanie na żelazo wynosi 10 mg dla mężczyzn i 18-20 mg dziennie dla kobiet. Miedź bierze czynny udział w syntezie hemoglobiny, wchodzi w skład oksydazy cytochromowej. Miedź jest niezbędna do przemiany żelaza w formę związaną organicznie, wspomaga transport żelaza do szpiku kostnego. Miedź ma działanie podobne do insuliny. Pod wpływem przyjmowania 0,5-1 mg miedzi u chorych na cukrzycę następuje poprawa stanu, zmniejszenie hiperglikemii i ustąpienie cukromoczu. Ustalono związek miedzi z funkcją tarczycy. W przypadku tyreotoksykozy wzrasta zawartość miedzi we krwi. Dzienne zapotrzebowanie dla osób dorosłych wynosi 2-3 mg, dla małych dzieci – 80 mcg/kg, dla dzieci starszych – 40 mcg/kg. Zawartość miedzi jest najwyższa w wątrobie, roślinach strączkowych, owocach morza, orzechach. Nie występuje w produktach mlecznych. Kobalt jest trzecim biomikroelementem biorącym udział w hematopoezie, co przejawia się przy odpowiednio wysokim poziomie miedzi. Kobalt wpływa na aktywność fosfataz jelitowych, jest głównym materiałem do syntezy witaminy B w organizmie12. Największa ilość kobaltu znajduje się w trzustce i bierze udział w tworzeniu insuliny. W naturalnych produktach spożywczych jego zawartość jest niska. W wystarczających ilościach występuje w wodzie rzecznej i morskiej, algach, rybach. Dzienne zapotrzebowanie to 100-200 mcg. Biomikroelementy związane z tworzeniem kości: mangan – 5-10 mg/dobę i stront do 5 mg/dobę. Biomikroelementy związane z chorobami endemicznymi: jod – 100-200 mcg/dobę (wole endemiczne), fluor – maksymalny dopuszczalny współczynnik w wodzie wynosi 1,2 mg/l, w pożywieniu – 2,4-4,8 mg/kg diety. WYKŁAD nr 12. Zagrożenia przemysłowe o charakterze fizycznym, powodowane przez nie zagrożenia zawodowe, zapobieganie im Higieniczne właściwości hałasu, jego regulacja i środki zapobiegające jego negatywnemu wpływowi na organizm Hałas to przypadkowa kombinacja dźwięków o różnej wysokości i głośności, powodująca nieprzyjemne subiektywne odczucie i obiektywne zmiany w narządach i układach. Hałas składa się z pojedynczych dźwięków i ma charakter fizyczny. Propagacja fali dźwiękowej charakteryzuje się częstotliwością (wyrażoną w hercach) i siłą, czyli intensywnością, czyli ilością energii niesionej przez falę dźwiękową przez 1 s do 1 cm2 powierzchnia prostopadła do kierunku rozchodzenia się dźwięku. Siłę dźwięku mierzy się w jednostkach energii, najczęściej w ergach na sekundę na 1 cm.2. Erg równa się sile 1 dyn, tj. sile przyłożonej do masy o wadze 1 g, przyśpieszeniu 1 cm2/ s Ponieważ nie ma możliwości bezpośredniego określenia energii drgań dźwięku, mierzone jest ciśnienie wytwarzane na ciałach, na które spadają. Jednostką ciśnienia akustycznego jest bar, co odpowiada sile 1 dyna na 1 cm.2 powierzchni i równa 1/1 ciśnienia atmosferycznego. Mowa o normalnej głośności wytwarza ciśnienie 000 bar. Postrzeganie hałasu i dźwięku Osoba jest w stanie odbierać wibracje o częstotliwości od 16 do 20 000 Hz jako dźwięk. Wraz z wiekiem czułość analizatora dźwięku maleje, a na starość drgania o częstotliwości powyżej 13 000-15 000 Hz nie wywołują wrażenia słuchowego. Subiektywnie częstotliwość, jej wzrost jest odbierany jako wzrost tonu, wysokości. Zwykle tonie głównemu towarzyszy szereg dodatkowych dźwięków (alikwotów), które powstają w wyniku wibracji poszczególnych części brzmiącego ciała. Ilość i siła alikwotów tworzy pewną barwę lub barwę złożonego dźwięku, dzięki czemu możliwe jest rozpoznanie dźwięków instrumentów muzycznych czy głosów ludzkich. Aby wywołać wrażenia słuchowe, dźwięki muszą mieć określoną siłę. Najmniejsza ilość dźwięku, jaką osoba odbiera, nazywana jest progiem słyszalności dla tego dźwięku. Progi słyszalności dźwięków o różnych częstotliwościach nie są takie same. Najniższe progi mają dźwięki o częstotliwości od 500 do 4000 Hz. Poza tym zakresem progi słyszenia zwiększają się, wskazując na spadek czułości. Wzrost siły fizycznej dźwięku jest subiektywnie odbierany jako wzrost głośności, ale następuje to do pewnej granicy, powyżej której odczuwalny jest bolesny nacisk w uszach - progu bólu lub progu dotyku. Wraz ze stopniowym wzrostem energii dźwiękowej od progu słyszalności do progu bólu ujawniają się cechy percepcji słuchowej: odczucie głośności dźwięku wzrasta nie proporcjonalnie do wzrostu jego energii dźwiękowej, ale znacznie wolniej. Aby więc odczuć ledwo zauważalny wzrost głośności dźwięku, konieczne jest zwiększenie jego siły fizycznej o 26%. Zgodnie z prawem Webera-Fechnera doznanie rośnie proporcjonalnie nie do siły bodźca, ale do logarytmu jego siły. Dźwięki o różnych częstotliwościach o tej samej intensywności fizycznej nie są odbierane przez ucho jako równie głośne. Dźwięki o wysokiej częstotliwości są odbierane jako głośniejsze niż dźwięki o niskiej częstotliwości. Aby określić ilościowo energię dźwięku, zaproponowano specjalną skalę logarytmiczną poziomów natężenia dźwięku w belach lub decybelach. W tej skali siła (10-9 erg/cm2 × s lub 2 × 10-5 W/cm2/ s), w przybliżeniu równy progowi słyszalności dźwięku o częstotliwości 1000 Hz, który w akustyce jest uważany za dźwięk standardowy. Każdy krok o takiej skali, zwany biały, odpowiada 10-krotnej zmianie natężenia dźwięku. 100-krotny wzrost natężenia dźwięku w skali logarytmicznej nazywamy wzrostem poziomu natężenia dźwięku o 2 bele. Wzrost poziomu siły dźwięku o 3 bele odpowiada 1000-krotnemu wzrostowi jego bezwzględnej siły itd. Zatem, aby określić poziom natężenia dowolnego dźwięku lub hałasu w belach, należy podzielić jego bezwzględną moc przez natężenie dźwięku przyjętego jako poziom porównania i obliczyć logarytm dziesiętny tego stosunku.  Gdzie ja1 - siła absolutna; I0 - siła dźwięku poziomu porównawczego. Jeśli wyrazić w bela ogromny zakres natężenia dźwięku o częstotliwości 1000 Hz od progu słyszenia i (poziom zerowy) do progu bólu, to cały zakres w skali logarytmicznej wyniesie 14 Bel. Ze względu na to, że narząd słuchu jest w stanie odróżnić wzrost dźwięku o 0,1 bela, w praktyce przy pomiarze dźwięków stosuje się decybel (dB), czyli jednostkę 10 razy mniejszą od bela. Ze względu na specyfikę percepcji analizatora słuchowego dźwięk o tej samej głośności będzie odbierany przez osobę ze źródeł hałasu o różnych parametrach fizycznych. Tak więc dźwięk 50 dB i częstotliwości 100 Hz będzie odbierany jako równie głośny jak dźwięk 20 dB i częstotliwości 1000 Hz. Aby móc porównywać dźwięki o różnej mocy io różnym składzie częstotliwości pod względem ich głośności, wprowadzono specjalną jednostkę głośności zwaną „fonem”. Jednocześnie jednostką porównawczą jest dźwięk o częstotliwości 1000 Hz, który jest uważany za standardowy. W naszym przykładzie dźwięk 50 dB i częstotliwości 100 Hz będzie równy 20 fonom, ponieważ odpowiada dźwiękowi 20 dB i częstotliwości 1000 Hz. Poziom hałasu, który nie powoduje szkodliwego wpływu na ucho pracowników, czyli tzw. normalny limit głośności przy częstotliwości 1000 Hz, odpowiada 75-80 fonom. Wraz ze wzrostem częstotliwości drgań dźwiękowych w stosunku do normy, granica głośności musi zostać zmniejszona, ponieważ szkodliwy wpływ na narząd słuchu wzrasta wraz ze wzrostem częstotliwości drgań. Jeśli tony tworzące szum są rozmieszczone w sposób ciągły w szerokim zakresie częstotliwości, wówczas taki szum nazywa się ciągłym lub ciągłym. Jeśli jednocześnie siła dźwięków tworzących hałas jest w przybliżeniu taka sama, taki szum nazywa się białym przez analogię z „białym światłem”, charakteryzującym się ciągłym widmem. Definicja i normalizacja hałasu odbywa się zwykle w paśmie częstotliwości równym oktawie, połowie oktawy lub jednej trzeciej oktawy. Oktawa to zakres częstotliwości, w którym górna granica częstotliwości jest dwa razy większa niż dolna (na przykład 40-80, 80-160 itd.). Aby wyznaczyć oktawę, zwykle nie wskazuje się zakresu częstotliwości, ale tak zwane średnie geometryczne częstotliwości. Tak więc dla oktawy 40-80 Hz średnia geometryczna częstotliwości wynosi 62 Hz, dla oktawy 80-160 Hz - 125 Hz itd. Zgodnie ze składem widmowym wszystkie szumy są podzielone na 3 klasy. Klasa 1. Niska częstotliwość (hałasy jednostek wolnoobrotowych o działaniu bezudarowym, hałas przenikający przez bariery dźwiękoszczelne). Najwyższe poziomy w widmie znajdują się poniżej częstotliwości 300 Hz, po czym następuje spadek (co najmniej 5 dB na oktawę). Klasa 2. Hałasy o średniej częstotliwości (odgłosy większości maszyn, obrabiarek i jednostek bezudarowych). Najwyższe poziomy w widmie znajdują się poniżej częstotliwości 800 Hz, a następnie znowu spadek o co najmniej 5 dB na oktawę. Klasa 3. Hałasy o wysokiej częstotliwości (dzwonienie, syczenie, gwizdanie charakterystyczne dla jednostek udarowych, przepływy powietrza i gazu, jednostki pracujące z dużymi prędkościami). Najniższy poziom hałasu w widmie znajduje się powyżej 800 Hz. Rozróżnij hałas: 1) szerokopasmowy o widmie ciągłym powyżej 1 oktawy; 2) tonalny, gdy natężenie hałasu w wąskim zakresie częstotliwości ostro przeważa nad pozostałymi częstotliwościami. Zgodnie z rozkładem energii dźwięku w czasie hałas dzieli się na: 1) stałe, których poziom dźwięku podczas 8-godzinnego dnia pracy zmienia się w czasie o nie więcej niż 5 dB; 2) przerywany, którego poziom dźwięku zmienia się o więcej niż 8 dB w ciągu 5-godzinnego dnia pracy. Odgłosy przerywane dzielą się na: 1) zmienne w czasie, których poziom dźwięku zmienia się w czasie; 2) przerywany, którego poziom dźwięku zmienia się skokowo (o 5 dB lub więcej), a czas trwania interwałów o stałym poziomie wynosi 1 s lub więcej; 3) impuls, składający się z jednego lub więcej sygnałów o czasie trwania krótszym niż 1 s każdy, przy czym poziom dźwięku zmienia się o co najmniej 7 dB. Jeżeli po ekspozycji na hałas o określonym tonie wrażliwość na niego spada (wzrasta próg percepcji) o nie więcej niż 10-15 dB, a jego powrót następuje w ciągu nie więcej niż 2-3 minut, należy pomyśleć o adaptacji. Jeśli zmiana progów jest znaczna, a czas powrotu do zdrowia jest opóźniony, wskazuje to na początek zmęczenia. Główną postacią patologii zawodowej wywołanej intensywnym hałasem jest uporczywy spadek wrażliwości na różne tony i mowę szeptaną (zawodowy ubytek słuchu i głuchota). Wpływ hałasu na ciało Cały kompleks zaburzeń, które rozwijają się w organizmie pod wpływem hałasu, można połączyć w tzw. chorobę hałasową (prof. E. Ts. Andreeva-Galanina). Choroba hałasowa jest chorobą ogólnoustrojową, która rozwija się w wyniku narażenia na hałas, z pierwotnym uszkodzeniem ośrodkowego układu nerwowego i analizatora słuchu. Charakterystyczną cechą choroby hałasowej jest to, że zmiany w organizmie przebiegają zgodnie z typem zespołów astenowo-wegetatywnych i astenoneurotycznych, których rozwój znacznie wyprzedza zaburzenia wynikające z funkcji słuchowej. Objawy kliniczne w organizmie pod wpływem hałasu dzielą się na zmiany swoiste w narządzie słuchu i niespecyficzne – w innych narządach i układach. Regulacja hałasu Regulacja hałasu odbywa się z uwzględnieniem jego charakteru i warunków pracy, przeznaczenia i przeznaczenia pomieszczeń, związanych z nim szkodliwych czynników produkcji. Do higienicznej oceny hałasu stosuje się materiały: SN 2.2.4 / 2.1.8.5622-96 „Hałas w miejscach pracy, w budynkach mieszkalnych, użyteczności publicznej i na terenach mieszkalnych”. W przypadku szumu stałego normalizację przeprowadza się w pasmach oktawowych ze średnią geometryczną częstotliwością 31,5; 63; 125; 250; 500; 1000; 2000; 4000; 8000 Hz. W przypadku przybliżonego oszacowania dopuszcza się pomiar w dBA.Zaletą pomiaru szumu w dBA jest to, że pozwala określić nadmiar dopuszczalnych poziomów hałasu bez analizy widmowej w pasmach oktawowych. Przy częstotliwościach 31,5 i 8000 Hz hałas jest znormalizowany na poziomie odpowiednio 86 i 38 dB. Równoważny poziom dźwięku w dB(A) wynosi 50 dB. W przypadku szumu tonalnego i impulsowego jest o 5 dB mniej. W przypadku hałasu zmiennego w czasie i przerywanego maksymalny poziom dźwięku nie powinien przekraczać 110 dB, a dla hałasu impulsowego maksymalny poziom dźwięku nie powinien przekraczać 125 dB. W niektórych branżach, w odniesieniu do zawodów, racjonowanie odbywa się z uwzględnieniem kategorii dotkliwości i napięcia. Jednocześnie rozróżnia się 4 stopnie nasilenia i napięcia, biorąc pod uwagę kryteria ergonomiczne: 1) dynamiczne i statyczne obciążenie mięśni; 2) obciążenie nerwowe - napięcie uwagi, gęstość sygnałów lub wiadomości przez 1 godzinę, napięcie emocjonalne, przesunięcie; 3) napięcie funkcji analizatora - wizja, ilość pamięci RAM, czyli liczba elementów do zapamiętania przez 2 godziny lub więcej, napięcie intelektualne, monotonia pracy. Przy małym natężeniu, a także lekkim i średnim natężeniu pracy hałas regulowany jest na poziomie 80 dB. Przy takim samym napięciu (małym), ale przy ciężkiej i bardzo ciężkiej formie pracy to o 5 dB mniej. Przy umiarkowanie ciężkiej pracy, ciężkiej i bardzo ciężkiej pracy hałas normalizuje się o 10 dB mniej, tj. 70, 60 i 50 dB. Stopień ubytku słuchu określa wielkość ubytku słuchu przy częstotliwościach mowy, tj. przy częstotliwościach 500, 1000 i 2000 Hz oraz przy częstotliwości zawodowej 4000 Hz. Istnieją 3 poziomy ubytku słuchu: 1) nieznaczny spadek - przy częstotliwościach mowy utrata słuchu występuje o 10-20 dB, a przy częstotliwościach zawodowych - o 60 ± 20 dB; 2) umiarkowany spadek - przy częstotliwościach mowy, ubytek słuchu o 21-30 dB, a przy częstotliwościach zawodowych - o 65 ± 20 dB; 3) znaczny spadek - odpowiednio o 31 dB lub więcej, a przy częstotliwościach profesjonalnych o 70 ± 20 dB. Środki zapobiegania hałasowi Środki techniczne do zwalczania hałasu są różnorodne: 1) zmiana technologii procesów i konstrukcji maszyn będących źródłem hałasu (zastąpienie hałaśliwych procesów cichymi: nitowanie - przez spawanie, kucie i tłoczenie - przez obróbkę ciśnieniową); 2) staranne spasowanie części, smarowanie, wymiana części metalowych na materiały niedźwiękowe; 3) pochłanianie drgań części, stosowanie podkładek dźwiękochłonnych, dobra izolacja podczas instalowania maszyn na fundamentach; 4) montaż tłumików do pochłaniania hałasu powietrza wywiewanego, gazu lub pary; 5) wygłuszenie (wygłuszenie kabin, zastosowanie obudów, zdalne sterowanie). środki planowania. 1. Wskazane jest zaplanowanie umieszczenia hałaśliwych zakładów przemysłowych w pewnej odległości od obiektów, które muszą być chronione przed hałasem. Np. stacje testów silników lotniczych o poziomie hałasu 130 dB powinny być zlokalizowane poza granicami miasta z zachowaniem odpowiedniej strefy ochrony sanitarnej. Hałaśliwe warsztaty powinny być otoczone drzewami pochłaniającymi hałas. 2. Małe pomieszczenia do 40 m3, w której znajduje się hałaśliwy sprzęt, zaleca się wykładanie materiałami dźwiękochłonnymi (tynki akustyczne, płytki itp.). Środki ochrony osobistej: antyfony lub przeciwhałasy: 1) wewnętrzne - korki i wkładki; 2) na zewnątrz - słuchawki i kaski. Najprostszy projekt to sterylny wacik. Skuteczniejsza jest czapka wykonana ze specjalnej ultracienkiej wełny szklanej UTV. Wtyczki mogą być wykonane z miękkiej obudowy, gumy i tworzywa sztucznego. Ich zdolność tłumienia nie przekracza 7-12 dB. Zdolność tłumienia słuchawek przeciwhałasowych VTSNICHOT-2 wynosi w zależności od częstotliwości hałasu: do 500 Hz - 14 dB, do 1000 Hz - 22 dB, w zakresie od 2000 do 4000 Hz - 47 dB. W branżach, w których obserwuje się intensywny hałas, należy przeprowadzać wstępne i okresowe badania lekarskie pracowników z obowiązkowym badaniem słuchu za pomocą audiometrów lub kamertonów. Okresowe badania lekarskie w celu wykrycia nadwrażliwości ucha na hałas należy wykonywać co 3, 6, 12 miesięcy przez pierwsze 3 lata, a następnie co 20 lata w celu wykrycia ubytku słuchu. Osoby, u których stwierdzono znaczny ubytek słuchu między dwoma badaniami okresowymi, a mianowicie wzrost progów o ponad XNUMX dB lub gwałtowne pogorszenie stanu ogólnego, należy przenieść do cichej pracy. Wibracje i ich znaczenie dla zdrowia w miejscu pracy Znajduje szerokie zastosowanie w różnych procesach technologicznych - wibrozagęszczanie, prasowanie, formowanie, wiercenie, obróbka metali, w pracy wielu maszyn i mechanizmów. Wibracja to mechaniczny ruch oscylacyjny, w którym ciało materialne okresowo przechodzi przez to samo stabilne położenie po pewnym czasie. Bez względu na to, jak złożony jest ruch oscylacyjny, jego prostą składową jest oscylacja harmoniczna lub okresowa, która jest regularną sinusoidą. Takie drgania są typowe dla maszyn i narzędzi obrotowych. Ta fluktuacja charakteryzuje się: 1) amplituda - jest to maksymalny ruch punktu oscylacyjnego z jego stabilnej pozycji; 2) częstotliwość to liczba pełnych cykli oscylacji na jednostkę czasu (Hz). Czas potrzebny na ukończenie jednego pełnego cyklu oscylacji nazywa się okresem. Amplituda jest wyrażona w centymetrach lub ułamkach (milimetry lub mikrony). Osoba jest w stanie odczuwać wibracje w zakresie od ułamków herca do 8000 Hz. Wibracje o wyższej częstotliwości są odbierane jako odczucie termiczne. Wibracje o częstotliwości drgań większej niż 16 Hz są również odbierane jako hałas o niskiej częstotliwości. Oscylacje można tłumić. W tym przypadku amplituda oscylacji stale maleje z powodu obecności oporu. Drgania o zmiennej amplitudzie są typowe dla źle wyregulowanych silników, drgania chaotyczne (amplituda chaotyczna) - dla słabo zamocowanych części. Wibracje o amplitudzie mniejszej niż 0,5 mm są tłumione przez tkanki, powyżej 33 mm - działają na układy i narządy. Efekt wibracji zależy od siły, z jaką pracownik trzyma narzędzie (naprężenie statyczne wzmacnia efekt wibracji). Niska temperatura potęguje również efekt wibracji, powodując dodatkowy skurcz naczyń. Zgodnie z metodą transmisji na osobę wibracje dzieli się na: 1) ogólne (wibracje miejsc pracy) - przenoszone przez powierzchnie nośne na ciało ludzkie; 2) lokalnie - przez ręce podczas pracy z różnymi narzędziami (maszynami). Ogólna wibracja według źródła występowania dzieli się na: 1) transport (kategoria 1), wynikający z ruchu pojazdów w terenie; 2) transportowo-technologiczne (kategoria 2), dotykające osobę na stanowisku pracy maszyn o ograniczonej mobilności i poruszających się wyłącznie po specjalnie przygotowanych powierzchniach obiektów przemysłowych, zakładów przemysłowych i wyrobisk górniczych (koparki, żurawie przemysłowe i budowlane, napełniarki do załadunku otwartego -piece paleniskowe, kombajny górnicze, maszyny torowe, układarki betonu itp.); 3) technologiczne (kategoria 3), oddziałujące na osobę w miejscu pracy maszyn stacjonarnych lub przenoszone na miejsca pracy nie posiadające źródeł drgań (maszyny do obróbki metalu i drewna, urządzenia kuźnicze i prasujące; maszyny odlewnicze i elektryczne, stacjonarne instalacje elektryczne; agregaty pompowe i wentylatory, urządzenia dla przemysłu materiałów budowlanych, instalacje dla przemysłu chemicznego, petrochemicznego itp.). Wibracje procesowe dzieli się na: 1) typ A - na stałych stanowiskach pracy obiektów przemysłowych; 2) typ B - w miejscach pracy magazynów, stołówek i innych pomieszczeń, w których nie ma maszyn generujących drgania; 3) typ B - na stanowiskach pracy w pomieszczeniach kierownictwa zakładu, biurach projektowych, laboratoriach, salach lekcyjnych, w pomieszczeniach dla pracowników umysłowych. Regulację drgań przeprowadza się w oparciu o SN 2.2.4/2.1/8.566-96 „Wibracje przemysłowe, wibracje w pomieszczeniach budynków mieszkalnych i użyteczności publicznej”. Drgania lokalne są klasyfikowane według tej samej zasady co ogólna, ale ich źródła są inne: 1) maszyny ręczne z silnikami (lub ręczne narzędzia zmechanizowane), ręczne sterowanie maszynami i urządzeniami; 2) narzędzia ręczne bez silników i części obrabianych. W kierunku działania wzdłuż osi Lokalny: z - oś zbliżona do kierunku przyłożenia siły lub osi przedramienia; x - oś równoległa do osi osłoniętych uchwytów; y - prostopadłe do osi z i x. Ogólny: z - oś pionowa; x - oś pozioma (plecy i klatka piersiowa); y - oś pozioma (ramię i ramię). Według składu częstotliwości. Tabela 2. Skład częstotliwości drgań.  Według cech czasowych 1. Stały (prędkość drgań zmienia się do 6 dB przez ponad 1 min). 2. Niestała (wartość prędkości drgań zmienia się o więcej niż 6 dB przez czas większy lub równy 1 min): 1) drgania oscylacyjne – poziom prędkości drgań zmienia się w sposób ciągły w czasie; 2) przerywany – kontakt operatora z wibracjami zostaje przerwany podczas pracy (czas trwania przerw, w których kontakt z wibracjami trwa dłużej niż 1 s); 3) impuls - składa się z jednego lub więcej uderzeń, każde o czasie trwania krótszym niż 1 s. Wpływ wibracji na ciało Wibracja przekazywana do organizmu człowieka, niezależnie od miejsca kontaktu, rozchodzi się po całym ciele. Skóra powierzchni dłoniowej końcowych paliczków palców ma najwyższą wrażliwość na wibracje. Największą wrażliwość obserwuje się na drgania o częstotliwościach 100-250 Hz, przy czym w dzień czułość jest wyraźniejsza niż rano i wieczorem. Czynnik wibracyjny służy jako źródło wielu chorób, zjednoczonych w literaturze krajowej pod ogólną nazwą „choroba wibracyjna”. Poszczególne postacie tej choroby znacznie różnią się od siebie zarówno obrazem klinicznym, rozwojem i przebiegiem, jak i mechanizmem jej występowania oraz patogenezą. Istnieją 3 główne formy choroby wibracyjnej: 1) wibracje obwodowe lub lokalne, ze względu na dominujący wpływ wibracji lokalnych na ręce pracowników; 2) forma mózgowa lub wibracja ogólna, spowodowana dominującym efektem wibracji ogólnej; 3) forma mózgowo-obwodowa lub pośrednia, która jest generowana przez połączone działanie wibracji ogólnej i lokalnej. Postać mózgowa występuje u robotników podczas wibrozagęszczania betonu, kierowców ciężarówek, kolejarzy. Choroba wibracyjna robotników betonowych charakteryzuje się ciężkością i napięciem. Wraz z nim na pierwszy plan wysuwają się zmiany w układzie nerwowym, przebiegające zgodnie z typem ciężkiej vasoneurozy. Przyjmuje się, że jest to postać mózgowa z równoczesną obecnością zmian miejscowych, z podobnymi objawami i zespołami, jakie obserwuje się w chorobie wibracyjnej wywołanej działaniem wibracji miejscowej. Mogą wystąpić „kryzysy wegetatywne” - zawroty głowy, drętwienie, ból brzucha, serca, kończyn. Pacjenci cierpią na bezsenność, migotanie, impotencję, utratę apetytu, nagłą utratę masy ciała, nadmierną drażliwość. Drgania przenoszone z pojazdów mogą prowadzić do chorób narządów wewnętrznych, układu mięśniowo-szkieletowego, zmian czynnościowych aparatu przedsionkowego, rozwoju bólu słonecznego, upośledzenia funkcji wydzielniczych i motorycznych żołądka, zaostrzenia procesów zapalnych w obrębie narządów miednicy mniejszej, impotencji. Mogą wystąpić znaczne zmiany w odcinku lędźwiowym kręgosłupa, zapalenie korzeni. W przypadku choroby wibracyjnej procesy metaboliczne mogą zostać zakłócone, cierpi na metabolizm węglowodanów, białek, fosforu, zmienia się stan funkcjonalny tarczycy. Przy miejscowym narażeniu na wibracje pojawia się marmurkowatość skóry, ból kończyn, najpierw w nocy, a następnie ciągła utrata wszelkiego rodzaju wrażliwości. Po stronie układu mięśniowego tunelerzy i wiertacze często doświadczają spastycznego stanu niektórych grup mięśni, drgawek, zwyrodnienia tkanki mięśniowej, hiperkalcyfikacji tkanki mięśniowej, w wyniku czego dochodzi do jej stwardnienia. W niektórych przypadkach, z powodu uszkodzenia obwodowych włókien motorycznych, rozwija się zanik małych mięśni rąk i obręczy barkowej, a siła mięśni maleje. Podczas pracy z instrumentami wibracyjnymi często dochodzi do zmian w aparacie kostno-stawowym, zmniejsza się elastyczność chrząstki stawowej. Często rozwija się aseptyczna chondroosteonekroza, która atakuje małe kości nadgarstka i nasady kości długich. Istnieją 4 etapy choroby wibracyjnej. Etap 1 charakteryzuje się subiektywnymi zjawiskami (nocne krótkie bóle kończyn, parestezje, hipotermia, umiarkowana akrocyjanoza). Etap 2: zwiększony ból, utrzymujące się zaburzenia wrażliwości skóry na wszystkich palcach i przedramieniu, silny skurcz naczyń, nadmierna potliwość. Etap 3: utrata wszystkich rodzajów wrażliwości, objaw „martwego palca”, zmniejszenie siły mięśni, rozwój zmian kostno-stawowych, zaburzenia czynnościowe ośrodkowego układu nerwowego o charakterze astenicznym i astenoneurotycznym. Etap 4: zmiany w dużych naczyniach wieńcowych i mózgowych, postępujący zanik mięśni rąk i nóg. Etapy 1 i 2 są całkowicie uleczalne. W trzecim etapie po zabiegu konieczne jest usunięcie z pracy związanej z wibracjami i chłodzeniem. Ciężkie formy choroby ostro ograniczają zdolność do pracy, zawsze są wskazaniem do przeniesienia pracowników do niepełnosprawności III, a czasem II grupy. Zapobieganie niekorzystnym skutkom wibracji Wśród środków mających na celu wyeliminowanie niekorzystnych skutków wibracji znajdują się: 1) środki higieny; 2) środki techniczne. Za pomocą środków technicznych można wyeliminować lub znacznie ograniczyć występowanie drgań. To racjonalny projekt narzędzi ręcznych. Przykładem są odporne na drgania pneumatyczne narzędzia udarowe, różne sposoby amortyzacji i izolacji drgań, zastosowanie podpór tłumiących drgania do ochrony dłoni podczas nitowania. Jeżeli nie jest możliwe całkowite wyeliminowanie drgań, konieczne jest ograniczenie ich propagacji. Osiąga się to poprzez instalowanie maszyn i obrabiarek na fundamentach z filcu lub korka. Szczelina powietrzna wokół fundamentu zapobiega również przenoszeniu drgań. Higiena środków zapobiegawczych 1. Racjonowanie wibracji 3 stołowy.  Tabela 4. Zapobieganie chorobom wibracyjnym.  2. Ograniczenie czasu ekspozycji na wibracje. Praca z narzędziem wibracyjnym nie dłużej niż 2/3 dnia pracy, 10-15 minut, przerwa po każdej godzinie pracy. 3. Eliminacja warunków sprzyjających występowaniu choroby wibracyjnej: temperatura powietrza w pomieszczeniu nie mniejsza niż 16°C przy wilgotności 40-60% i prędkości powietrza 0,3 m/s. Konieczne jest zapewnienie lokalnego ogrzewania pracowników na stanowiskach pracy. Zaleca się stosowanie rękawic z podkładkami antywibracyjnymi. 4. Zwiększenie odporności organizmu: stosowanie zabiegów wodnych (ciepłe kąpiele kończyn w temperaturze 35-36 ° C, codzienna gimnastyka przemysłowa, automasaż). Ze względu na zwiększone zniszczenia w organizmie pod wpływem hałasu i wibracji witamin rozpuszczalnych w wodzie, do diety należy włączyć pokarmy będące źródłem składników odżywczych. Wybierając metody przetwarzania technologicznego produktów spożywczych, należy preferować takie, które nie powodują pojawienia się substancji drażniących ośrodkowy układ nerwowy. Dlatego pożądane jest stosowanie duszenia zamiast pieczenia, aby wykluczyć wędliny itp. Wszyscy pracownicy narażeni na drgania poddawani są raz w roku okresowym badaniom lekarskim. WYKŁAD nr 13. Stan zdrowia dzieci i młodzieży Ocena stanu zdrowia dzieci i młodzieży. Grupy zdrowia Stan zdrowia młodego pokolenia jest ważnym wskaźnikiem dobrostanu społeczeństwa i państwa, odzwierciedlającym nie tylko obecną sytuację, ale także prognozę na przyszłość. Stale niekorzystna tendencja pogarszania się stanu zdrowia dzieci ustabilizowała się dziś na tyle, że stwarza realne zagrożenie dla bezpieczeństwa narodowego kraju. Następuje spadek wskaźnika urodzeń, wzrost śmiertelności niemowląt, znaczny spadek odsetka zdrowych dzieci przy urodzeniu, wzrost liczby niepełnosprawnych od dzieciństwa, pacjentów z przewlekłą patologią. Z analizy obecnej sytuacji wynika, że przyczynami takiej katastrofalnej sytuacji są niestabilność społeczno-gospodarcza w społeczeństwie, niekorzystny stan sanitarny środowiska dzieci (warunki i tryb edukacji, warunki życia itp.), sytuacja środowiskowa, reforma systemu edukacji i opieki zdrowotnej, niska aktywność medyczna i wiedza sanitarna ludności, ograniczenie pracy profilaktycznej itp. Niewątpliwie pojawiająca się i utrzymująca się tendencja do pogarszania się wskaźników zdrowia dzieci pociągnie za sobą pogorszenie stanu zdrowia młodszego pokolenia we wszystkich grupach wiekowych i niezmiennie wpłynie na jakość zasobów pracy i reprodukcję przyszłych pokoleń. Pojęcie zdrowia dzieci i młodzieży należy rozumieć jako stan pełnego dobrostanu społeczno-biologicznego i psychicznego, harmonijnego, odpowiedniego do wieku rozwoju fizycznego, normalnego poziomu funkcjonowania wszystkich narządów i układów organizmu oraz braku chorób. Jednak pojęcie „zdrowie” obejmuje nie tylko znaki bezwzględne i jakościowe, ale także ilościowe, ponieważ istnieje również ocena stopnia zdrowia, czyli zdolności adaptacyjnych organizmu. Zgodnie z definicją V. Yu Veltishcheva: „Zdrowie to stan aktywności życiowej odpowiadający biologicznemu wiekowi dziecka, harmonijnej jedności cech fizycznych i intelektualnych, powstawaniu reakcji adaptacyjnych i kompensacyjnych w procesie wzrostu”. W związku z tym szczególne znaczenie ma definicja wskaźników i kryteriów stanu zdrowia populacji dzieci. Początkowo ocena stanu zdrowia dzieci podczas badań profilaktycznych dokonywana była wyłącznie na podstawie „zdrowych” lub „chorych”, czyli mających przewlekłą chorobę. Jednak zgrubny podział populacji dzieci na „zdrowe” i „chorych” nie pozwalał na zwrócenie uwagi na terminową korektę odchyleń przedchorobowych, a zatem nie zapewniał odpowiedniego profilaktycznego kierunku badań. Aby przezwyciężyć te niedociągnięcia, prof. S. M. Grombakh i współautorzy (1982) opracowali „Metodykę kompleksowej oceny stanu zdrowia dzieci i młodzieży podczas masowych badań lekarskich”, która obowiązuje do 2004 roku. Stworzenie metodyki oparto na jasnej jakościowej i ilościowej złożonej charakterystyce stanu zdrowia. Aby zapewnić kompleksowe podejście do oceny stanu zdrowia, zaproponowano 4 podstawowe kryteria: 1) obecność lub nieobecność w czasie badania chorób przewlekłych; 2) osiągnięty poziom rozwoju (fizycznego i psychicznego), stopień jego harmonii; 3) poziom stanu funkcjonalnego głównych układów ciała; 4) stopień odporności organizmu na niekorzystne wpływy zewnętrzne. Obecnie na podstawie uzyskanych w ostatnich latach danych dotyczących stanu zdrowia dzieci, jego cech, informacji o przebiegu chorób, a także poszerzonych możliwości diagnostycznych ustalono, że pewne zmiany i uzupełnienia dotychczasowej metodyki być wykonane. Zgodnie z rozporządzeniem Ministerstwa Zdrowia Federacji Rosyjskiej z dnia 30.12.2003 grudnia 621 r. Nr 4, kompleksową kompleksową ocenę stanu zdrowia, opartą na XNUMX kryteriach zaproponowanych przez M. S. Grombacha i umożliwiającą przypisanie każdemu dziecku określonej grupy zdrowia, zwraca uwagę nie tylko na brak lub obecność chorób, ale także pozwala określić ich postacie prenosologiczne i przedchorobowe. Zgodnie z podanymi kryteriami zdrowotnymi i metodologicznymi podejściami do ich identyfikacji dzieci, w zależności od stanu zdrowia, można przypisać do następujących grup zdrowia. Grupa I - dzieci zdrowe o prawidłowym, odpowiednim do wieku rozwoju fizycznym i neuropsychicznym, bez odchyleń funkcjonalnych i morfofunkcjonalnych. Obecnie, według Instytutu Badawczego Higieny Dzieci i Młodzieży, średnie obłożenie I grupy zdrowia w Rosji nie przekracza 10%, aw niektórych regionach kraju sięga tylko 3-6%, co niewątpliwie odzwierciedla problemy sanitarno-epidemiologiczne ludności. Grupa II - dzieci, które nie cierpią na choroby przewlekłe, ale mają nieprawidłowości czynnościowe lub morfofunkcjonalne, rekonwalescentów, zwłaszcza tych, którzy przebyli ciężkie i umiarkowane choroby zakaźne, z ogólnym opóźnieniem rozwoju fizycznego bez patologii endokrynologicznej, a także dzieci z niskim poziomem odporności organizmu - często (4 razy lub więcej w roku) i (lub) przez długi czas (ponad 25 dni kalendarzowych na jedną chorobę) chore. Z danych Instytutu Higieny Dzieci i Młodzieży wynika, że w ciągu ostatnich 10 lat we wszystkich grupach wiekowych nastąpił szybki wzrost liczby zaburzeń czynnościowych (1,5-krotny), a także wzrosło obłożenie drugiej grupy zdrowia średnio od 20 do 35%. Obecność odchyleń funkcjonalnych, które tak często determinują przypisanie dziecka do II grupy zdrowia, mają pewne wzorce występowania w stanie zdrowia dzieci, w zależności od ich wieku. W przypadku niemowląt najczęściej charakterystyczne jest występowanie nieprawidłowości czynnościowych we krwi i objawów alergicznych bez wyraźnego charakteru organicznego. W młodym wieku (do 3 lat) - w układzie pokarmowym. W wieku przedszkolnym odchylenia występują w największej liczbie układów organizmu – nerwowym, oddechowym, moczowym, a także w układzie mięśniowo-szkieletowym i narządach laryngologicznych. W wieku szkolnym maksymalna liczba odchyleń występuje w układzie sercowo-naczyniowym i narządzie wzroku (szczególnie w okresach zmniejszonej adaptacji do czynności edukacyjnych. Grupa III - dzieci cierpiące na choroby przewlekłe w okresie remisji (odszkodowanie). Średnio w Rosji obserwuje się stałą tendencję wzrostową liczby chorób przewlekłych wśród dzieci i młodzieży. Obłożenie III grupy zdrowia wzrasta u dzieci w wieku przedszkolnym i silnie zaznacza się w okresie szkolnym (połowa uczniów w wieku 7-9 lat i ponad 60% licealistów choruje przewlekle), osiągając poziom 65-70%. Rośnie liczba uczniów z wieloma diagnozami. Dzieci w wieku szkolnym 7-8 lat mają średnio 2 diagnozy, 10-11 lat - 3 diagnozy, 16-17 lat - 3-4 diagnozy, a 20% uczniów szkół średnich ma w wywiadzie 5 lub więcej zaburzeń czynnościowych i chorób przewlekłych. Grupa IV - dzieci cierpiące na choroby przewlekłe na etapie subkompensacji. Grupa V - dzieci cierpiące na choroby przewlekłe w fazie dekompensacji, dzieci niepełnosprawne. Jeśli u jednego dziecka występuje kilka nieprawidłowości funkcjonalnych i chorób, ostateczną ocenę stanu zdrowia przeprowadza się według najcięższego z nich. W przypadku kilku chorób, z których każda służy jako podstawa do skierowania pacjenta do grupy III i zmniejszenia możliwości funkcjonalnych organizmu, pacjent jest kierowany do grupy IV. Szczególne znaczenie profilaktyczne ma przydział II grupy zdrowia, ponieważ zdolności funkcjonalne dzieci i młodzieży przypisanej do tej grupy są zmniejszone, a przy braku kontroli lekarskiej, odpowiednich środków naprawczych i terapeutycznych, mają wysokie ryzyko przewlekłej patologii. Główną metodą pozwalającą na uzyskanie cech, na podstawie których podawana jest kompleksowa ocena stanu zdrowia, jest profilaktyczne badanie lekarskie. Dla dzieci w wieku 3 lat i starszych przewidziane są następujące okresy egzaminów: 3 lata (przed wejściem do placówki wychowania przedszkolnego), 5 lat 6 miesięcy lub 6 lat (rok przed rozpoczęciem szkoły), 8 lat (po zakończeniu I klasa szkolna), 1 lat (przy przejściu na edukację przedmiotową), 10 lat, 12-14 lat. Podział dzieci według grup zdrowia jest szeroko stosowany w pediatrii i do jednorazowej oceny stanu zdrowia w zespole. Podział dzieci na grupy zdrowia jest bardzo ważny dla: 1) charakterystykę stanu zdrowia populacji dzieci, uzyskanie statystycznych przekrojów wskaźników zdrowia oraz liczby odpowiednich grup zdrowia; 2) porównawcze porównanie grup dzieci w różnych grupach, instytucjach edukacyjnych, różnych terytoriach w czasie; 3) ocena skuteczności pracy profilaktycznej i leczniczej w placówkach medycznych dla dzieci w oparciu o przechodzenie dzieci z jednej grupy zdrowia do drugiej; 4) identyfikację i porównanie wpływu czynników ryzyka na zdrowie dzieci i młodzieży; 5) określenie zapotrzebowania na specjalistyczne usługi i personel. Kryteria określania, metody i zasady badania stanu zdrowia populacji dziecięcej Zdrowie populacji dzieci składa się ze zdrowia jednostek, ale jest również uważane za cechę zdrowia publicznego. Zdrowie publiczne jest nie tylko pojęciem medycznym, ale w dużej mierze kategorią publiczną, społeczną i ekonomiczną, ponieważ zewnętrzne środowisko społeczne i naturalne jest zapośredniczone przez specyficzne warunki życia ludności. W ostatnich latach intensywnie rozwija się kierunek związany z wykorzystaniem wielopoziomowego systemu oceny stanu zdrowia populacji dzieci. Główne grupy wskaźników statystycznych stosowanych do scharakteryzowania zdrowia publicznego kontyngentu dzieci i młodzieży to: 1) medyczne i demograficzne; 2) rozwój fizyczny; 3) podział dzieci według grup zdrowia; 4) zachorowalność; 5) dane o niepełnosprawności. Kryteria medyczne i demograficzne charakteryzujące stan populacji dzieci obejmują: 1) płodność - wskaźnik charakteryzujący proces odnowy nowych pokoleń, który opiera się na czynnikach biologicznych wpływających na zdolność organizmu do reprodukcji potomstwa; 2) śmiertelność - wskaźnik charakteryzujący intensywność procesu zgonu osób w określonym wieku i płci w populacji; 3) przyrost naturalny - uogólniająca charakterystyka przyrostu naturalnego; można wyrazić jako liczbę bezwzględną jako różnicę między liczbą urodzeń a liczbą zgonów w ciągu roku lub obliczyć jako różnicę między współczynnikami urodzeń i zgonów; 4) przeciętne trwanie życia – wskaźnik określający, ile średnio lat będzie musiało żyć dane pokolenie urodzonych, jeśli przez całe życie tego pokolenia wskaźniki umieralności pozostaną takie, jak ukształtowały się w chwili obecnej. Wskaźnik przeciętnego trwania życia obliczany jest na podstawie współczynników umieralności według wieku, konstruując tablice umieralności; 5) umieralność niemowląt – wskaźnik charakteryzujący umieralność dzieci żywo urodzonych od urodzenia do 1 roku życia. Kolejnym wskaźnikiem charakteryzującym stan populacji dzieci jest rozwój fizyczny. Rozwój fizyczny jest jednym z obiektywnych i informacyjnych wskaźników stanu zdrowia populacji dzieci, który obecnie zmienia się równie gwałtownie jak inne wskaźniki (zachorowalność, śmiertelność itp.). Rozwój fizyczny rozumiany jest jako zespół właściwości morfologicznych i funkcjonalnych oraz cech rosnącego organizmu, a także poziomu jego dojrzewania biologicznego (wiek biologiczny). Analiza rozwoju fizycznego umożliwia ocenę tempa dojrzewania biologicznego i harmonii stanu morfofunkcjonalnego, zarówno jednostki, jak i całej populacji dzieci. Rozwój fizyczny jest integralnym wskaźnikiem (wskaźnik) stanu sanitarnego i higienicznego populacji dziecięcej, ponieważ w dużej mierze zależy od różnych czynników zewnętrznych i wewnętrznych. Istnieją 3 grupy głównych czynników, które określają kierunek i stopień rozwoju fizycznego: 1) czynniki endogenne (dziedziczność, skutki wewnątrzmaciczne, wcześniactwo, wady wrodzone itp.); 2) czynniki przyrodnicze i klimatyczne siedliska (klimat, ukształtowanie terenu, zanieczyszczenie atmosfery itp.); 3) czynniki społeczno-ekonomiczne i społeczno-higieniczne (stopień rozwoju gospodarczego, warunki życia, życie, żywienie, wychowanie i edukacja dzieci, poziom kulturalno-oświatowy, umiejętności higieniczne itp.). Wszystkie powyższe czynniki działają w jedności i współzależności, jednak ponieważ rozwój fizyczny jest wskaźnikiem wzrostu i formowania się ciała, podlega nie tylko prawom biologicznym, ale także w większym stopniu zależy od złożonego zestawu społecznych warunków, które mają decydujące znaczenie. Środowisko społeczne, w którym dziecko się znajduje, w dużej mierze kształtuje i zmienia jego zdrowie, w tym określa poziom i dynamikę rozwoju fizycznego. Systematyczne monitorowanie wzrostu i rozwoju dzieci i młodzieży w Rosji jest integralną częścią państwowego systemu medycznej kontroli zdrowia młodego pokolenia. Algorytm takiej obserwacji obejmuje antropometrię, somatoskopię, fizjometrię oraz standaryzowaną ocenę uzyskanych danych. Podział dzieci według grup zdrowia jest wykorzystywany jako wyraźna charakterystyka zdrowia populacji dziecięcej, jako wskaźnik dobrostanu sanitarnego. Według WHO, jeśli ponad 80% dzieci w badanej populacji należy do grup zdrowia II-III, oznacza to, że populacja nie jest zdrowa. Definiowanie kryteriów charakteryzujących i determinujących rozkład dzieci i młodzieży według grup zdrowia dokonywane jest z uwzględnieniem wcześniej uwzględnionych tzw. definiujących oznak zdrowia. Zachorowalność jest jednym z najważniejszych kryteriów charakteryzujących stan zdrowia populacji dzieci. W szerokim sensie zapadalność odnosi się do danych dotyczących rozpowszechnienia, struktury i dynamiki różnych chorób zarejestrowanych w populacji jako całości lub jej poszczególnych grupach (terytorialnych, wieku, płci itp.). W badaniu zachorowalności konieczne jest stosowanie jednej podstawy metodologicznej, w tym prawidłowego używania terminów i ich powszechnego rozumienia, ujednoliconego systemu rejestrowania, gromadzenia i analizowania informacji. Źródłem informacji o zachorowalności są dane o szukaniu opieki medycznej, dane o badaniach lekarskich oraz dane o przyczynach zgonów. Aby zbadać i scharakteryzować zachorowalność dzieci, rozróżnia się 3 koncepcje: sama zachorowalność, występowanie chorób i patologiczna podatność. Chorobowość (pierwotna zachorowalność) - liczba chorób, które nie były wcześniej nigdzie rejestrowane i zostały po raz pierwszy wykryte w danym roku kalendarzowym. Rozpowszechnienie (zachorowalność) – łączna liczba wszystkich istniejących chorób, zarówno wykrytych po raz pierwszy w danym roku, jak i w poprzednich latach, z powodu których pacjent ponownie szukał pomocy medycznej w danym roku kalendarzowym. Istnieją istotne różnice między tymi dwoma pojęciami, które są niezbędne do prawidłowej analizy wyników. W rzeczywistości zapadalność jest wskaźnikiem bardziej wrażliwym na zmiany warunków środowiskowych w badanym roku kalendarzowym. Analizując ten wskaźnik na przestrzeni wielu lat, można uzyskać bardziej poprawne wyobrażenie o częstości występowania i dynamice zachorowalności, a także o skuteczności kompleksu środków higienicznych i terapeutycznych mających na celu jego zmniejszenie. Wskaźnik zachorowalności jest bardziej stabilny w stosunku do różnych wpływów środowiskowych, a jego wzrost nie oznacza negatywnych zmian w stanie zdrowia populacji dziecięcej. Wzrost ten może być spowodowany poprawą leczenia chorych dzieci i wydłużeniem ich życia, co prowadzi do „kumulacji” kontyngentów dzieci będących na ewidencji ambulatoryjnej. Współczynnik zachorowalności umożliwia również ustalenie częstotliwości wizyt, identyfikację dzieci długo i wielokrotnie chorujących, które nigdy nie chorowały w ciągu roku kalendarzowego. Liczbę dzieci często chorych w ciągu roku określa się jako procent liczby przebadanych. Często za chore dzieci uważa się te, które zachorowały 4 lub więcej razy w ciągu roku. Liczbę dzieci długotrwale chorych w ciągu roku określa się jako procent liczby badanych. Dzieci chore dłużej niż 25 dni kalendarzowych są uważane za długotrwale chore. Liczbę dzieci, które nigdy nie chorowały przez rok, jako procent ogólnej liczby badanych, określa się jako „wskaźnik zdrowia”. Dolegliwości patologiczne – zespół schorzeń stwierdzonych podczas badań lekarskich, a także nieprawidłowości morfologiczne lub czynnościowe, postacie przedchorobowe i stany, które mogą później wywołać chorobę, ale do czasu badania nie zmuszają jeszcze nosiciela do szukania pomocy medycznej. Wzrost częstości występowania ciężkich postaci patologii w dużej mierze determinuje wzrost częstości niepełnosprawności w dzieciństwie. 5. Niepełnosprawność u dzieci (wg WHO) jest istotnym ograniczeniem życia, prowadzącym do nieprzystosowania społecznego z powodu naruszenia rozwoju i wzrostu dziecka, zdolności do samoobsługi, ruchu, orientacji, kontroli własnego zachowania, nauka, komunikacja, praca w przyszłości. W ciągu ostatnich 5 lat liczba niepełnosprawnych dzieci w każdym wieku wzrosła o 170 tysięcy osób, częstość występowania niepełnosprawności dziecięcej wynosi 200 na 10 000 populacji dzieci. Jednocześnie ponad 65% niepełnosprawnych to dzieci w wieku dorastania (10-17 lat włącznie). W strukturze przyczyn niepełnosprawności wieku dziecięcego wiodące miejsce zajmują choroby zakaźne i somatyczne (25,7%). Czynniki wpływające na zdrowie dzieci i młodzieży W procesie ontogenezy okres dzieciństwa i adolescencji, od 0 do 17 roku życia, jest niezwykle intensywnym okresem przegrupowań morfofunkcjonalnych, które należy brać pod uwagę przy ocenie kształtowania się zdrowia. Jednocześnie ten okres wieku charakteryzuje się wpływem całego szeregu uwarunkowań społecznych i ich częstą zmianą (żłobek, przedszkole, szkoła, przygotowanie zawodowe, aktywność zawodowa). Populacja dzieci jest narażona na różne czynniki środowiskowe, z których wiele uważa się za czynniki ryzyka rozwoju niekorzystnych zmian w ciele. W występowaniu odchyleń w stanie zdrowia dzieci i młodzieży decydujące znaczenie mają trzy grupy czynników: 1) czynniki charakteryzujące genotyp populacji („obciążenie genetyczne”); 2) styl życia; 3) stan środowiska. Czynniki społeczne i środowiskowe nie działają w izolacji, ale w złożonej interakcji z czynnikami biologicznymi, w tym dziedzicznymi. Powoduje to zależność częstości występowania dzieci i młodzieży zarówno od środowiska, w którym się znajdują, jak i od genotypu i biologicznych wzorców wzrostu i rozwoju. Według danych WHO udział czynników społecznych i stylu życia w kształtowaniu stanu zdrowia wynosi około 40%, czynników zanieczyszczenia środowiska – 30% (w tym właściwe warunki naturalne i klimatyczne – 10%), czynników biologicznych – 20%, opieki medycznej – 10%. Jednak wartości te są uśredniane, nie uwzględniają związanych z wiekiem cech wzrostu i rozwoju dzieci, powstawania patologii w niektórych okresach ich życia, występowania czynników ryzyka. Rola niektórych czynników socjogenetycznych i medyczno-biologicznych w powstawaniu niekorzystnych zmian stanu zdrowia jest różna w zależności od płci i wieku osobnika. Niektóre czynniki wpływają na zdrowie dzieci: 1) medyczne i biologiczne czynniki ryzyka w okresie ciąży i porodu matki: wiek rodziców w momencie narodzin dziecka, choroby przewlekłe u rodziców, ostre choroby matki w czasie ciąży, przyjmowanie różnych leków w czasie ciąży, psychotrauma w czasie ciąży, powikłania ciąży (zwłaszcza ciąża w drugiej połowie ciąży) i porodu itp.; 2) czynniki ryzyka wczesnego dzieciństwa: masa urodzeniowa, schematy żywienia, odchylenia w stanie zdrowia w pierwszym roku życia itp.; 3) czynniki ryzyka charakteryzujące warunki i styl życia dziecka: warunki mieszkaniowe, dochody i poziom wykształcenia rodziców (przede wszystkim matek), palenie rodziców, skład rodziny, klimat psychologiczny w rodzinie, stosunek rodziców do realizacji działań profilaktycznych i środki terapeutyczne itp. Oceniając wkład poszczególnych czynników składających się na grupę społeczno-higieniczną, należy pamiętać, że ich rola jest różna w różnych grupach wiekowych. W wieku do 1 roku wśród czynników społecznych decydujące znaczenie ma charakter rodziny i wykształcenie rodziców. W wieku 1-4 lat znaczenie tych czynników maleje, ale nadal pozostaje dość znaczące. Jednak już w tym wieku wzrasta rola warunków mieszkaniowych i dochodów rodziny, trzymania zwierząt i palących krewnych w domu. Ważnym czynnikiem jest uczęszczanie dziecka do placówki przedszkolnej. Jest to najważniejsze w grupie wiekowej 1-4 lata. W wieku szkolnym najważniejsze są czynniki środowiska wewnątrzmieszkaniowego, w tym środowiska wewnątrzszkolnego, które w klasach podstawowych stanowią 12,5%, a do końca szkoły 20,7%, czyli rosną prawie 2-krotnie. Jednocześnie udział czynników socjalno-higienicznych w tym samym okresie wzrostu i rozwoju dziecka spada z 27,5% w momencie rozpoczęcia nauki w szkole do 13,9% na koniec edukacji. Wśród czynników biologicznych we wszystkich grupach wiekowych dzieci głównymi czynnikami mającymi największy wpływ na zachorowalność są choroby matki w czasie ciąży oraz powikłania w czasie ciąży. Ponieważ obecność powikłań przy porodzie (przedwczesny, późny, szybki poród, osłabienie porodowe) może prowadzić do pogorszenia stanu zdrowia w przyszłości, pozwala nam to również traktować je jako czynniki ryzyka. Spośród czynników wczesnego dzieciństwa szczególne znaczenie ma naturalne żywienie i higienicznie poprawna opieka nad dzieckiem. Każdy wiek charakteryzuje się przewagą pewnych czynników ryzyka, co determinuje potrzebę zróżnicowanego podejścia do oceny roli i udziału czynników, planowania i wdrażania działań profilaktycznych i zdrowotnych. Najbardziej wskazane jest obiektywne zbadanie czynników wpływających na zdrowie dzieci i młodzieży za pomocą specjalnych sformalizowanych map, kwestionariuszy itp. WYKŁAD nr 14. Rozwój fizyczny dzieci i młodzieży, metody ich oceny Wskaźniki rozwoju fizycznego Dla pełnego obrazu stanu zdrowia młodszego pokolenia, oprócz zachorowalności, danych demograficznych, konieczne jest również przestudiowanie wiodącego kryterium stanu zdrowia organizmu dziecka – rozwoju fizycznego. Termin „rozwój fizyczny” oznacza z jednej strony proces kształtowania się i dojrzewania ciała dziecka, z drugiej stopień tego dojrzewania w danym okresie czasu, czyli ma co najmniej dwa znaczenia. Wychodząc z tego, rozwój fizyczny jest rozumiany jako zespół cech i właściwości morfologicznych, funkcjonalnych, a także poziom rozwoju biologicznego (wiek biologiczny) organizmu, który charakteryzuje proces dojrzewania dziecka na określonym etapie życia. Rozwój fizyczny rozwijającego się organizmu jest jednym z głównych wskaźników zdrowia dziecka. Im bardziej znaczące naruszenia w rozwoju fizycznym, tym większe prawdopodobieństwo choroby. Jednocześnie, zgodnie z przepisami, rozwój fizyczny uzależniony jest od szeregu czynników o charakterze społeczno-ekonomicznym, biomedycznym i środowiskowym. Pozwala to na rozważenie rozwoju fizycznego od czasu badania F. F. Erismana rozwoju fizycznego dzieci i pracujących nastolatków-pracowników włókienniczych w manufakturze Glukhovskaya w prowincji moskiewskiej w latach 1878-1886. jako obiektywny wskaźnik dobrostanu sanitarno-epidemiologicznego ludności. Badanie rozwoju fizycznego odbywa się jednocześnie z badaniem stanu zdrowia podczas pogłębionych badań lekarskich prowadzonych w placówkach dla dzieci i młodzieży. Badanie rozwoju fizycznego dziecka rozpoczyna się od ustalenia jego wieku kalendarzowego (chronologicznego). Dla każdego badanego dziecka należy ustalić dokładny wiek w momencie badania, wyrażony w latach, miesiącach i dniach. Jest to konieczne ze względu na fakt, że tempo zmian wskaźników rozwoju fizycznego nie jest takie samo w różnych okresach życia dziecka, dlatego biorąc pod uwagę zmieniające się tempo rozwoju, grupowanie wiekowe odbywa się w różnych odstępach czasu ( "krok czasu"). Dla dzieci od pierwszego roku życia - co 1 miesiąc. Dla dzieci od 1 roku do 3 lat - co 3 miesiące. Dla dzieci od 3 do 7 lat - co 6 miesięcy. Dla dzieci powyżej 7 lat - co roku. Dlatego przy grupowaniu wiekowym błędem byłoby liczenie pełnych przeżytych lat, bo w tym przypadku np. 8-latki musiałyby obejmować te, które właśnie skończyły 8 lat, i te, które mają 8 lat i 6 miesięcy od urodzenia, a nawet te, które mają 8 lat 11 miesięcy 20 dni. Stosowana jest zatem inna metoda, zgodnie z którą dzieci w wieku od 8 lat i 7 miesięcy do 6 lat i 8 miesięcy 5 dni klasyfikuje się jako dzieci 29-letnie, od 9 lat 8 miesięcy do 6 lat 9 miesięcy 5 dni itd. Ponadto program ujednoliconych badań antropometrycznych obejmuje określenie szeregu podstawowych cech morfologicznych i funkcjonalnych całej odmiany. Należą do nich znaki somatometryczne, somatoskopowe i fizjometryczne. Somatometria obejmuje określenie długości, masy ciała, obwodu klatki piersiowej. Długość ciała jest całkowitym wskaźnikiem charakteryzującym stan procesów plastycznych (wzrostu) w ciele; jest to najbardziej stabilny wskaźnik ze wszystkich wskaźników rozwoju fizycznego. Masa ciała wskazuje na rozwój układu mięśniowo-szkieletowego, tłuszczu podskórnego, narządów wewnętrznych; w przeciwieństwie do długości, masa ciała jest stosunkowo niestabilna i może się zmieniać pod wpływem nawet krótkotrwałej choroby, zmian w codziennej rutynie i niedożywienia. Obwód klatki piersiowej charakteryzuje jej pojemność oraz rozwój mięśni piersiowych i kręgosłupa, a także stan funkcjonalny narządów jamy klatki piersiowej. Somatoskopię przeprowadza się w celu uzyskania ogólnego wrażenia fizycznego rozwoju podmiotu: rodzaju struktury ciała jako całości i jej poszczególnych części, ich relacji, proporcjonalności, obecności nieprawidłowości czynnościowych lub patologicznych. Badanie somatoskopowe jest bardzo subiektywne, ale zastosowanie ujednoliconych podejść metodologicznych (a w niektórych przypadkach dodatkowych pomiarów instrumentalnych) umożliwia uzyskanie najbardziej obiektywnych danych. Somatoskopia obejmuje: 1) ocena stanu narządu ruchu: określenie kształtu czaszki, klatki piersiowej, nóg, stóp, kręgosłupa, postawy, rozwoju mięśni; 2) określenie stopnia odkładania się tłuszczu; 3) ocena stopnia dojrzewania; 4) ocena stanu skóry; 5) ocena stanu błon śluzowych oczu i jamy ustnej; 6) badanie zębów i sporządzenie wzoru dentystycznego. Fizjometria obejmuje definicję wskaźników funkcjonalnych. Podczas badania rozwoju fizycznego mierzona jest pojemność życiowa płuc (jest to wskaźnik pojemności płuc i siły mięśni oddechowych) - spirometria, siła mięśni rąk (charakteryzuje stopień rozwoju mięśni) i martwa siła - dynamometria. W zależności od wieku dzieci program badań antropometrycznych może i powinien się zmieniać. Charakterystykę rozwoju fizycznego dzieci w wieku wczesno- i przedszkolnym należy uzupełnić danymi dotyczącymi rozwoju zdolności motorycznych mowy, ale wykluczyć niektóre badania funkcjonalne (określenie pojemności życiowej płuc, siły mięśni i pleców). Badając rozwój fizyczny nastolatków, wskazane jest uwzględnienie w programie egzaminacyjnym szeregu testów funkcjonalnych w celu określenia stanu głównych układów ciała. W przyszłości uzyskane dane pomiarów antropometrycznych są przetwarzane metodą statystyki zmienności, w wyniku której uzyskuje się średni wzrost, wagę, obwód klatki piersiowej - standardy rozwoju fizycznego stosowane w indywidualnej i grupowej ocenie rozwoju fizycznego dzieci. Do badania, analizy i oceny rozwoju fizycznego dużych grup dzieci lub osób stosuje się 2 główne metody obserwacji (zbieranie materiału antropometrycznego). 1. Metoda generalizująca (metoda przekrojowa populacji) - oparta na jednorazowym badaniu rozwoju fizycznego dużych grup dzieci w różnym wieku. Każda grupa wiekowa musi składać się z co najmniej 100 osób. Metodę stosuje się na wielu obserwacjach w celu uzyskania standardów wiekowo-płciowych i tabel ocen wykorzystywanych zarówno do indywidualnej oceny rozwoju fizycznego, jak i do oceny środowiskowej i higienicznej terenu, na którym mieszkają dzieci. Metoda pozwala na monitorowanie dynamicznych zmian rozwoju fizycznego dzieci w danym regionie w związku ze stanem zdrowia, wychowaniem fizycznym, warunkami życia, odżywianiem itp. Dane antropometryczne zebrane metodą uogólniającą są wykorzystywane w celu regulacji higienicznej w opracowywaniu standardów mebli dla placówek przedszkolnych i edukacyjnych, wyposażenia warsztatów, sal gimnastycznych, do higienicznego uzasadnienia wielkości narzędzi dziecięcych, ubrań, butów i innych gospodarstw domowych dla dzieci przedmiotów. 2. Metoda indywidualizująca (przekrój podłużny) polega na jednorazowym badaniu konkretnego dziecka lub w dynamice lat, a następnie ocenie jego biologicznego poziomu rozwoju i harmonii stanu morfofunkcjonalnego za pomocą odpowiednich tabel przy stosunkowo niewielkiej liczbie obserwacji można uzyskać wystarczające nasycenie każdej grupy wiekowej i płciowej miesiącami lub latami życia. Technika ta pozwala określić cechy budowy fizycznej ciała z miesiąca na miesiąc (lub z roku na rok) obserwowanej grupy dzieci w jednorodnej populacji. Metoda indywidualizująca nie jest sprzeczna z metodą generalizującą i jest jej niezbędnym uzupełnieniem zarówno w badaniu procesu ogólnego rozwoju dziecka, jak i wyjaśnianiu wpływu czynników środowiskowych na przebieg tego rozwoju. Aby uzyskać średnie wskaźniki rozwoju fizycznego, przeprowadza się badanie dużych grup praktycznie zdrowych dzieci w różnych grupach wiekowych i płciowych. Uzyskane wartości średnie są standardami rozwoju fizycznego odpowiednich grup populacji dzieci. Aby otrzymane dane zostały zaakceptowane jako standard muszą spełniać określone wymagania. 1. Standardy rozwoju fizycznego powinny być regionalne. 2. Populacja statystyczna musi być reprezentatywna, dlatego każda grupa wiekowa i płeć musi być reprezentowana przez co najmniej 100 dzieci (jednostki obserwacji). 3. Populacja statystyczna powinna być jednorodna pod względem płci, wieku (z uwzględnieniem heteromorfizmu, heterochronii i dymorfizmu płciowego rozwoju fizycznego), pochodzenia etnicznego (ponieważ występują istotne różnice w rozwoju fizycznym ludów i narodów), miejsca zamieszkania (ze względu na możliwy wpływ na rozwój fizyczny prowincji biogeochemicznych) i stan zdrowia. 4. Z grupy obserwacyjnej należy wykluczyć wszystkie przypadki „niejednorodności” ze względów zdrowotnych: dzieci z chorobami przewlekłymi, które występują z zatruciem (gruźlica, reumatyzm itp.), poważne zaburzenia czynności narządów i układów organizmu (wrodzone wady serca, następstwa poliomyelitis, gruźlica kości, urazy układu nerwowego i układu mięśniowo-szkieletowego itp.), choroby endokrynologiczne. Podczas opracowywania materiałów do badania małych dzieci wyklucza się dzieci z ciężką krzywicą, niedożywieniem, wcześniakami i bliźniętami. 5. Po utworzeniu jednorodnej i reprezentatywnej populacji statystycznej należy zastosować jedną metodologię badania, pomiaru, przetwarzania i analizy danych. Nie ma ogólnie przyjętych standardów rozwoju fizycznego. Odmienne warunki życia w różnych strefach klimatycznych i geograficznych, w miastach i na wsi, różnice etnograficzne powodują różne poziomy rozwoju fizycznego populacji dziecięcej. Ponadto, biorąc pod uwagę zmiany wskaźników rozwoju fizycznego na przestrzeni lat (przyspieszenie i spowolnienie rozwoju fizycznego), standardy regionalne powinny być aktualizowane co 5-10 lat. Metody oceny rozwoju fizycznego dzieci i młodzieży Opracowując i wybierając metody oceny rozwoju fizycznego, należy przede wszystkim wziąć pod uwagę główne wzorce rozwoju fizycznego rozwijającego się organizmu: 1) heteromorfizm i heterochronia rozwoju; 2) obecność dymorfizmu płciowego i przyspieszenia; 3) zależność rozwoju fizycznego od czynników genetycznych i środowiskowych. Ponadto przy opracowywaniu skal do oceny wskaźników rozwoju fizycznego należy wziąć pod uwagę cechy rozkładu statystycznego tych wskaźników. Dlatego na metody oceny rozwoju fizycznego należy nałożyć następujące wymagania: 1) uwzględnienie heterochronii i heteromorfizmu wzrostu i rozwoju osobnika oraz dymorfizmu płciowego; 2) powiązana ocena wskaźników rozwoju fizycznego; 3) uwzględnienie możliwości asymetrii w rozkładzie wskaźników; 4) niska pracochłonność, brak skomplikowanych obliczeń. Istnieją różne sposoby indywidualnej i grupowej oceny rozwoju fizycznego populacji dzieci. Rozważ metody indywidualnej oceny rozwoju fizycznego. Metoda odchyleń sigma Metoda odchyleń sigma jest szeroko stosowana, gdy wskaźniki rozwojowe jednostki są porównywane ze średnią ich znaków dla odpowiedniej grupy wiekowej i płci, różnica między nimi jest wyrażana w udziałach sigma. Średnia arytmetyczna głównych wskaźników rozwoju fizycznego i ich sigma reprezentują tzw. standardy rozwoju fizycznego. Ponieważ opracowane są własne standardy dla każdej grupy wiekowej i płci, metoda umożliwia uwzględnienie heteromorfizmu rozwoju fizycznego i dymorfizmu płciowego. Jednak istotną wadą metody jest wyizolowana ocena cech poza ich związkiem. Ponadto zastosowanie parametrycznych metod statystycznych do oceny wskaźników antropometrycznych, które mają asymetrię w rozkładzie (masa ciała, obwód klatki piersiowej, siła mięśni ramion) może prowadzić do zafałszowania wyników. Metoda skal centylowych (centylowych, centylowych) Do oceny rozwoju fizycznego jednostki stosuje się również metodę statystyki nieparametrycznej - metodę skal lub kanałów centylowych, kiedy zgodnie z wynikami obróbki matematycznej cały szereg dzieli się na 100 części. Powszechnie uważa się, że wartości w kanale centylowym do 25 centyla oceniane są jako poniżej średniej, od 25 do 75 centyla – jako średnie, a powyżej 75 centyla – jako powyżej średniej. Zastosowanie tej metody pozwala uniknąć zniekształceń wyników oceny wskaźników, które mają asymetrię rozkładu. Jednak podobnie jak metoda odchyleń sigma, metoda skal centylowych ocenia cechy antropometryczne w izolacji, bez ich związku. Metoda skali regresji Do wzajemnie powiązanej oceny wskaźników rozwoju fizycznego proponuje się zastosowanie skal regresji. Podczas zestawiania skal regresji dla długości ciała związek między długością ciała a masą ciała i obwodem klatki piersiowej określa się metodą korelacji parami. Następnie budowane są tabele ocen, w których następuje konsekwentny wzrost wartości jednego ze znaków (np. wagi) z odpowiednim wzrostem innego znaku (np. wzrostu) z bezpośrednim związkiem i podobnym sekwencyjnym spadkiem wartości znaków - ze sprzężeniem zwrotnym, tj. ze wzrostem lub spadkiem długości ciała o 1 cm, masa ciała i obwód klatki piersiowej zmieniają się o współczynnik regresji (Ry/x). Do oceny odchyleń wartości rzeczywistych od należnych wykorzystuje się sigma cząstkową regresji masy ciała i obwodu klatki piersiowej. Ta metoda jest najszerzej stosowana, ponieważ umożliwia identyfikację osób o harmonijnym i nieharmonijnym rozwoju fizycznym. Jej zaletą jest to, że pozwala na kompleksową ocenę rozwoju fizycznego na podstawie zestawu znaków w ich relacji, gdyż żaden ze znaków, rozpatrywany indywidualnie, nie może dać obiektywnej i pełnej oceny rozwoju fizycznego. Jednak zastosowanie metody statystyki parametrycznej może prowadzić do zniekształcenia wyników przy ocenie cech, które mają asymetrię w rozkładzie. Ponadto masa ciała jest szacowana w zależności od długości ciała i nie uwzględnia się wpływu wymiarów równoleżnikowych. Metoda oceny rozwoju fizycznego dzieci według złożonego schematu Informacyjny i obejmujący określenie poziomu rozwoju biologicznego i stopnia harmonii stanu morfofunkcjonalnego to złożony schemat oceny rozwoju fizycznego, przeprowadzany w dwóch etapach. W pierwszym etapie badań ustalany jest poziom rozwoju biologicznego (wiek biologiczny), rozumiany jako całość cech morfologicznych i funkcjonalnych organizmu, w zależności od indywidualnego tempa wzrostu i rozwoju. Wiek biologiczny dziecka jest określany przez wskaźniki długości ciała w pozycji stojącej, przyrostów długości ciała w ciągu ostatniego roku, stopnia kostnienia szkieletu („wiek kostny”), czasu powstania uzębienia wtórnego (czasu wyrzynania się i zmiany zęby mleczne na stałe), zmiany proporcji ciała, stopień rozwoju drugorzędowych cech płciowych, data wystąpienia pierwszej miesiączki u dziewcząt. W tym celu stosuje się tabele przedstawiające średnie wartości wskaźników rozwoju biologicznego chłopców i dziewcząt według wieku. Korzystając z tych tabel i porównując dane dziecka ze wskaźnikami średniego wieku, określają zgodność wieku biologicznego z kalendarzem (paszportem), przed lub za nim. Jednocześnie brana jest pod uwagę zmiana zawartości informacyjnej wskaźników wieku biologicznego w zależności od wieku dziecka. W wieku do 1 roku najbardziej pouczającymi wskaźnikami są długość ciała, wzrost długości ciała w ciągu ostatniego roku, a także „wiek kostny” (czas pojawienia się jąder kostnienia szkieletu górnej kończyn dolnych). We wczesnym, przedszkolnym i szkolnym wieku wiodącymi wskaźnikami rozwoju biologicznego są: długość ciała, przyrosty roczne, całkowita liczba zębów stałych w szczęce i żuchwie („wiek dentystyczny”). Jako dodatkowe wskaźniki w wieku przedszkolnym można zastosować: zmiany proporcji ciała (stosunek obwodu głowy do długości ciała, „test filipiński”). W wieku gimnazjalnym wyznacznikami wiodącymi są długość ciała, przyrost długości ciała, liczba zębów stałych, w wieku maturalnym przyrost długości ciała i stopień rozwoju drugorzędowych cech płciowych, wiek menstruacji u dziewcząt. Przy określaniu liczby zębów stałych brane są pod uwagę zęby we wszystkich stadiach wyrzynania – od wyraźnego wyglądu krawędzi tnącej lub powierzchni żującej nad dziąsłem do zęba w pełni uformowanego. Podczas przeprowadzania „testu filipińskiego” prawa ręka dziecka z głową w pozycji pionowej jest umieszczona przez środek ciemienia, podczas gdy palce dłoni są wyciągnięte w kierunku lewego ucha, dłoń i dłoń ściśle przylegają do głowa. „Test filipiński” jest uważany za pozytywny, jeśli opuszki palców sięgają górnej krawędzi małżowiny usznej. Stosunek obwodu głowy do długości ciała: współczynnik OG / DT × 100% - określa się jako iloraz obwodu głowy przez długość ciała, wyrażony w procentach. Aby ustalić stopień rozwoju seksualnego, określa się: u dziewcząt - rozwój włosów w okolicy pachowej (Axillaris-Ax), rozwój włosów łonowych (Pubis-P), rozwój gruczołów sutkowych (Mammae-Ma), czas pojawienia się pierwszej miesiączki (Menarche-Me); u chłopców rozwój owłosienia pachowego, rozwój owłosienia łonowego, mutacja głosu (Vocalis-V), owłosienie twarzy (Facialis-F), rozwój jabłka Adama (Larings-L). W drugim etapie określa się stan morfofunkcjonalny na podstawie masy ciała, obwodu klatki piersiowej w pauzie oddechowej, siły mięśniowej rąk oraz pojemności życiowej płuc (VC). Jako dodatkowe kryterium różnicowania nadmiaru masy ciała i obwodu klatki piersiowej od norm wiekowo-płciowych ze względu na odkładanie się tkanki tłuszczowej lub rozwój mięśni stosuje się pomiar grubości fałdów skórno-tłuszczowych. Do określenia stanu morfofunkcjonalnego ciała stosuje się skale regresji – do oceny masy ciała i obwodu klatki piersiowej, wagi centylowe – do oceny VC i siły mięśniowej ramion oraz tabelę grubości fałdów skórno-tłuszczowych. Najpierw bierze się pod uwagę zależność masy ciała i obwodu klatki piersiowej do długości ciała. Aby to zrobić, w skali regresji znajduje się wskaźnik długości ciała podmiotu oraz odpowiednie wskaźniki masy ciała i obwodu klatki piersiowej. Następnie obliczana jest różnica między rzeczywistymi a należnymi wskaźnikami masy ciała i obwodu klatki piersiowej. Stopień wzrostu i spadku rzeczywistego wskaźnika jest wyrażony jako odchylenie sigmal, dla którego wynikowa różnica jest dzielona przez odpowiednią sigma regresji. Wskaźniki funkcjonalne (VC, siła mięśni ramion) ocenia się porównując je ze skalą centylową dla danej grupy wiekowej i płci. Średnie to wskaźniki, które mieszczą się w przedziale od 25 do 75 centyla, poniżej średniej - wskaźniki, których wartości są poniżej 25 centyla, powyżej średniej - powyżej 75 centyla. Stan morfofunkcjonalny można określić jako harmonijny, dysharmonijny i ostro dysharmonijny. Za stan harmonijny, prawidłowy należy uznać stan, w którym masa ciała i obwód klatki piersiowej różnią się od prawidłowych w obrębie jednej konkretnej sigma regresji (±1 ***R= sigma), a wskaźniki czynnościowe mieszczą się w granicach 25-75 centyli lub je przekraczają. Osoby harmonijnie rozwinięte należy zaliczyć do tych, których masa ciała i obwód klatki piersiowej ze względu na rozwój mięśni przekraczają należne o więcej niż 1****R: grubość żadnego z fałdów skórno-tłuszczowych nie przekracza średniej; wskaźniki funkcjonalne w zakresie 25-75 centyli lub więcej. Stan morfofunkcjonalny jest uważany za dysharmonijny, gdy masa ciała i obwód klatki piersiowej są mniejsze niż należne o 1,1-2 ***** R i większe niż należne o 1,1-2 **** R z powodu odkładania się tłuszczu (grubość fałdów skórno-tłuszczowych przekracza średnie); wskaźniki funkcjonalne poniżej 25 centyli. Stan morfofunkcjonalny jest uważany za bardzo dysharmonijny, gdy masa ciała i obwód klatki piersiowej są mniejsze niż należne o 2,1 ***** R i większe niż należne o 2,1 **** R z powodu odkładania się tłuszczu (grubość fałdów skórno-tłuszczowych przekracza wartości średnie ) ; wskaźniki funkcjonalne poniżej 25 centyli. Tak więc, oceniając rozwój fizyczny według złożonego schematu, ogólny wniosek zawiera wniosek dotyczący zgodności rozwoju fizycznego z wiekiem i jego harmonią. WYKŁAD nr 15. Zdrowy styl życia i zagadnienia higieny osobistejwww W systemie środków kształtujących i zapewniających zdrowy styl życia w nowoczesnych warunkach higiena osobista każdego człowieka ma ogromne znaczenie. Higiena osobista jest częścią higieny ogólnej. Jeśli higiena ogólna ma na celu poprawę zdrowia całej populacji lub zdrowia ludności, to higiena osobista ma na celu wzmocnienie zdrowia indywidualnego. Jednak higiena osobista ma również znaczenie publiczne. Nieprzestrzeganie wymagań higieny osobistej w życiu codziennym może mieć również negatywny wpływ na zdrowie innych (bierne palenie, rozprzestrzenianie się chorób zakaźnych i pasożytniczych itp.). Zakres higieny osobistej obejmuje higienę ciała i jamy ustnej, kulturę fizyczną, hartowanie, profilaktykę złych nawyków, higienę życia seksualnego, odpoczynku i snu, żywienie indywidualne, higienę pracy umysłowej, higienę odzieży i obuwia itp. Higiena jamy ustnej Utrzymanie ciała w czystości zapewnia prawidłowe funkcjonowanie skóry. Przez skórę, poprzez promieniowanie, parowanie i przewodzenie, organizm traci ponad 80% wytwarzanego ciepła, które jest niezbędne do utrzymania równowagi termicznej. W warunkach komfortu cieplnego, przy dużym wysiłku, a w niekomfortowych warunkach do 10-20 g lub więcej, przez skórę uwalnia się 300-500 g potu na godzinę. Codziennie skóra dorosłego człowieka wytwarza do 15-40 g łoju, w tym różne kwasy tłuszczowe, białka i inne związki, a zrogowaciałe płytki ulegają złuszczeniu do 15 g. Przez skórę uwalniana jest znaczna ilość substancji lotnych wchodzących w skład grupy antropogaz i antropotoksyn, soli organicznych i nieorganicznych oraz enzymów. Wszystko to może przyczynić się do rozmnażania się bakterii i grzybów na ciele. Na skórze dłoni znajduje się ponad 90% całkowitej liczby drobnoustrojów, które zasiedlają powierzchnię ciała. Skóra ludzka pełni rolę bariery, uczestniczy w wymianie gazowej, uczestniczy w dostarczaniu organizmowi ergokalceferolu. Czysta skóra ma właściwości bakteriobójcze - liczba ciał drobnoustrojów nałożonych na czystą skórę zmniejsza się o ponad 2% w ciągu 80 godzin. Czysta skóra jest 20 razy bardziej bakteriobójcza niż niemyta. Dlatego ze względów sanitarnych należy rano i przed snem myć ręce i twarz, wieczorem umyć stopy i przynajmniej raz w tygodniu myć całe ciało. Niezbędne jest również mycie zewnętrznych narządów płciowych, co jest nieodzownym elementem codziennej higieny osobistej kobiety. Bardzo ważne jest umycie rąk przed jedzeniem. Zaleca się mycie włosów około 1 raz w tygodniu w przypadku skóry suchej i 1 raz na 3-4 dni w przypadku skóry tłustej przy użyciu detergentów. Mydła to rodzaj rozpuszczalnych w wodzie soli wyższych kwasów tłuszczowych zawierających środki powierzchniowo czynne. Otrzymuje się je poprzez zobojętnianie wyższych kwasów tłuszczowych lub zmydlanie tłuszczów obojętnych alkaliami kaustycznymi (bezwodne mydła sodowe są stałe, mydła potasowe są ciekłe). Stopień rozpuszczalności mydła w wodzie zależy od soli jakich to kwasów tłuszczowych. Sole nienasyconych kwasów tłuszczowych są lepiej rozpuszczalne niż sole nasycone. Istnieją mydła toaletowe, gospodarcze, medyczne i techniczne. W kontakcie z naskórkiem alkalia zawarte w mydle przekształcają białkową część naskórka w łatwo rozpuszczalne alkaliczne albuminy, które są usuwane po spłukaniu. Dlatego częste mycie mydłem suchej skóry działa na nią niekorzystnie, pogłębiając jej suchość i swędzenie, powstawanie łupieżu i wypadanie włosów. Ilość wolnych alkaliów w mydłach jest regulowana, aw mydłach toaletowych nie powinna przekraczać 0,05%. Dodatek lanoliny do mydła („Baby”, „Cosmetic”) łagodzi drażniące działanie alkaliów. Przywrócenie kwaśnego odczynu skóry, który ma działanie bakteriobójcze, ułatwia płukanie związkami zawierającymi kwas octowy. W procesie produkcji mydła toaletowe, w zależności od przeznaczenia i grupy produktowej, zawierają różne barwniki, zapachy, środki lecznicze i profilaktyczne oraz środki dezynfekujące. Gorące roztwory mydła (40-60°C) usuwają 80-90% mikroflory z zainfekowanej powierzchni. W ostatnich dziesięcioleciach, obok mydeł do prania i czyszczenia, szeroko stosowane są detergenty syntetyczne (SMC), które są złożonymi związkami chemicznymi, których głównymi składnikami są substancje powierzchniowo czynne (surfaktanty). Oprócz nich w skład SMS (w postaci proszków, past, płynów) wchodzą wybielacze, zapachy perfum, soda kalcynowana i inne chemikalia. Na przykład SMS zawiera 20% mieszaniny detergentów (alkilobenzenosulfoniany, alkilosulfoniany), 40% trójpolifosforan sodu, 26% siarczan sodu, 2% monoalkiloamidy, karboksymetylocelulozę, wybielacze, substancje zapachowe. Wysokie właściwości bakteriostatyczne i bakteriobójcze posiadają kationowe substancje czynne zawarte w SMS - degmin, diocil, pirogem itp. Działanie bakteriobójcze sulfonoli i innych anionowych środków powierzchniowo czynnych jest niższe niż kationowych środków powierzchniowo czynnych i są one zwykle stosowane do dezynfekcji w mieszaninie z innymi środkami dezynfekcyjnymi. W stężeniach większych niż 1% CMC może działać drażniąco i uczulająco. Nie używaj SMS-ów do zmiękczania wody. Główną metodą higienicznej pielęgnacji jamy ustnej jest codzienne dwukrotne mycie zębów. Jest niezbędny do szybkiego usunięcia płytki nazębnej, spowalnia tworzenie kamienia nazębnego, eliminuje nieświeży oddech i zmniejsza liczbę drobnoustrojów w jamie ustnej. Szczoteczki i pasty do zębów służą do mycia zębów. Głównymi składnikami proszków do zębów są oczyszczona kreda oraz różne dodatki i zapachy. Właściwości oczyszczające i masujące proszków są wysokie, jednak ich wadą w porównaniu z pastami jest działanie ścierne na szkliwo zębów. Zaletą past zawierających znacznie mniej kredy niż proszków jest możliwość tworzenia różnorodnych kompozycji. Istnieją pasty higieniczne i leczniczo-profilaktyczne. Do składu terapeutycznych i profilaktycznych past do zębów wprowadzane są różne substancje biologicznie czynne (witaminy, ekstrakty roślinne, sole mineralne, pierwiastki śladowe), które mają działanie przeciwzapalne, zastępujące fluor. Proces mycia zębów powinien trwać co najmniej 3-4 minuty i obejmować 300-500 sparowanych ruchów wzdłuż (głównie) i w poprzek. Aby ocenić czystość zębów i intensywność osadu nazębnego, zaleca się stosowanie tzw. wskaźnika higieny, który określa się w następujący sposób. Za pomocą roztworu jodku potasu (KJ - 2 g, jod krystaliczny - 1 g, H.2O - 4 ml), nakładany na powierzchnię sześciu dolnych zębów przednich, intensywność ich zabarwienia ocenia się w punktach: brak zabarwienia - 1 punkt, mocne brązowe zabarwienie - 5 punktów. Indeks oblicza się według wzoru: Кśr = KP / п, gdzie Kп - suma punktów; n to liczba zębów. Jeśli Kśr mniej niż 1,5 punktu - ocena dobra, od 2,6 do 3,4 punktu - zła, powyżej 3,5 - bardzo zła. Kultura fizyczna Jednym z najważniejszych elementów higieny osobistej i zdrowego stylu życia jest wychowanie fizyczne. Najprostsze rodzaje kultury fizycznej powinni praktykować wszyscy zdrowi dorośli i dzieci. Dla osób cierpiących na choroby przewlekłe ćwiczenia muszą być dostosowane. Aktywność fizyczna powinna być jednak zindywidualizowana i oparta na rzeczywistym stanie zdrowia, wieku i sprawności konkretnej osoby. Aby rozwiązać problem stopnia przygotowania funkcjonalnego do ćwiczeń fizycznych i kontroli ich realizacji, zaproponowano różne testy. Jednym z nich jest 12-minutowy test amerykańskiego lekarza sportowego K. Coopera. Opiera się na fakcie, że pomiędzy przebytym dystansem (km) a zużyciem tlenu (ml/kg min) istnieje zależność odzwierciedlająca gotowość funkcjonalną człowieka. Tak więc w wieku 30-39 lat gotowość uważa się za słabą, w której zużycie tlenu wynosi tylko 25 ml / (kg min), zadowalające - od 30 do 40, doskonałe - 38 ml / (kg min) i więcej. W wieku od 17 do 52 lat dystans przy pokonywaniu go przez 12 minut, a zużycie tlenu charakteryzuje się następującą zależnością. 5 stołowy. 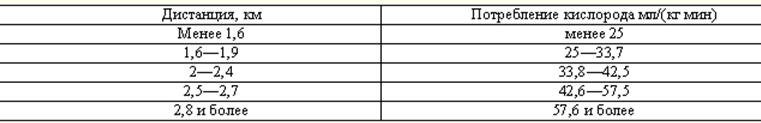 W oparciu o tę zależność Cooper zaproponował (Tabela 5) kryteria oparte na określeniu długości dystansu, jaki osoba jest w stanie przejść lub przebiec w ciągu 12 minut, zachowując dobry ogólny stan zdrowia i nie doświadczając ciężkiej duszności, kołatania serca i innych nieprzyjemne doznania. Jako test akademik A. Amosow zaproponował ocenę zmiany początkowego tętna po 20 przysiadach w wolnym tempie, z rękami wyciągniętymi do przodu i szeroko rozstawionymi kolanami. Jeśli tętno przyspieszy nie więcej niż o 25% w stosunku do pierwotnego, stan narządów krążenia jest dobry, o 20-25% - zadowalający, o 75% lub więcej - niezadowalający. Innym dostępnym testem jest zmiana tętna i ogólnego samopoczucia podczas normalnego spaceru na 4 piętro. Stan ocenia się jako dobry, jeśli tętno nie przekracza 100-120 na minutę, oddech jest swobodny, łatwy, nie ma dyskomfortu, duszności. Lekka duszność charakteryzuje stan jako zadowalający. Jeśli duszność jest wyrażona już na 1 piętrze, częstość tętna wynosi ponad 3 na 140 minutę, odnotowuje się osłabienie, następnie stan funkcjonalny ocenia się jako niezadowalający. Możliwa jest ocena stanu zdrowia podczas ćwiczeń fizycznych na podstawie tętna mierzonego 1-2 minuty po zakończeniu ćwiczeń. Tętno nie powinno wykraczać poza tak zwaną strefę kontrolną - w granicach 75-85% liczby kontrolnej uzyskanej przez odjęcie liczby lat od liczby 220. Na przykład w wieku 40 lat liczba kontrolna wynosi 220 - 40 \u180d 75; 180% ze 135 to 85, 153% - 50 (w wieku 127,5 lat odpowiednio 144,5 i XNUMX). Aktywność fizyczna nie przekracza możliwości funkcjonalnych, jeśli rzeczywiste tętno mieści się w granicach typowych dla danego wieku. Najstarszym, prostym i dostępnym rodzajem aktywności fizycznej, który dla niemal zdecydowanej większości ludzi nie ma przeciwwskazań, są spacery. Zużycie energii podczas chodzenia z prędkością 3 km/h wynosi 195 kcal/h, przy prędkości 5 km/h - 390 kcal/h. W ciągu dnia każdy dorosły może przejść co najmniej 8-10 tysięcy kroków, co w tempie 90 kroków na minutę to około 1-1,5 godziny marszu, z czego co najmniej 2% powinno odbywać się na świeżym powietrzu. Dla nieprzygotowanych początkujących zalecany jest program treningowy marszu (według Coopera) ze stopniowym zwiększaniem dystansu i czasu (w 75. tygodniu ok. 1 km przez 1,5 minut, w 15. - ok. 6 km w 2,5 minut). Drugim najważniejszym elementem kultury fizycznej jest poranna gimnastyka higieniczna (UGG). W przeciwieństwie do specjalnych rodzajów gimnastyki, ćwiczenia UGG to zespół stosunkowo prostych ruchów korygujących, ogólnorozwojowych i siłowych, które oddziałują na główne grupy mięśniowe ciała, bez większego obciążenia fizycznego. UGG zaleca się po śnie, przed zabiegami wodnymi, najlepiej na świeżym powietrzu. Zużycie energii UGG jest niewielkie i wynosi 80-90 kcal, ale jej wartość jest ogromna, przyczynia się do efektywnej aktywności fizycznej i umysłowej przez cały dzień pracy. hartowanie W wąskim znaczeniu hartowanie rozumiane jest jako wzrost odporności organizmu na skutki wahań temperatury powietrza i wody, wilgotności powietrza, ciśnienia atmosferycznego, promieniowania słonecznego i innych fizycznych czynników środowiskowych. Hartowanie zwiększa zdolność adaptacyjną organizmu nie tylko do niskich i innych czynników klimatycznych, ale także do niekorzystnych skutków fizykochemicznych, biologicznych, psychologicznych, zmniejsza podatność na choroby układu oddechowego i inne choroby zakaźne, zwiększa wydolność, przyczynia się do powstawania pozytywnych emocji psychofizjologicznych. Rola utwardzania jest szczególnie duża dla dzieci i osób w warunkach braku aktywności fizycznej. Wykonując procedury hartowania, należy wziąć pod uwagę ich podstawowe zasady: 1) stopniowość (stopniowy wzrost intensywności i czasu trwania ekspozycji na czynnik utwardzający); 2) systematyczne (wykonywanie procedur hartowania nie sporadycznie, ale regularnie, zgodnie z określonym schematem); 3) złożoność (połączenie oddziaływania kilku czynników, takich jak powietrze i woda); 4) tryb zindywidualizowany (charakter, intensywność i sposób utwardzania, uwzględniający indywidualne cechy danej osoby – jej wiek, płeć, stan zdrowia itp.). Hartowanie można rozpocząć i przeprowadzić o każdej porze roku. Głównymi czynnikami utwardzania są woda, powietrze i promieniowanie słoneczne. hartowanie na powietrzu Najpopularniejszą formą klimatyzacji jest aeroterapia (kąpiele powietrzne). Dostępne są kąpiele powietrzne ciepłe (temperatura od 30 do 25°C), chłodne (20-14°C) i zimne (poniżej 14°C). Oceniając reżim temperaturowy, należy wziąć pod uwagę złożony charakter mikroklimatu i skupić się na efektywnym równoważeniu temperatur i wilgotności powietrza, szybkości jego ruchu i poziomu promieniowania. Dla większej skuteczności kąpiele należy brać w najbardziej nagiej formie w cieniu, w specjalnych miejscach (aeraria), które nie są zanieczyszczone emisją do atmosfery. Akceptowalną i skuteczną formą utwardzania górnych dróg oddechowych jest spanie zimą w pomieszczeniu z otwartym oknem. Celowe jest połączenie hartowania z powietrzem z ćwiczeniami fizycznymi. Występują 4 stopnie ekspozycji na zimno na powietrze - od słabego treningu (3-18 kcal/m2) do maksymalnego utwardzenia treningowego (6-72 kcal/m2 powierzchnia ciała). hartowanie w wodzie to bardzo mocna, skuteczna i różnorodna forma utwardzania. Utwardzanie wodą opiera się na wysokim przenoszeniu ciepła przez organizm człowieka, ponieważ woda ma znacznie większą pojemność cieplną (10-20 razy) niż pojemność cieplna powietrza o tej samej temperaturze. Do utwardzania można stosować kąpiele, kąpiele, prysznice, polewanie, wycieranie, kąpiele stóp i inne zabiegi wodne. Zgodnie z reżimem temperaturowym rozróżnia się następujące rodzaje procedur: zimny (poniżej 20 ° C), chłodny (20-30 ° C), obojętny (34-36 ° C), ciepły) 37-39 ° C), gorąco (powyżej 40°C) . Bardzo przydatny zwykły i - szczególnie - prysznic kontrastowy. Wskazane jest przeprowadzanie go w naprzemiennym, stopniowo zmieniającym się reżimie temperaturowym (od 35-20 ° C do 45-10 ° C), trwającym 0,5-2 minuty. Douche może być stosowany jako samodzielny zabieg hartowania (obniżenie temperatury z 30°C do 15°C) z obowiązkowym późniejszym nacieraniem ciała, co potęguje efekt treningu na naczyniach. higiena odzieży Higiena odzieży jest ważną częścią higieny osobistej. Według F. F. Erismana odzież jest rodzajem pierścienia ochronnego przed niekorzystnymi warunkami naturalnymi, wpływami mechanicznymi, chroni powierzchnię ciała przed zanieczyszczeniami, nadmiernym promieniowaniem słonecznym i innymi niekorzystnymi czynnikami w środowisku domowym i przemysłowym. Obecnie koncepcja pakietu odzieżowego obejmuje następujące główne elementy: bieliznę (I warstwa), garnitury i sukienki (II warstwa), odzież wierzchnia (III warstwa). Zgodnie z przeznaczeniem i charakterem użytkowania, gospodarstwo domowe, zawodowe (kombinezony), sportowe, wojskowe, szpitalne, rytualne itp. Odzież codzienna musi spełniać następujące podstawowe wymagania higieniczne: 1) zapewniają optymalny mikroklimat bielizny i promują komfort termiczny; 2) nie utrudniają oddychania, krążenia krwi i ruchu, nie przemieszczają ani nie ściskają narządów wewnętrznych, nie zakłócają funkcji układu mięśniowo-szkieletowego; 3) być wystarczająco mocne, łatwe do oczyszczenia z zewnętrznych i wewnętrznych zanieczyszczeń; 4) nie zawierają toksycznych zanieczyszczeń chemicznych uwalnianych do środowiska zewnętrznego, nie mają właściwości fizykochemicznych wpływających niekorzystnie na skórę i organizm człowieka jako całość; 5) mają stosunkowo niewielką masę (do 8-10% masy ciała człowieka). Najważniejszym wskaźnikiem jakości odzieży i jej właściwości higienicznych jest mikroklimat bielizny. Przy temperaturze otoczenia 18-22°C zalecane są następujące parametry mikroklimatu bielizny: temperatura powietrza - 32,5-34,5°C, wilgotność względna - 55-60%. Higieniczne właściwości odzieży zależą od kombinacji wielu czynników. Główne z nich to rodzaj tkaniny, charakter jej produkcji, krój odzieży. Do produkcji tkanin stosuje się różne włókna - naturalne, chemiczne, sztuczne i syntetyczne. Włókna naturalne mogą być organiczne (roślinne, zwierzęce) i nieorganiczne. Organiczne włókna roślinne (celulozowe) obejmują bawełnę, len, sizal, jutę, konopie i inne, włókna organiczne pochodzenia zwierzęcego (białkowe) - wełnę i jedwab. Do produkcji niektórych rodzajów odzieży roboczej można stosować włókna nieorganiczne (mineralne), takie jak azbest. W ostatnich latach coraz większego znaczenia nabierają włókna chemiczne, które dzielą się również na organiczne i nieorganiczne. Główna grupa włókien pochodzenia chemicznego to włókna organiczne. Mogą być sztuczne lub syntetyczne. Włókna sztuczne to wiskoza, octan, trioctan, kazeina itp. Uzyskuje się je w wyniku chemicznej obróbki celulozy i innych surowców pochodzenia naturalnego. Włókna syntetyczne są otrzymywane w drodze syntezy chemicznej z ropy naftowej, węgla, gazu i innych surowców organicznych. Ze względu na pochodzenie i strukturę chemiczną rozróżnia się włókna syntetyczne heterobójcze i karbobójcze. Poliamid (kapron, nylon, perlon, ksylon itp.), Poliester (lavsan, terylen, dacron), poliuretan są heterobójcze, polichlorek winylu (chlor, vinol), alkohol poliwinylowy (winylon, curalon), poliakrylonitryl (nitron, orlon) są węglikami. Higieniczne zalety lub wady niektórych tkanek zależą przede wszystkim od właściwości fizykochemicznych oryginalnych włókien. Najważniejszą wartością higieniczną tych właściwości jest powietrze, paroprzepuszczalność, wilgotność, higroskopijność, przewodność cieplna. Przepuszczalność powietrza charakteryzuje zdolność tkaniny do przepuszczania powietrza przez jej pory, co warunkuje wentylację przestrzeni bielizny, konwekcyjne oddawanie ciepła z powierzchni ciała. Oddychalność tkaniny zależy od jej struktury, porowatości, grubości i wilgotności. Oddychalność jest ściśle związana ze zdolnością tkaniny do wchłaniania wody. Im szybciej pory tkaniny wypełniają się wilgocią, tym mniej przewodzi ona powietrza. Przy określaniu stopnia oddychalności za normę uważa się ciśnienie 49 Pa (5 mm słupa wody). Przepuszczalność powietrza tkanin domowych waha się od 2 do 60 000 l/m2 pod ciśnieniem 1 mm wody. Sztuka. W zależności od stopnia oddychalności wyróżnia się tkaniny wiatroszczelne (oddychalność 3,57-25 l/m²2) o niskiej, średniej, wysokiej i bardzo wysokiej przepuszczalności powietrza (powyżej 1250,1 l/m2). Paroprzepuszczalność charakteryzuje zdolność tkaniny do przepuszczania pary wodnej przez pory. Bezwzględna paroprzepuszczalność charakteryzuje się ilością pary wodnej (mg) przechodzącej przez 1 cm 2 tkaniny w ciągu 2 godziny w temperaturze 20°C i wilgotności względnej 60%. Względna przepuszczalność pary wodnej - procent ilości pary wodnej, która przeszła przez tkaninę, do ilości wody, która wyparowała z otwartego naczynia. W przypadku różnych tkanin wskaźnik ten waha się od 15 do 60%. Odparowywanie potu z powierzchni ciała jest jedną z głównych metod wymiany ciepła. W warunkach komfortu termicznego 1-40 g wilgoci odparowuje z powierzchni skóry w ciągu 50 godziny. Pocenie się powyżej 150 g/h wiąże się z dyskomfortem termicznym. Taki dyskomfort pojawia się również wtedy, gdy ciśnienie pary w przestrzeni bielizny przekracza 2 GPa. Dlatego dobra paroprzepuszczalność tkaniny jest jednym z czynników zapewniających komfort termiczny. Odprowadzanie wilgoci przez odzież jest możliwe poprzez dyfuzję pary wodnej, odparowywanie z powierzchni mokrej odzieży lub odparowywanie kondensatu potu z warstw tej odzieży. Najkorzystniejszym sposobem usuwania wilgoci jest dyfuzja pary wodnej (inne sposoby zwiększają przewodność cieplną, zmniejszają przepuszczalność powietrza, zmniejszają porowatość). Jedną z najważniejszych właściwości tkaniny z punktu widzenia higieny jest jej higroskopijność, która charakteryzuje zdolność włókien tkaniny do pochłaniania pary wodnej z powietrza i powierzchni ciała oraz zatrzymywania jej w określonych warunkach. Tkaniny wełniane mają najwyższą higroskopijność (20% lub więcej), dzięki czemu zachowują wysokie właściwości termoizolacyjne nawet po zwilżeniu. Tkaniny syntetyczne mają minimalną higroskopijność. Ważną cechą tkanin (szczególnie używanych do produkcji bielizny, koszul i sukienek, ręczników) jest ich zdolność do wchłaniania płynnej wilgoci. Zdolność tę ocenia się na podstawie kapilarności tkanek. Najwyższa kapilarność występuje w tkaninach bawełnianych i lnianych (110-120 mm/h i więcej). W normalnych warunkach temperatury i wilgotności tkaniny bawełniane zatrzymują 7-9%, len - 9-11%, wełna - 12-16%, octan - 4-5%, wiskoza - 11-13%, nylon - 2-4%, lavsan - 1%, chlor - mniej niż 0,1% wilgoci. Właściwości termoizolacyjne tkaniny są określane przez przewodność cieplną, która zależy od jej porowatości, grubości, charakteru splotu włókien itp. Przewodność cieplna tkanin charakteryzuje opór cieplny, aby określić, co należy zmierzyć strumień ciepła i temperatura skóry. Gęstość osłony termicznej jest określana przez ilość ciepła traconego z jednostki powierzchni ciała w jednostce czasu, konwekcji i promieniowania przy gradiencie temperatury na zewnętrznej i wewnętrznej powierzchni tkanki równym 1 °C i jest wyrażana w W / m2. Jako jednostkę zdolności osłaniania termicznego tkaniny (zdolność do zmniejszania gęstości strumienia ciepła) przyjmuje się wartość clo (od angielskiego ubrania - „ubrania”), która charakteryzuje izolacyjność termiczną odzieży pokojowej, równą 0,18 ° C m /2 h / kcal. Jedna jednostka clo zapewnia stan komfortu cieplnego, jeśli produkcja ciepła spokojnie siedzącej osoby wynosi około 50 kcal/m2 h, a otaczający mikroklimat charakteryzuje się temperaturą powietrza 21°C, wilgotnością względną 50% i prędkością powietrza 0,1 m/s. Mokra tkanka ma dużą pojemność cieplną, dzięki czemu znacznie szybciej pochłania ciepło z organizmu, przyczyniając się do jego wychłodzenia i hipotermii. Poza wymienionymi, duże znaczenie higieniczne mają takie właściwości tkaniny jak zdolność przepuszczania promieniowania ultrafioletowego, odbijania promieniowania widzialnego oraz czas odparowywania wilgoci z powierzchni ciała. Stopień przezroczystości tkanin syntetycznych dla promieniowania UV wynosi 70%, dla innych tkanin wartość ta jest znacznie mniejsza (0,1-0,2%). Główną zaletą higieniczną tkanin wykonanych z włókien naturalnych jest ich wysoka higroskopijność i dobre przewodnictwo powietrza. Dlatego do produkcji lnu i wyrobów lnianych używa się tkanin bawełnianych i lnianych. Higieniczne zalety tkanin wełnianych są szczególnie duże - ich porowatość wynosi 75-85%, mają wysoką higroskopijność. Tkaniny wiskozowe, octanowe i trójoctanowe, otrzymywane w procesie chemicznej obróbki ścieru drzewnego, charakteryzują się dużą zdolnością do pochłaniania pary wodnej na swojej powierzchni, posiadają wysoką chłonność wilgoci. Jednak tkaniny wiskozowe charakteryzują się przedłużonym odparowywaniem, co powoduje znaczną utratę ciepła z powierzchni skóry i może prowadzić do hipotermii. Tkaniny octanowe są zbliżone do wiskozy pod względem swoich właściwości. Jednak ich higroskopijność i wilgotność są znacznie niższe niż wiskozy, a podczas ich noszenia powstają ładunki elektrostatyczne. Tkaniny syntetyczne w ostatnich latach cieszą się szczególnym zainteresowaniem higienistek. Obecnie wykonuje się z nich ponad 50% rodzajów odzieży. Tkaniny te mają szereg zalet: mają dobrą wytrzymałość mechaniczną, są odporne na ścieranie, czynniki chemiczne i biologiczne, mają właściwości antybakteryjne, elastyczność itp. Wady to niska higroskopijność, w wyniku czego pot nie jest wchłaniany przez włókna, ale gromadzi się w porach powietrza, pogarszając wymianę powietrza i właściwości termoizolacyjne tkaniny. Przy wysokich temperaturach otoczenia powstają warunki do przegrzania organizmu, a przy niskich do wychłodzenia. Tkaniny syntetyczne wchłaniają wodę 20-30 razy mniej niż wełna. Im wyższa przepuszczalność wilgoci tkaniny, tym gorsze są jej właściwości termoizolacyjne. Ponadto tkaniny syntetyczne są w stanie zatrzymać nieprzyjemne zapachy i są mniej zmywalne niż naturalne. Możliwość zniszczenia składników włókien ze względu na ich niestabilność chemiczną oraz migrację związków chloru i innych substancji do środowiska i przestrzeni bielizny. Migracja np. substancji zawierających formaldehyd trwa kilka miesięcy i może wytworzyć stężenie kilkakrotnie wyższe niż MPC dla powietrza atmosferycznego. Może to prowadzić do resorpcji skóry, podrażnienia i uczulenia. Napięcie elektrostatyczne podczas noszenia odzieży wykonanej z tkanin syntetycznych może wynosić do 4-5 kV / cm z prędkością nie większą niż 250-300 V / cm. Tkaniny syntetyczne nie powinny być używane do produkcji bielizny dla noworodków, małych dzieci, przedszkolaków i dzieci w wieku szkolnym. W produkcji suwaków i rajstop dozwolony jest dodatek nie więcej niż 20% włókien syntetycznych i octanowych. Główne wymagania higieniczne dla tkanek różnego pochodzenia przedstawiono w tabeli 6. Tabela 6. Wymagania higieniczne dla różnych rodzajów tkanin. 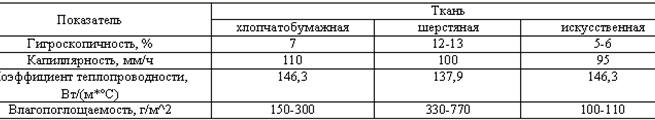 Wymagania higieniczne dla różnych elementów opakowania odzieży Składniki opakowania odzieżowego pełnią różne funkcje, dlatego wymagania higieniczne dla tkanin, z których są wykonane, są różne. Pierwszą warstwą pakietu odzieżowego jest bielizna. Głównym fizjologicznym i higienicznym celem tej warstwy jest wchłanianie potu i innych wydzielin skóry, dobra wentylacja między skórą a lnem. Dlatego tkaniny, z których wykonany jest len, muszą charakteryzować się dużą higroskopijnością, być hydrofilowe, przepuszczalne dla powietrza i pary wodnej. Te wymagania najlepiej spełniają naturalne tkaniny. Druga warstwa odzieży (garnitury, sukienki) powinna zapewniać stworzenie optymalnego mikroklimatu bielizny, pomagać w odprowadzaniu oparów i powietrza z prania oraz odpowiadać charakterowi wykonywanej pracy. Pod względem higienicznym najważniejszym wymogiem stawianym drugiej warstwie odzieży jest jej wysoka paroprzepuszczalność. Do produkcji garniturów i innych rodzajów drugiej warstwy można używać zarówno tkanin naturalnych, jak i syntetycznych. Najbardziej odpowiednie są tkaniny mieszane (np. lavsan z domieszką wełny), które charakteryzują się lepszymi właściwościami sorpcyjnymi, zmniejszoną elektryzacją, wysoką paroprzepuszczalnością, niską przewodnością cieplną, w połączeniu z dobrymi parametrami i wyglądem. Głównym celem funkcjonalnym trzeciej warstwy (odzieży wierzchniej) jest ochrona przed zimnem, wiatrem, niekorzystnymi warunkami atmosferycznymi. Tkaniny na tę warstwę powinny mieć niską przewodność cieplną, wysoką odporność na wiatr, odporność na wilgoć (niską higroskopijność) oraz odporność na ścieranie. Te wymagania spełniają futra naturalne lub syntetyczne. Wskazane jest stosowanie kombinacji różnych tkanin (na przykład połączenie górnej warstwy chroniącej przed wiatrem i wilgocią wykonanej z tkaniny syntetycznej z podszewką termoizolacyjną wykonaną z mieszanki futra sztucznego i naturalnego, wełny). Do produkcji dzianin terapeutycznych włókno staplowe chloru było wcześniej szeroko stosowane. Bielizna chlorowana ma dobre właściwości termoizolacyjne, a dzięki tzw. efektowi tryboelektrycznemu (gromadzenie się ładunku elektrostatycznego na powierzchni materiału w wyniku jego tarcia o skórę) korzystnie wpływa na pacjentów z reumatyzmem i rwą kulszową. Bielizna ta jest wysoce higroskopijna, a jednocześnie przepuszcza powietrze i parę wodną. Wadą prania chlorowanego jest jego niestabilność podczas prania w wysokich temperaturach. Pod tym względem bielizna medyczna wykonana z polichlorku winylu ma przewagę. Opracowano i stosuje się bieliznę antybakteryjną. Preparaty nitrofuranowe mogą być stosowane jako środki bakteriobójcze do bielizny przeciwdrobnoustrojowej. Dodatkowe wymagania dotyczą odzieży dziecięcej. Ze względu na mniej doskonały mechanizm termoregulacji, znacznie większy stosunek właściwy powierzchni ciała do jednostki jego masy u dzieci niż u dorosłych, intensywniejsze krążenie obwodowe (duża masa krwi przepływa w naczyniach włosowatych obwodowych), bardziej się chłodzą. łatwo w zimnych porach roku i przegrzewać się latem. Dlatego odzież dziecięca zimą powinna mieć wyższe właściwości termoizolacyjne, a latem sprzyjać przenoszeniu ciepła. Jednocześnie ważne jest, aby ubrania nie były nieporęczne, nie utrudniały ruchu, nie powodowały zaburzeń w tkankach mięśniowo-szkieletowych i więzadłach. Odzież dziecięca powinna mieć minimalną ilość blizn, szwów, krój powinien być swobodny. Różnice w warunkach naturalnych i klimatycznych w Rosji determinują również wymagania higieniczne dotyczące odzieży. Zidentyfikowano 16 stref o różnych wymaganiach dotyczących właściwości termoizolacyjnych odzieży. Na przykład w strefie lasów mieszanych i liściastych środkowej strefy europejskiej części Rosji komfortowy stan latem zapewnia odzież z ochroną termiczną 0,1-1,5 kl, zimą - 3-5 kl, w zależności od charakteru i ciężkości pracy. Higiena butów Zgodnie z przeznaczeniem wyróżnia się buty domowe, sportowe, robocze, dziecięce, wojskowe, medyczne itp. Obuwie musi spełniać następujące zasady higieny: 1) mają niską przewodność cieplną, zapewniają optymalny mikroklimat przestrzeni buta, jej wentylację; 2) być łatwe w użyciu, nie zaburzać ukrwienia, wzrostu i tworzenia elementów układu mięśniowo-szkieletowego stopy, nie utrudniać swobody ruchów podczas chodzenia, wychowania fizycznego i procesów pracy, chronić stopy przed niekorzystnymi czynnikami fizycznymi, chemicznymi i biologicznymi efekty; 3) nie wprowadzać do przestrzeni buta substancji chemicznych w stężeniach, które w rzeczywistych warunkach pracy mogą mieć niekorzystny wpływ (podrażniający skórę, resorpcyjny, alergizujący itp.) na skórę stopy i całe ciało; 4) reagują na wiek i inne cechy fizjologiczne organizmu; 5) łatwe do czyszczenia i suszenia, przez długi czas zachowują oryginalną konfigurację i właściwości higieniczne. Właściwości higieniczne obuwia zależą od materiału, z którego jest wykonane, rozmiaru i konfiguracji stopy, cech konstrukcyjnych oraz wykonania. Do produkcji butów używa się różnych naturalnych i sztucznych materiałów. Wskaźniki, według których ocenia się zalety lub wady danego materiału, pokrywają się z wskaźnikami charakteryzującymi higieniczne właściwości tkanin odzieżowych - przewodność cieplną, absorpcję wilgoci, przepuszczalność powietrza i pary. Materiały wykonane ze skóry naturalnej mają dobre właściwości higieniczne. Są elastyczne, średnio oddychające, mają niskie przewodnictwo cieplne, nie wydzielają szkodliwych substancji chemicznych do przestrzeni buta. To bardzo ważne, ponieważ nawet przy umiarkowanym wysiłku fizycznym stopa dorosłego człowieka może wydzielać od 2 do 5 g potu na godzinę.Stopy są najbardziej podatne na wychłodzenie. Za optymalną temperaturę dla zachowania równowagi między wytwarzaniem ciepła a przenoszeniem ciepła wewnątrz buta uważa się temperaturę 1-18°C, wilgotność względna powietrza - 22-40%. WYKAZ REFERENCJI 1. Wytyczne dotyczące higieny komunalnej. Tom I / Pod redakcją profesora V. A. Ryazanova. M.: Medgiz. 1961. 2. Marzeev A. N., Zhabotinsky V. M. Higiena komunalna. M.: Medgiz. 1979. 3. Pivovarov Yu P. Higiena i ekologia człowieka: kurs wykładów. M.: VUNMT Ministerstwa Zdrowia Federacji Rosyjskiej. 1999. 4. SanPiN 2.1.5.980-00 „Wymagania higieniczne dotyczące ochrony wód powierzchniowych”. 5. SanPiN 2.1.4.1175-02 „Wymagania higieniczne dotyczące jakości niescentralizowanego zaopatrzenia w wodę. Sanitarna ochrona źródeł”. 6. SanPiN 2.1.5.1059-01 „Wymagania higieniczne dotyczące ochrony wód gruntowych przed zanieczyszczeniem”. 7. SanPiN 2.1.4.1074-01 „Woda pitna. Wymagania higieniczne dotyczące jakości wody w scentralizowanych systemach zaopatrzenia w wodę pitną. Kontrola jakości”. 8. Metody monitorowania i zarządzania dobrostanem sanitarno-epidemiologicznym dzieci i młodzieży: Przewodnik dla studentów wydziałów medycznych i profilaktycznych wyższych medycznych instytucji edukacyjnych / N. D. Bobrishcheva-Pushkina, T. Yu Vishnevskaya, V. R. Kuchma i in. / Pod redakcją prof. V.R. Kuczma M.: VUNMTs MZ RF, 1999. 606 s. 9. Metody badania rozwoju fizycznego dzieci i młodzieży w monitorowaniu populacji: Przewodnik dla lekarzy / Wyd.: A. A. Baranov, V. R. Kuczma, Yu A., Yampolskaya i in., Wyd. Akademik Rosyjskiej Akademii Nauk Medycznych A. A. Baranov i prof. W.R. Kuczma. M.: Związek Pediatrów Rosji, 1999. 226 s. 10. W.R. Kuczma. Kuczma V.R., Raengulov B.M., Skoblina N.A., Rozwój fizyczny, stan zdrowia i styl życia dzieci w Arktyce. M.: NTSZD RAMN, 1999. 200 s. 11. W.R. Kuczma. Wytyczne dotyczące higieny i ochrony zdrowia dzieci w wieku szkolnym / V. R. Kuczma, G. N. Serdyukovskaya, A. K. Demin. M.: Ros. Stowarzyszenie Zdrowia Publicznego, 2000. 152 s. 12. Ocena rozwoju fizycznego i stanu zdrowia dzieci i młodzieży, badanie medycznych i społecznych przyczyn powstawania odchyleń w zdrowiu: Zalecenia metodyczne GK SEN RF nr 01-19/31-17 z dnia 17.03.1996 marca, 1996. M .: GK SEN, 55. XNUMX Z. 13. SN 2.2.4 / 2.1.8.5622-96 „Hałas w miejscach pracy, na terenie budynków mieszkalnych, użyteczności publicznej i na terenach mieszkalnych”. 14. SN 2.2.4/2.1.8.566-96 „Wibracje przemysłowe, wibracje w pomieszczeniach budynków mieszkalnych i użyteczności publicznej”. 15. G. I. Rumiancew. Higiena. M., 2000. 16. Yu P. Pivovarov. Higiena i ekologia człowieka. M., 1999. 17. Yu P. Pivovarov. Przewodnik po ćwiczeniach laboratoryjnych i praktycznych z higieny i podstaw ekologii człowieka. M., 1998. Autorzy: Eliseev Yu.Yu., Lutsevich I.N., Zhukov A.V., Kleshchina Yu.V., Danilov A.N.
▪ Międzynarodowe prawo prywatne. Notatki do wykładów ▪ Bezpieczeństwo życia. Kołyska
Maszyna do przerzedzania kwiatów w ogrodach
02.05.2024 Zaawansowany mikroskop na podczerwień
02.05.2024 Pułapka powietrzna na owady
01.05.2024
▪ Sekcja serwisu Modelowanie. Wybór artykułu ▪ Artykuł Canopus Edius Pro. Podręcznik użytkownika. sztuka wideo ▪ artykuł Czym jest amnezja? Szczegółowa odpowiedź ▪ artykuł Państwowa administracja ochrony pracy” ▪ artykuł Oryginalny projekt anteny na zasięg 2 m. Encyklopedia radioelektroniki i elektrotechniki ▪ artykuł Przełączanie zasilania potężnego UMZCH. Encyklopedia elektroniki radiowej i elektrotechniki
Strona główna | biblioteka | Artykuły | Mapa stony | Recenzje witryn www.diagram.com.ua |






 Arabic
Arabic Bengali
Bengali Chinese
Chinese English
English French
French German
German Hebrew
Hebrew Hindi
Hindi Italian
Italian Japanese
Japanese Korean
Korean Malay
Malay Polish
Polish Portuguese
Portuguese Spanish
Spanish Turkish
Turkish Ukrainian
Ukrainian Vietnamese
Vietnamese

 Zobacz inne artykuły Sekcja
Zobacz inne artykuły Sekcja 